品管圈聯合高眼壓預警機制在視網膜脫離術后患者護理中的應用
胡雪芹,王 輝,杜 林
(徐州醫科大學附屬醫院 江蘇徐州221000)
視網膜脫離是視網膜神經上皮層與色素上皮層發生脫離性疾病,為眼科常見病之一。目前臨床對該病首選治療方式為玻璃體切割+硅油/惰性氣體填充完成視網膜復位,而術后體位管理是提高治療效果的關鍵所在。若術后患者不能長時間保持正確體位,不僅影響手術治療效果,且易引發白內障、青光眼等并發癥,影響預后[1]。因此,對視網膜脫離術后患者實施有效的管理措施,可提高患者體位依從性、改善預后。常規干預高眼壓預警機制重點關注預防術后出現高眼壓,忽視了對患者俯臥位依從性的管理,護理效果不佳。品管圈是由環境相同且工作性質相同的個體自發組成管理團隊,應用多種改進方式,實現護理質量持續改進的過程,被廣泛應用于臨床護理管理中[2]。本文旨在探討品管圈聯合高眼壓預警機制在視網膜脫離術后患者護理中的應用價值。現報告如下。
1 資料與方法
1.1 臨床資料 選取2017年1月1日~2019年12月31日收治的94例行視網膜剝離治療的患者作為研究對象。納入標準:①經裂隙燈顯微鏡眼底檢查、B超檢查或OTC輔助檢查確診,符合復雜性視網膜脫離診斷標準;②初次就診,行玻璃體切除+硅油填充治療;③患者自愿參加,且獲得醫院倫理委員會批準;④具有良好的溝通能力;⑤能夠理解且正確填寫調查問卷。排除標準:①嚴重眼外傷;②行鞏膜外墊壓術;③院外行玻璃體視網膜復位術且復發者;④術后合并嚴重硅油乳化或白內障看不清眼底者;⑤脊柱畸形,對體位管理不耐受者;⑥存在認知功能、溝通障礙;⑦雙眼手術患者;⑧嚴重心、肺、腎功能受損者。將2017年1月1日~2018年6月30日收治的47例患者作為對照組,男34例、女13例,年齡21~72(42.32±11.54)歲;受教育程度:高中及以下12例,大專21例,本科及以上14例;住院時間7~15(11.36±2.12)d。將2018年7月1日~2019年12月31日收治的47例患者作為觀察組,男29例、女18例,年齡22~71(43.14±12.07)歲;受教育程度:高中及以下11例,大專19例,本科及以上17例;住院時間7~15(11.39±2.36)d。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 對照組 實施高眼壓預警機制干預。參照2006年全國眼科學術大會制定的高眼壓診斷標準對術后患者眼壓嚴重程度進行分級。輕度:22~29 mm Hg(1 mm Hg=0.133 kPa);中度:30~39 mm Hg;重度:≥40 mm Hg。遵醫囑予患者眼部滴入縮瞳藥,并予靜脈滴注20%甘露醇250 ml[3]。
1.2.2 觀察組 在對照組基礎上實施品管圈干預。
1.2.2.1 成立品管圈管理小組 組內成員包括1名護士長、6名責任護士、1名主治醫生。護士長為圈長,1名護士擔任聯絡員,邀請品管圈相關專家對組內成員進行知識培訓,內容為視網膜脫離術后患者護理內容、注意事項等。圈內成員經過培訓后進行考核,成績合格后方可上崗[4]。
1.2.2.2 確定圈名并制定主題 采用頭腦風暴法選定“EYE心圈”為品管圈名,諧音為“愛心圈”,寓意為:時刻關注并愛護患者的眼睛,盡心盡力守護患者的眼睛,減輕患者痛苦,提高其生活質量。根據視網膜脫離術后并發癥危害,提高患者對疾病知識認知度,遵守緊迫性、重要性、圈能力、政策規范等原則確定“提高患者疾病相關認知水平及自護能力”為目標。
1.2.2.3 現狀調查 運用頭腦風暴法對2017年1月1日~2018年6月30日入院的47例手術患者進行調查,分析術后患者俯臥位依從性差的主要因素。
1.2.2.4 要因分析 調查后發現,患者俯臥位依從性降低主要因素為:①護士在對患者進行健康教育時責任心不強,導致患者對視網膜脫離疾病基礎知識、術后俯臥位目的與時間要求、功能鍛煉、姿勢要點等認識不足。②常規健康教育方式枯燥,患者難以理解,導致其執行效果差。③術后要求患者長時間俯臥位,導致患者耐受度降低,護士監督管理不到位。④術后體位輔助工具舒適度低,患者易產生煩躁心理。
1.2.2.5 目標值設定 目標值(%)=現狀值+改善值(現狀值×改善重點×圈能力)=93.36%。圈成員根據循證護理思維方式查閱參考文獻尋找證據,擬定綜合可行的護理措施。
1.2.2.6 改進措施 ①向術后患者強調俯臥位目的、時間要求及注意事項,指導患者采取正確的臥位,確保裂空處處于最低位。②向患者講解俯臥位原理及體位訓練方式。護士可以圖片或小視頻形式向患者做示范。a.床上俯臥:患者取俯臥位,雙上肢屈曲放置于頭部兩側,雙下肢自然伸直,踝部及髖部放置一軟枕[5]。b.床上頭低俯臥:將頭部支具放置于床頭,并將床頭擋取下與病床串聯在一起,指導患者頭部俯臥于器具橢圓孔中,口鼻懸空。c.站立頭低:患者取站立位,頭部下低,下頜部貼于胸前[6]。指導患者每個體位練習5~10 min,仰臥位休息15 min后進行重復練習,2次/d,每次2組。患者對3種臥位姿勢進行適當輪換,家屬對患者肢體進行適當按摩。③護士為患者準備U型枕、牛角枕等輔具,由護士親自示范[6],向患者講解輔助器具的正確使用方式。④指導患者起床動作需緩慢,依次于床上按坐位-床邊站立-下床活動順序進行,預防發生術后體位性低血壓[7]。
1.3 觀察指標 比較兩組患者疾病知識掌握情況、術后并發癥發生率及生活質量。①俯臥位依從性:采用本院自制的眼科術后俯臥位依從性問卷進行評價。問卷由患者填寫,包括術后俯臥位目的、時間要求、姿勢要點、安全防護及功能鍛煉5項,每項總分0~100分,分數越高表示患者俯臥位依從性越好。②生活質量:采用美國醫學研究學會研制的健康狀況調查問卷SF-36對患者的生活質量進行評價。該問卷包括自理能力、睡眠質量、社會功能、軀體疼痛、精神健康4項,每項采用5級評分法進行評分,總分1~5分,分數越高表示患者的生活質量越高。其中軀體疼痛為反向積分,分數越高表示患者生活質量越差[8]。
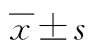
2 結果
2.1 兩組俯臥位依從性評分比較 見表1。
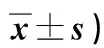
表1 兩組俯臥位依從性評分比較(分,
2.2 兩組生活質量評分比較 見表2。
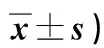
表2 兩組生活質量評分比較(分,
3 討論
隨著眼顯微外科技術的不斷進步與發展,玻璃體切割+硅油/惰性氣體填充逐步成為視網膜脫離的主要治療手段。該手術通過切除渾濁玻璃體視網膜,利用硅油填充達到幫助脫離的視網膜復位的目的[9]。研究表明,玻璃體切割+硅油/惰性氣體填充術后需要患者保持俯臥位長達3~6個月,長時間保持特殊體位會導致患者下肢麻木、肩頸部酸脹、腰背痛、頭暈及胸悶等,導致患者難以長期堅持[10]。且長時間的頭低位可引發高眼壓、角膜水腫等并發癥,繼而影響患者術后保持俯臥位的依從性,影響預后效果,降低患者術后的生活質量。如何改善俯臥位舒適度,提高患者保持俯臥位依從性成為醫護人員所關注的重點。常規護理中,采用高眼壓預警機制干預雖能降低眼高壓等并發癥發生,但不能改善患者遵從體位依從性[11]。
品管圈是指由工作場所工作人員主動成立團體,進行急性分工合作,利用簡單的工具解決實際問題。品管圈中頭腦風暴、要因分析、流程圖、目標值設定及流程貫徹其中,使整個俯臥位健康教育更加嚴謹、系統、科學。通過對圈員培訓視網膜脫離術后護理內容、注意事項等相關知識,提高圈員的責任心,強化術后健康教育管理,使患者重新認識術后體位管理的重要性。通過搜集質量變化規律,分析降低俯臥位依從性差的原因,指導臥位姿勢交替變化、提供舒適環境及輔助工具以提高患者對術后臥位要求的執行規范程度和執行時間。研究表明,患者術后生活質量受被動體位影響,尤其在心理、睡眠質量、社會功能及疼痛等方面,品管圈通過生理、環境制定有針對性的護理措施,使患者身心達到舒適狀態,從而提高患者生活質量。
本研究結果顯示,觀察組俯臥位目的、時間要求、姿勢要點、安全防護及功能鍛煉等項目評分均高于對照組(P<0.01)。觀察組自理能力、睡眠質量、社會功能、軀體疼痛、精神健康評分均高于對照組(P<0.01)。表明品管圈聯合高眼壓預警機制的可行性較好。
綜上所述,在視網膜脫離術后患者護理中采用品管圈聯合高眼壓預警機制,可有效提高患者保持臥位的依從性,改善其術后生活質量。

