按床日付費(fèi)對(duì)某精神專科醫(yī)院住院服務(wù)的影響研究
□ 李謙 LI Qian 孫思偉 SUN Si-Wei 林琳 LIN Lin 張愛蕊 ZHANG Ai-Rui
2017 年4 月8 日起,北京市在3600 多家醫(yī)療衛(wèi)生機(jī)構(gòu)全面實(shí)施醫(yī)藥分開綜合改革,在精神病專科醫(yī)院實(shí)行醫(yī)保住院患者按床日定額付費(fèi),即根據(jù)醫(yī)保患者病情的嚴(yán)重程度和治療中的進(jìn)展情況進(jìn)行分類,對(duì)各類疾病規(guī)定單床日付費(fèi)標(biāo)準(zhǔn),醫(yī)療保險(xiǎn)方根據(jù)患者實(shí)際住院天數(shù)、付費(fèi)標(biāo)準(zhǔn)和規(guī)定補(bǔ)償比與醫(yī)療機(jī)構(gòu)結(jié)算[1]。精神疾病作為一種較為特殊的疾病,具有住院時(shí)間長(zhǎng)、易復(fù)發(fā)、住院一定天數(shù)后費(fèi)用趨于穩(wěn)定等特點(diǎn),各國(guó)經(jīng)驗(yàn)表明,按住院床日付費(fèi)是比較適用于精神疾病患者的住院支付方式[2]。鑒于此,本研究旨在利用某精神病專科醫(yī)院的住院相關(guān)數(shù)據(jù),通過對(duì)比改革前后的變化,分析實(shí)施按床日付費(fèi)對(duì)該院住院服務(wù)的影響,并在此基礎(chǔ)上提出相關(guān)建議以期為后續(xù)醫(yī)改提供參考。
資料與方法
1.一般情況。研究對(duì)象系北京市某三級(jí)精神病專科醫(yī)院,按照北京市政策要求實(shí)行醫(yī)藥分開綜合改革,北京市醫(yī)保住院患者實(shí)行按床日定額付費(fèi),定額標(biāo)準(zhǔn)為住院天數(shù)30 天內(nèi)718 元/床日,31 ~60 天631 元/床日,61 天以上516 元/床日。2017年,該院共收治北京醫(yī)保住院患者867 人次。
2.資料來源。本研究數(shù)據(jù)主要來源于醫(yī)保業(yè)務(wù)數(shù)據(jù)和該院信息管理系統(tǒng)數(shù)據(jù),時(shí)間范圍涵蓋醫(yī)藥分開綜合改革前后一年,考慮到數(shù)據(jù)的可獲得性,故將醫(yī)改起始時(shí)間設(shè)定為4 月,因此數(shù)據(jù)包括2016 年4—12 月及2017 年的同期數(shù)據(jù)。其中住院費(fèi)用來源于醫(yī)保業(yè)務(wù)組件,費(fèi)用占比數(shù)據(jù)來源于醫(yī)院信息管理系統(tǒng),數(shù)據(jù)真實(shí)可靠,但由于統(tǒng)計(jì)時(shí)間截點(diǎn)不同,兩個(gè)來源數(shù)據(jù)略有差異。
3.研究方法。研究采用自身同期對(duì)照方法,將醫(yī)藥分開改革按床日付費(fèi)實(shí)施前后的運(yùn)行數(shù)據(jù)進(jìn)行對(duì)比,按照時(shí)間月份對(duì)兩年相同月份數(shù)據(jù)進(jìn)行匹配,以每月的差值為連續(xù)變量,對(duì)數(shù)據(jù)進(jìn)行K-S 正態(tài)性檢驗(yàn),結(jié)果p>0.05,數(shù)據(jù)符合正態(tài)分布,故采用配對(duì)t檢驗(yàn)比較兩年數(shù)據(jù)是否有統(tǒng)計(jì)學(xué)差異,以雙側(cè)p<0.05為差異具有統(tǒng)計(jì)學(xué)意義。從服務(wù)量、服務(wù)效率、用藥及費(fèi)用情況的角度進(jìn)行分析,探討改革對(duì)醫(yī)院運(yùn)行帶來的影響。其中服務(wù)量主要分析住院人次、總床日兩項(xiàng)指標(biāo);服務(wù)效率主要關(guān)注平均住院日指標(biāo);用藥及費(fèi)用方面主要分析總金額、個(gè)人支付、基金支付、次均費(fèi)用和日均費(fèi)用五項(xiàng)指標(biāo)。
改革效果
1.住院服務(wù)量。服務(wù)量主要分析住院人次、總床日兩項(xiàng)指標(biāo),該院實(shí)施醫(yī)藥分開綜合改革醫(yī)保住院患者按床日定額付費(fèi)后,2017 年4 月至12 月共有672 住院人次,較2016 年同期下降2.33%,為該院近5 年來首次出現(xiàn)下降;服務(wù)總床日從2016年20540 床日下降至18761 床日,下降8.66%(見表1),改革前后住院人次及總床日差異均無統(tǒng)計(jì)學(xué)意義p>0.05,(見表2)。
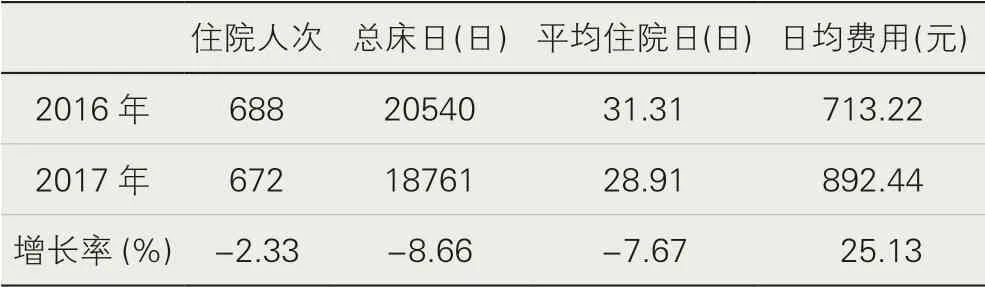
表1 醫(yī)保患者住院指標(biāo)
1.1 住院服務(wù)效率。服務(wù)效率主要關(guān)注平均住院日指標(biāo)。2016 年4—12 月該院平均住院日為31.31 天,改革后,2017 年4―12 月的平均住院日為28.91 天,下降7.67%。但醫(yī)改初期(首月)平均住院日出現(xiàn)延長(zhǎng)現(xiàn)象,較2016 年同期延長(zhǎng)3.45 天。
1.2 用藥及費(fèi)用分析。用藥及費(fèi)用方面主要分析總金額、個(gè)人支付、基金支付、次均費(fèi)用和日均費(fèi)用五項(xiàng)指標(biāo)。改革后2017 年4—12 月醫(yī)保住院患者的總金額較2016 年同期增長(zhǎng)14.29%,其中基金支付增加4.91%,個(gè)人支付下降68.46%,個(gè)人支付下降幅度明顯;日均費(fèi)用由713.22 元增長(zhǎng)到892.44 元,增長(zhǎng)25.13%。經(jīng)配對(duì)t檢驗(yàn)可知總金額及基金支付的差異無統(tǒng)計(jì)學(xué)意義,個(gè)人支付和日均、次均費(fèi)用差異有統(tǒng)計(jì)學(xué)意義(見表2)。從患者具體費(fèi)用可知,改革后藥占比從2016 年11.65%下降至7.42%,其中2017 年西藥費(fèi)較2016 年同期下降26.02%,材料費(fèi)下降42.98%,而其他費(fèi)用發(fā)生較大變化,增長(zhǎng)率為192.74%,(見表3)。
討論與建議
1.服務(wù)量與效率分析。精神疾病相對(duì)特殊,重性精神病的發(fā)病率在1%~1.5%[3],較一般綜合醫(yī)院疾病發(fā)病率相對(duì)較低,滿足住院指征、適合住院的患病人群及數(shù)量相對(duì)固定,結(jié)合本研究結(jié)果可知,北京市醫(yī)藥分開綜合改革在精神病專科醫(yī)院實(shí)施按床日定額付費(fèi)對(duì)該院的住院服務(wù)量影響不大,而改革的長(zhǎng)期效果顯示明顯縮短了平均住院日,提高了住院服務(wù)的效率,符合改革預(yù)期目標(biāo)。
2.費(fèi)用變化分析。北京市醫(yī)藥分開綜合改革對(duì)該院的總費(fèi)用、基金支付費(fèi)用影響不大,而對(duì)患者個(gè)人支付的費(fèi)用影響明顯,患者個(gè)人支付部分下降68.46%,使精神病患者及家屬充分享受到醫(yī)療改革福利。從醫(yī)院角度分析,醫(yī)療費(fèi)用發(fā)生結(jié)構(gòu)性變化,藥費(fèi)、材料費(fèi)下降,而其他費(fèi)用(包括:住院醫(yī)事服務(wù)費(fèi)、會(huì)診費(fèi)、心理治療費(fèi)、護(hù)理費(fèi)等)增加,基本實(shí)現(xiàn)了醫(yī)改“總量控制,有升有降”的平移政策。
3.按床日定額付費(fèi)的不利影響。本次改革醫(yī)保住院患者定額付費(fèi)的最高標(biāo)準(zhǔn)為718 元/床日,而改革后該院2017 年4—12月的日均費(fèi)用為892.44 元,醫(yī)保的定額補(bǔ)償不足以覆蓋醫(yī)院的費(fèi)用支出,截至2017 年末統(tǒng)計(jì),該院的補(bǔ)償差額約為300 萬元。補(bǔ)償不足導(dǎo)致的嚴(yán)格費(fèi)用限制可能會(huì)帶來如下不利影響。
3.1 降低醫(yī)療質(zhì)量。(1)藥物選擇限制。被納入醫(yī)保報(bào)銷目錄的部分進(jìn)口及原研藥品,經(jīng)過多年的臨床使用療效肯定,例如新型長(zhǎng)效針劑的合并使用,可以在快速控制癥狀的同時(shí)進(jìn)一步提高患者的治療依從性,從而達(dá)到預(yù)防復(fù)發(fā)的目的。然而由于治療費(fèi)用較高,醫(yī)生使用時(shí)需考慮費(fèi)用的限制而影響部分患者的使用。(2)康復(fù)治療使用受限。精神疾病住院患者在藥物治療的同時(shí),結(jié)合系統(tǒng)的精神康復(fù)訓(xùn)練、社會(huì)心理干預(yù)及各種類型的心理治療對(duì)改善患者心理狀況,穩(wěn)定患者情緒,提高患者生活質(zhì)量,恢復(fù)患者社會(huì)功能等方面發(fā)揮著重要作用。定額標(biāo)準(zhǔn)過低會(huì)導(dǎo)致患者使用康復(fù)措施受到限制,延緩患者康復(fù)的進(jìn)程。
3.2 影響醫(yī)護(hù)人員工作積極性。臨床醫(yī)護(hù)人員為了完成定額標(biāo)準(zhǔn),需要在成本核算等方面投入更多精力,同時(shí)先進(jìn)藥品、治療技術(shù)的使用限制,會(huì)影響醫(yī)護(hù)人員繼續(xù)探尋精神疾病診療技術(shù)的熱情,導(dǎo)致醫(yī)護(hù)人員產(chǎn)生職業(yè)倦怠,影響工作積極性。
3.3 降低醫(yī)保基金的使用效率。較低水平的定額標(biāo)準(zhǔn),使藥品及治療使用受限,影響患者的治療效果,可能會(huì)導(dǎo)致部分患者住院時(shí)間延長(zhǎng),床位周轉(zhuǎn)率降低,醫(yī)療資源的可利用性下降,也會(huì)導(dǎo)致醫(yī)保基金支出增加,使用效率下降。如果患者通過住院期間積極有效的治療,達(dá)到臨床痊愈或好轉(zhuǎn)后出院,醫(yī)保基金可以只支付患者的門診藥品費(fèi),進(jìn)而較大程度地節(jié)約住院床位、護(hù)理、檢查、檢驗(yàn)、心理治療等費(fèi)用,提高醫(yī)保基金的使用效率。
3.4 醫(yī)院運(yùn)營(yíng)及發(fā)展受阻。該院是精神衛(wèi)生領(lǐng)域的龍頭醫(yī)院,在精神病領(lǐng)域及維護(hù)社會(huì)安定中發(fā)揮了一定的社會(huì)影響力。而醫(yī)保基金補(bǔ)償造成的差額,使醫(yī)院的經(jīng)濟(jì)負(fù)擔(dān)日益加重,醫(yī)院運(yùn)營(yíng)產(chǎn)生虧損,影響醫(yī)院未來的整體發(fā)展規(guī)劃及功能定位。
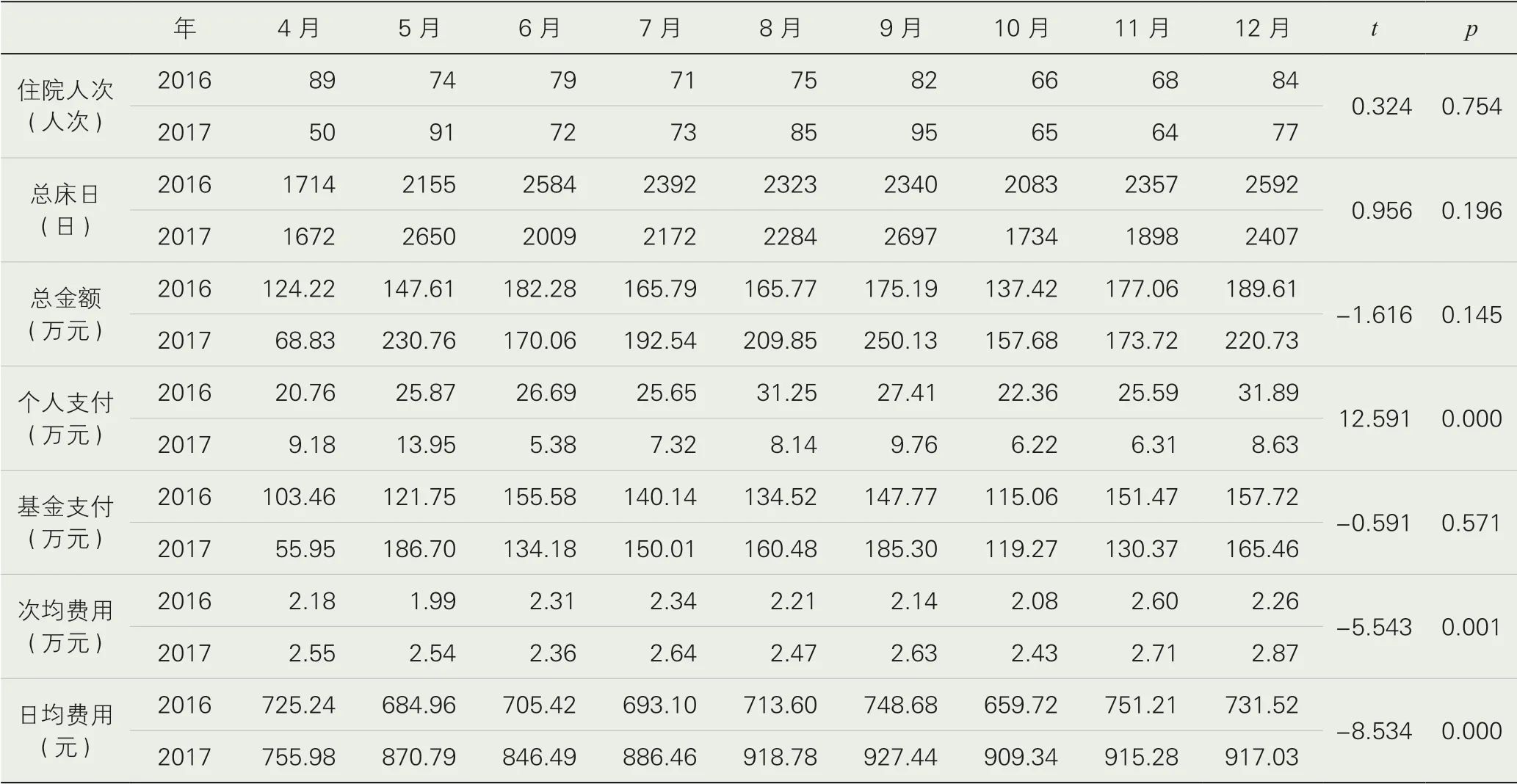
表2 醫(yī)保住院患者各項(xiàng)指標(biāo)
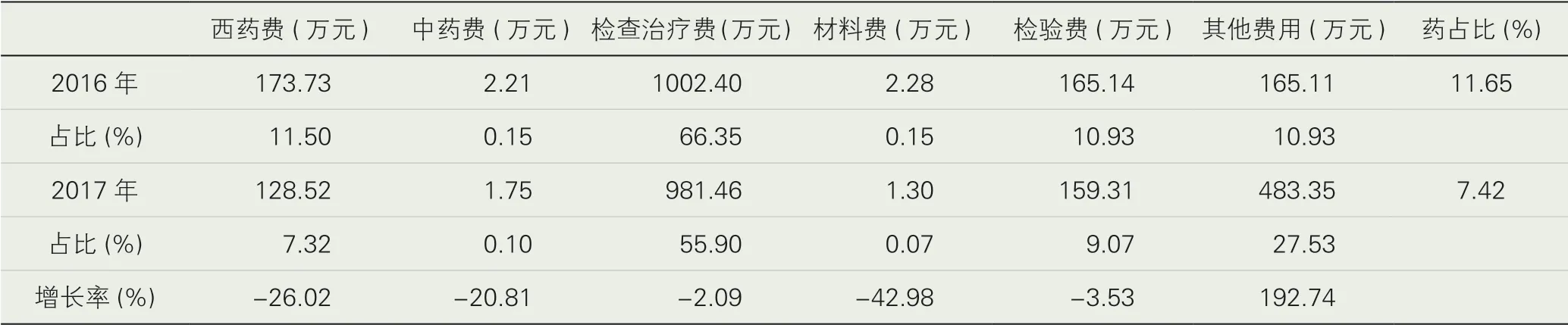
表3 醫(yī)保住院患者費(fèi)用及占比
3.5 學(xué)科發(fā)展受阻。該院著重開展以各類精神障礙為中心的臨床、藥物、心理治療理論與實(shí)踐、精神行為與神經(jīng)認(rèn)知評(píng)估工具的開發(fā)與應(yīng)用研究,并致力于將研究成果應(yīng)用于臨床診療中。低水平的補(bǔ)償標(biāo)準(zhǔn)會(huì)限制新技術(shù)、新療法的應(yīng)用,進(jìn)而影響精神疾病診療技術(shù)的發(fā)展,阻礙國(guó)家精神衛(wèi)生事業(yè)的進(jìn)步。
4.總結(jié)與建議。醫(yī)藥分開綜合改革前該院實(shí)施的是傳統(tǒng)的按項(xiàng)目付費(fèi),該支付方式是后付制度,即根據(jù)患者就醫(yī)服務(wù)的項(xiàng)目進(jìn)行結(jié)算[4],它明顯具有引導(dǎo)醫(yī)療機(jī)構(gòu)通過提供過度服務(wù)和使用昂貴診療技術(shù)以增加收入的可能性,由此便會(huì)產(chǎn)生諸多不必要的醫(yī)療費(fèi)用和不合理費(fèi)用[5]。結(jié)合該院醫(yī)藥分開綜合改革一年以來的數(shù)據(jù)表明,此次醫(yī)藥分開綜合改革對(duì)醫(yī)保住院患者實(shí)施按床日定額付費(fèi),總體上控制了總費(fèi)用的增長(zhǎng),對(duì)醫(yī)院的運(yùn)營(yíng)影響不大,醫(yī)院在改革浪潮中實(shí)現(xiàn)了平穩(wěn)過渡,患者的經(jīng)濟(jì)負(fù)擔(dān)明顯下降,醫(yī)患滿意度良好,總體上實(shí)現(xiàn)了改革預(yù)期效果。
但從長(zhǎng)遠(yuǎn)看,改革仍存在一定問題,主要體現(xiàn)在目前的定額補(bǔ)償標(biāo)準(zhǔn)略顯不足,醫(yī)院運(yùn)營(yíng)的持續(xù)虧損會(huì)產(chǎn)生諸多不利影響。目前,北京市的補(bǔ)償標(biāo)準(zhǔn)較為粗放,僅僅依據(jù)醫(yī)療機(jī)構(gòu)的級(jí)別及住院天數(shù)來劃分,沒有考慮到疾病的種類、病情復(fù)雜程度、并發(fā)癥、患者的年齡、性別等因素的影響。而國(guó)際上將基礎(chǔ)費(fèi)率和各類病例組合的調(diào)整系數(shù)或權(quán)重系數(shù)分開計(jì)算,已普遍應(yīng)用于各類支付方式改革的價(jià)格標(biāo)準(zhǔn)制定中[6]。2010 年,衛(wèi)生部衛(wèi)生發(fā)展研究中心在Q 省D 縣研究設(shè)計(jì)并實(shí)施了一個(gè)按疾病分組床日付費(fèi)的模式,取得了較好的效果。它不再簡(jiǎn)單采取時(shí)間分段定價(jià)或者單一床日價(jià)格的方式,而是加入按病種付費(fèi)的理念,參考上一年度的同一疾病組的次均費(fèi)用進(jìn)行相關(guān)調(diào)整[7]。也有研究進(jìn)行了相關(guān)探索,如國(guó)家衛(wèi)生發(fā)展研究中心的一項(xiàng)研究中將疾病類型和年齡進(jìn)行相關(guān)的系數(shù)調(diào)整,結(jié)果顯示經(jīng)病例組合調(diào)整的床日付費(fèi)模式優(yōu)于傳統(tǒng)的按床日付費(fèi)[8]。因此,為進(jìn)一步減輕患者的經(jīng)濟(jì)負(fù)擔(dān),為使醫(yī)保基金得到高效利用及精細(xì)化管理,為使醫(yī)院的運(yùn)營(yíng)實(shí)現(xiàn)穩(wěn)定發(fā)展,故建議醫(yī)保相關(guān)部門對(duì)精神疾病專科醫(yī)院按床日付費(fèi)的補(bǔ)償標(biāo)準(zhǔn)進(jìn)行進(jìn)一步的修訂、完善。

