早產兒支氣管肺發育不良發生率和危險因素探討
梁海健, 孟瓊
(1 廣東醫科大學, 廣東 湛江524000; 2 廣東省第二人民醫院 兒科, 廣東 廣州510317)
早產兒是指出生胎齡<37 周的新生兒, 其中胎齡<28 周稱為極早早產兒, 28 ~32 周稱為非常早產兒。 支氣管肺發育不良 (BPD) 是一種嚴重的早產兒疾病, 危及早產兒生命安全。臨床統計顯示, 重度支氣管肺發育不良早產兒在一年內的死亡率高達10%[1]。 臨床十分重視早產兒支氣管肺發育不良的防治, 但本病的發病機制異常復雜, 治療難度大, 預后相對較差。 引發早產兒支氣管肺發育不良的危險因素較多, 與早產兒肺發育不成熟、 感染、 基因易感性、 營養障礙等密切相關[2]。本研究進一步分析極早早產兒和非常早產兒 (小胎齡早產兒)支氣管肺發育不良的發生率和危險因素, 現報道如下。
1 資料與方法
1.1 一般資料回顧性分析2015 年1 月至2020 年12 月在我院新生兒科治療的752 例早產兒的臨床資料, 男419 例, 女333例。 納入標準: ①出生胎齡≤32 周, 住院時間≥28 d; ②小胎齡早產兒支氣管肺發育不良有明確肺部X 線檢查證據; 排除染色體異常、 嚴重先天性心臟病等。
1.2 診斷標準出生后持續用氧≥28 天。 病情分度[3]: ①如胎齡<32 周, 糾正胎齡36 周或出院時未用氧為輕度, 吸入氧濃度<30%為中度, 吸入氧濃度≥30%或需CPAP、 機械通氣為重度; ②如胎齡≥32 周, 生后56 天或出院時未用氧為輕度, 吸入氧濃度<30%為中度, 吸入氧濃度≥30%或需CPAP、 機械通氣為重度。
1.3 方法由新生兒科醫護人員收集早產兒的臨床資料, 包括性別、 胎齡、 出生體質量等一般資料, 宮內窘迫、 宮內感染、出生第1 天血紅蛋白等出生情況, 呼吸窘迫綜合征、 肺出血、巨細胞感染等并發癥, 應用肺表面活性物質 (PS)、 吸入氧濃度、 有創機械通氣、 出生2 周內輸注紅細胞等治療情況。 根據臨床診斷分為BPD 組 (n =104) 和非BPD 組 (n =648)。
1.4 統計學方法采用SPSS 21.0 統計學軟件處理數據。 計量資料以均數± 標準差 (±s) 表示, 行t 檢驗; 計數資料以n(%) 表示, 行χ2檢驗。 將單變量分析顯著變量納入多因素Logistic 回歸分析。P<0.05 為差異有統計學意義。
2 結果
2.1 單因素分析752 例早產兒中, 104 例為支氣管肺發育不良, 發生率為13.83%; 低胎齡、 低出生體重、 宮內感染史、 未應用PS、 吸入氧氣濃度>40%、 機械通氣吸氣峰壓>20 cmH2O、機械通氣潮氣量>6 mL/kg、 有創呼吸機天數>3 d、 出生2 周內輸注紅細胞、 胎膜早破、 未早期喂養等為小胎齡早產兒支氣管肺發育不良的影響因素 (P<0.05)。 而兩組的性別、 民族、 卵圓孔未閉均無統計學差異 (P>0.05)。 見表1。
表1 小胎齡早產兒BPD 組和非BPD 組的單因素分析 [±s, n (%)]
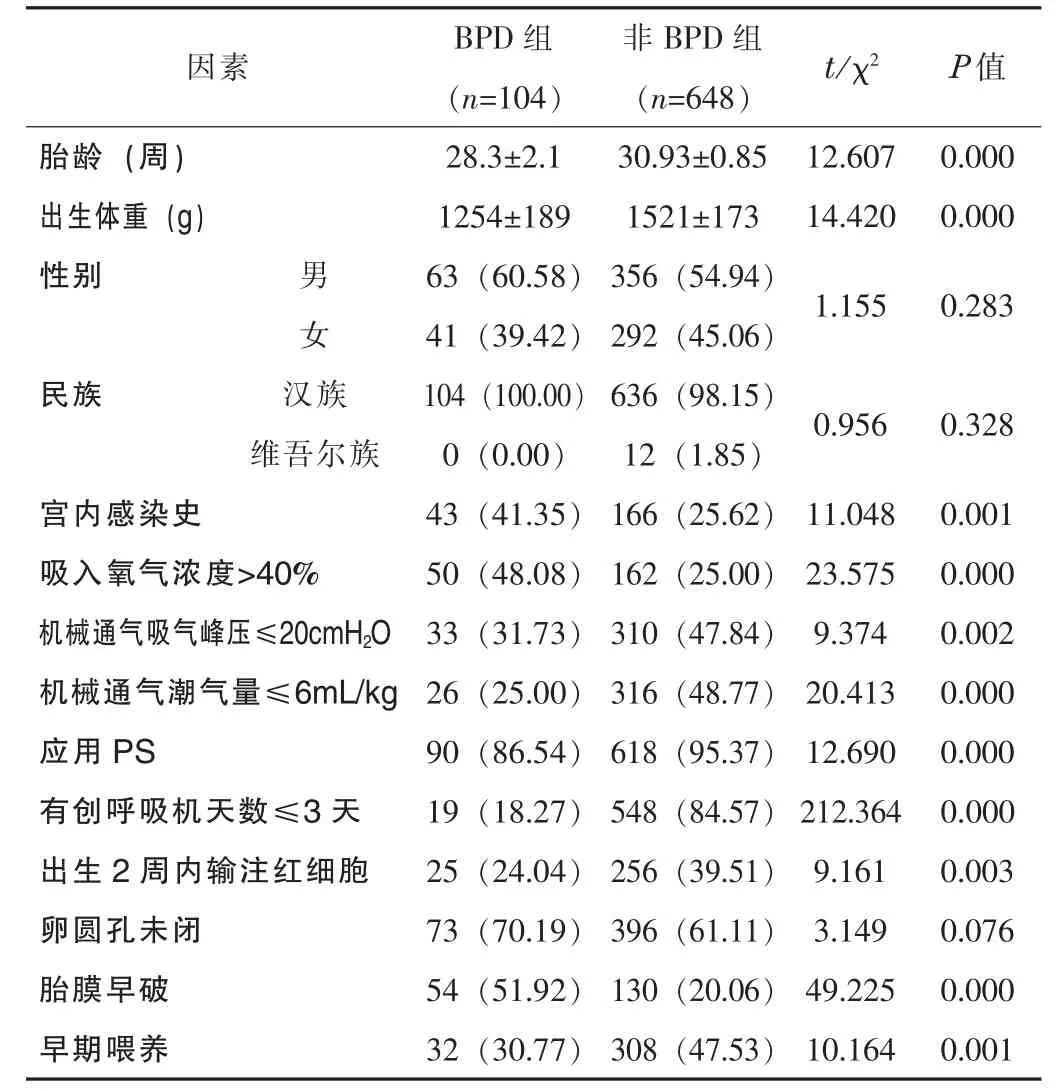
表1 小胎齡早產兒BPD 組和非BPD 組的單因素分析 [±s, n (%)]
因素 BPD 組(n=104)非BPD 組(n=648) t/χ2 P 值胎齡 (周) 28.3±2.1 30.93±0.85 12.607 0.000出生體重(g) 1254±189 1521±173 14.420 0.000性別 男 63 (60.58) 356 (54.94) 1.155 0.283女 41 (39.42) 292 (45.06)民族 漢族 104 (100.00) 636 (98.15) 0.956 0.328維吾爾族 0 (0.00) 12 (1.85)宮內感染史 43 (41.35) 166 (25.62) 11.048 0.001吸入氧氣濃度>40% 50 (48.08) 162 (25.00) 23.575 0.000機械通氣吸氣峰壓≤20cmH2O 33 (31.73) 310 (47.84) 9.374 0.002機械通氣潮氣量≤6mL/kg 26 (25.00) 316 (48.77) 20.413 0.000應用PS 90 (86.54) 618 (95.37) 12.690 0.000有創呼吸機天數≤3 天 19 (18.27) 548 (84.57) 212.364 0.000出生2 周內輸注紅細胞 25 (24.04) 256 (39.51) 9.161 0.003卵圓孔未閉 73 (70.19) 396 (61.11) 3.149 0.076胎膜早破 54 (51.92) 130 (20.06) 49.225 0.000早期喂養 32 (30.77) 308 (47.53) 10.164 0.001
2.2 多因素Logistic 回歸分析選擇單因素分析有統計學差異的因素進行多因素Logistic 回歸分析, 結果顯示, 早產兒胎齡、出生體重、 機械通氣吸氣峰壓≤20 cmH2O、 機械通氣潮氣量≤6 mL/kg、 應用PS、 有創呼吸機天數≤3 天、 早期喂養是早產兒支氣管肺發育不良發生的保護因素 (P<0.05), 而宮內感染史、吸入氧氣濃度>40%、 出生2 周內輸注紅細胞、 胎膜早破是早產兒支氣管肺發育不良發生的危險因素 (P<0.05)。 見表2。
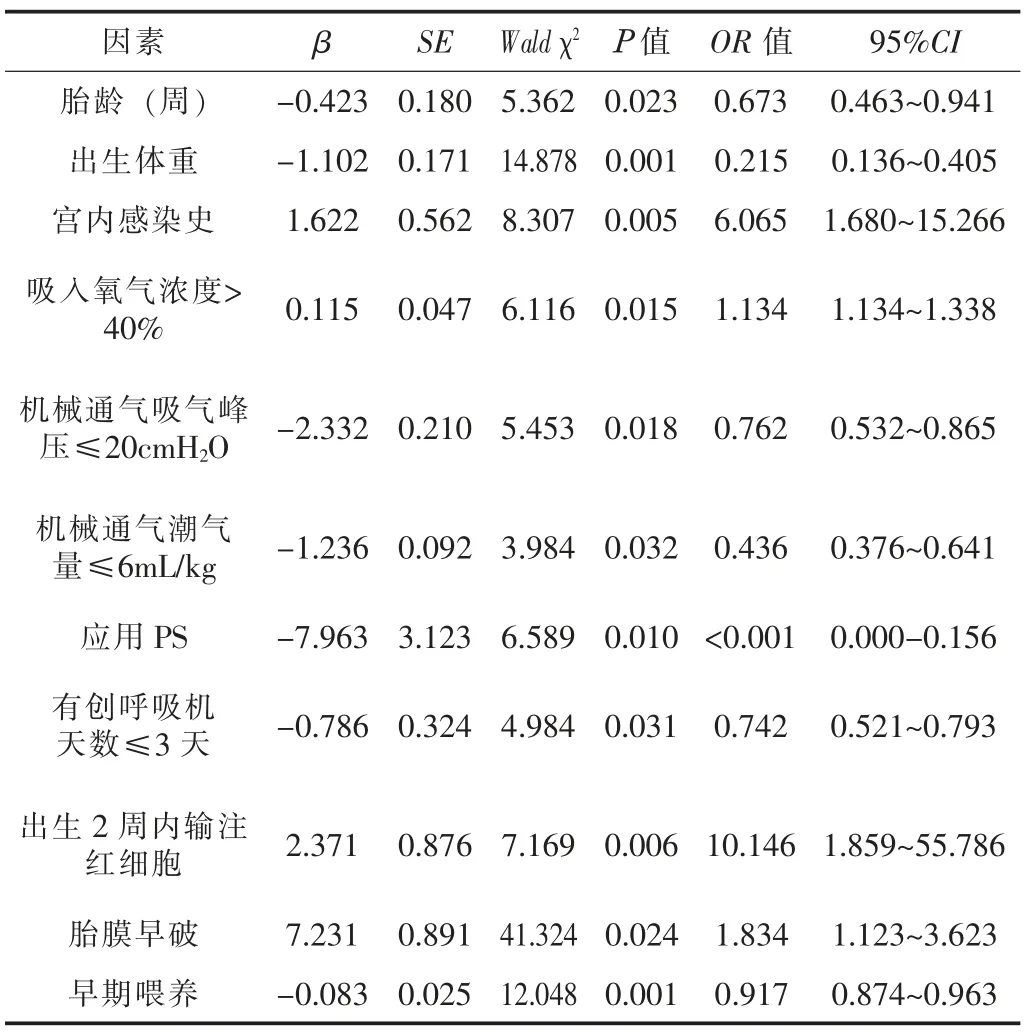
表2 小胎齡早產兒BPD 的多因素Logistic 回歸分析
3 討論
早產兒支氣管肺發育不良是一種慢性肺疾病, 病因復雜,是導致早產兒死亡的重要病因之一。 臨床研究[4]顯示, 胎齡在25 ~28 周、 出生體重<1 500 g 的早產兒發生支氣管肺發育不良的概率較高。 本研究中, 早產兒支氣管肺發育不良發生率為13.83%, 而我國早產兒支氣管肺發育不良調查協作組開展的關于BPD 發病率的多中心調查[5]表明, 胎齡<32 周支氣管肺發育不良發生率為12.2% (1 511/12 351), 二者結果相近。 胎齡在28 ~32 周、 出生體重在1 000 ~1 500 g 之間的早產兒發生支氣管肺發育不良的概率較高。
影響早產兒支氣管肺發育不良的因素較多。 本研究中多因素Logistic 回歸分析結果顯示, 宮內感染史、 吸入氧氣濃度>40%、 出生2 周內輸注紅細胞、 胎膜早破是早產兒支氣管肺發育不良發生的危險因素。 ①宮內感染。 持續性的宮內感染可增加母體炎性因子及前列腺素水平, 使胎兒肺部炎性因子水平隨之升高, 磷脂分解, 造成胎兒肺損傷, 并可引發胎膜早破[6]。②吸入氧氣濃度。 本研究中, 吸入氧氣濃度>40%時支氣管肺發育不良概率顯著升高。 這主要是因早產兒肺部發育未成熟,若肺部持續處于高氧狀態, 大量的活性氧與過氧化蛋白引發肺炎性反應, 促使肺泡及肺毛細血管上皮細胞纖維化[7]。 ③出生2 周內輸注紅細胞。 對于合并動脈導管未閉合、 肺透明膜病、敗血癥等患兒, 輸血會顯著增加支氣管肺發育不良發生率, 這可能與早產兒肺成熟度不足、 肺水腫、 炎性介質、 血容量增加等有關[8]。 ④胎膜早破。 胎膜早破易導致早產和宮內感染[9],增加早產兒支氣管肺發育不良的發生概率。
綜上所述, 小胎齡早產兒支氣管肺發育不良的危險因素較多, 臨床應重視早產兒支氣管肺發育不良的防治, 并制定針對性防治策略, 以提高早產兒支氣管肺發育不良的防治效果。

