基于快速康復(fù)的系統(tǒng)模式在胸腰椎結(jié)核術(shù)后伴睡眠質(zhì)量障礙患者治療中的效果評(píng)價(jià)
艾雅娟 韓旭
目前,臨床上對(duì)脊柱結(jié)核采取的治療方法為規(guī)范化抗結(jié)核藥物化療聯(lián)合手術(shù)治療,以解決神經(jīng)壓迫癥狀及脊柱畸形[1]。由于疾病本身治療周期長(zhǎng)和手術(shù)應(yīng)激源的影響,促使機(jī)體產(chǎn)生強(qiáng)烈的生理和心理反應(yīng),導(dǎo)致此類疾病患者術(shù)后睡眠質(zhì)量較差[2]。同時(shí),由于脊柱手術(shù)導(dǎo)致術(shù)后疼痛加劇、心理負(fù)擔(dān)加重、舒適度改變等,嚴(yán)重影響了脊柱結(jié)核患者術(shù)后睡眠質(zhì)量[3]。魏晨慧等[4]研究顯示,60%以上的骨科術(shù)后患者存在睡眠問(wèn)題,其中脊柱術(shù)后患者位于前列。腰椎結(jié)核術(shù)后患者伴睡眠障礙嚴(yán)重影響患者的心理健康,使焦慮、抑郁等并發(fā)癥發(fā)生率升高,降低患者生存質(zhì)量,降低患者住院滿意度,延長(zhǎng)康復(fù)時(shí)間[5]。快速康復(fù)系統(tǒng)模式可以采取有效的途徑,降低術(shù)后應(yīng)激反應(yīng),減少術(shù)后并發(fā)癥的發(fā)生,加速患者術(shù)后的康復(fù)[6]。筆者選取解放軍總醫(yī)院第八醫(yī)學(xué)中心脊柱微創(chuàng)科就診的胸腰椎結(jié)核患者作為研究對(duì)象,在常規(guī)護(hù)理基礎(chǔ)上針對(duì)胸腰椎結(jié)核術(shù)后患者實(shí)施基于快速康復(fù)的系統(tǒng)模式,以探討其對(duì)術(shù)后患者臨床效果的影響。
資料和方法
一、資料收集
1.研究對(duì)象:回顧性分析解放軍總醫(yī)院第八醫(yī)學(xué)中心脊柱微創(chuàng)外科2016年2月至2019年8月收治的符合納入及排除標(biāo)準(zhǔn)的216例胸腰椎結(jié)核手術(shù)患者。其中,2016年2月至2017年8月對(duì)就診的104例胸腰椎結(jié)核手術(shù)患者術(shù)后進(jìn)行常規(guī)護(hù)理;2017年9月至2019年8月,對(duì)就診的112例胸腰椎結(jié)核患者術(shù)后進(jìn)行快速康復(fù)的系統(tǒng)模式。采用系統(tǒng)隨機(jī)抽簽法從常規(guī)護(hù)理模式和快速康復(fù)系統(tǒng)模式中各選取40例作為對(duì)照組和觀察組。
2.納入排除標(biāo)準(zhǔn):(1)納入標(biāo)準(zhǔn):①患者在術(shù)前均經(jīng)CT、X線等影像學(xué)檢查,采取經(jīng)后路病灶清除異體植骨內(nèi)固定術(shù)治療,并通過(guò)椎體病灶病理活檢確定為胸腰椎結(jié)核;②患者神志清醒,交流正常,研究期間全程配合;③術(shù)后第1天晨起7:00睡眠質(zhì)量評(píng)分[采用匹茲堡睡眠質(zhì)量指數(shù)量表(Pittsburgh sleep quality index scale)]≥8分,即存在睡眠質(zhì)量障礙;④年齡<60歲。(2)排除標(biāo)準(zhǔn):①并發(fā)開(kāi)放性肺結(jié)核和急性粟粒性肺結(jié)核;②病歷資料有缺陷,影響結(jié)果判定;③術(shù)前定期常規(guī)使用鎮(zhèn)靜催眠類藥物;④術(shù)后病情緊急,需要轉(zhuǎn)入ICU治療。
3.一般資料:兩組患者臨床資料見(jiàn)表1。各臨床特征在兩組患者中的差異均無(wú)統(tǒng)計(jì)學(xué)意義,具有可比性(表1)。

表1 各臨床特征在觀察組和對(duì)照組間的比較
二、護(hù)理方法
1.常規(guī)護(hù)理:對(duì)照組患者在脊柱結(jié)核術(shù)后實(shí)行常規(guī)護(hù)理模式。主要包括:基礎(chǔ)護(hù)理、術(shù)后生命體征、并發(fā)癥觀察(脊髓神經(jīng)功能、胃腸道、深靜脈血栓等)、術(shù)后管道護(hù)理(深靜脈、止痛泵、引流管、導(dǎo)尿管)、體位護(hù)理(定時(shí)協(xié)助患者每隔2 h軸向翻身一次)、術(shù)后康復(fù)指導(dǎo)(術(shù)后1~13 d在主治醫(yī)師指導(dǎo)下從床上踝關(guān)節(jié)運(yùn)動(dòng)、直腿抬高運(yùn)動(dòng)、對(duì)抗性直腿抬高運(yùn)動(dòng)訓(xùn)練過(guò)渡到“五點(diǎn)支撐”運(yùn)動(dòng)訓(xùn)練,術(shù)后第14天佩戴合適支具協(xié)助進(jìn)行負(fù)重站立訓(xùn)練)。
2.基于快速康復(fù)的系統(tǒng)模式:患者術(shù)后返回病房,在常規(guī)護(hù)理基礎(chǔ)上實(shí)施基于快速康復(fù)的系統(tǒng)模式,主要從認(rèn)知、心理、體位、舒適、疼痛及早期康復(fù)活動(dòng)進(jìn)行干預(yù)。具體操作:(1)認(rèn)知干預(yù):合理評(píng)估術(shù)后脊柱結(jié)核患者對(duì)疾病的認(rèn)知程度,采用多樣式的干預(yù)方式推送合適的相關(guān)疾病知識(shí)。采取的干預(yù)方式如科室自制的宣傳手冊(cè)、微信平臺(tái)。推送內(nèi)容包括脊柱結(jié)核的病因、發(fā)病機(jī)制、相關(guān)臨床表現(xiàn)、對(duì)應(yīng)治療方法、圍手術(shù)期相關(guān)注意事項(xiàng)及康復(fù)知識(shí)。(2)心理干預(yù):①注意觀察患者表情、行為等變化,從中探查患者的心理狀態(tài),指導(dǎo)其自主調(diào)節(jié)心情,保持良好心態(tài);同時(shí),對(duì)不良情緒明顯者進(jìn)行針對(duì)性心理疏導(dǎo),可采取暗示、轉(zhuǎn)移注意力、音樂(lè)療法等方式;②建立良好護(hù)-患-家屬之間關(guān)系,耐心聽(tīng)取患者及其家屬心聲,從根本原因解決患者及家屬的思想顧慮,取得家屬的支持,消除患者的孤獨(dú)感;同時(shí)可通過(guò)治療成功的案例,樹(shù)立患者及家屬的治療信心;③脊柱結(jié)核治療費(fèi)用對(duì)于貧困戶家庭是一個(gè)沉重的支出,因此對(duì)于脊柱結(jié)核入院治療的患者開(kāi)展甄選家庭年收入工作,幫助有困難的家庭取得社會(huì)公益機(jī)構(gòu)(水滴籌-大病籌款平臺(tái))的支持。(3)體位干預(yù):患者術(shù)后切口疼痛感明顯,同時(shí)術(shù)后留置各種管路(深靜脈置管、引流管、導(dǎo)尿管)等因素,增加患者更換體位的難度。因此,在患者的脊柱背部墊上一個(gè)可調(diào)節(jié)通透性舒適翻身的軟枕,軟枕可根據(jù)患者術(shù)后臥床時(shí)間調(diào)整患者背部與床面的角度,減少術(shù)后患者背部傷口皮膚的壓力,增加術(shù)后舒適度,同時(shí)有效保證術(shù)后患者脊柱的穩(wěn)定性。(4)舒適干預(yù):①縮短患者術(shù)后禁水時(shí)間,術(shù)后返回病房于患者處于清醒、無(wú)惡心的狀態(tài)時(shí)協(xié)助患者飲20 ml水;每間隔1 h 在患者無(wú)惡心、嘔吐現(xiàn)象的情況下逐漸增加其飲水量;②盡早拔除導(dǎo)尿管,在評(píng)估患者膀胱功能的基礎(chǔ)上,于術(shù)后返回病房4 h時(shí)給予拔除導(dǎo)尿管;③病房溫度控制在22 ℃~24 ℃,濕度控制在40%~60%,保持病房處于安靜狀態(tài);患者返回病房輸液時(shí),采用QW-518Ⅰ型加溫儀器對(duì)輸入液體加溫至40 ℃[7]。(5)飲食干預(yù):①向患者及家屬講解飲食營(yíng)養(yǎng)的重要性,協(xié)同院內(nèi)的營(yíng)養(yǎng)師根據(jù)患者的營(yíng)養(yǎng)指標(biāo)(基礎(chǔ)體質(zhì)量+血常規(guī))的需求制定每日飲食攝入計(jì)劃;②鼓勵(lì)患者多飲水,促進(jìn)體內(nèi)的藥物代謝,同時(shí)保持體內(nèi)的水、電解質(zhì)平衡。(6)疼痛干預(yù):①護(hù)理人員對(duì)患者進(jìn)行關(guān)于疼痛知識(shí)的健康宣傳教育(簡(jiǎn)稱“宣教”),使其認(rèn)識(shí)到脊柱結(jié)核圍手術(shù)期疼痛管理的重要意義,并學(xué)會(huì)如何正確表達(dá)疼痛和準(zhǔn)確表述疼痛感,以便臨床醫(yī)師準(zhǔn)確評(píng)估患者疼痛感,從而采取相應(yīng)的鎮(zhèn)痛措施;②術(shù)后遵醫(yī)囑實(shí)行鎮(zhèn)痛干預(yù),遵醫(yī)囑采用氯諾昔康8 mg進(jìn)行肌內(nèi)注射,2次/d,間隔用藥時(shí)間為12 h,連續(xù)用藥3 d;③術(shù)后3 d內(nèi)護(hù)理人員應(yīng)每隔2 h進(jìn)行1次疼痛評(píng)估;術(shù)后第4天,通過(guò)視覺(jué)模擬評(píng)分法(visual analogue scales,VAS)進(jìn)行疼痛評(píng)分,VAS評(píng)分<3分者每天10:00給予評(píng)估1次;VAS評(píng)分≥3分者每天10:00、15:00、20:00按時(shí)進(jìn)行評(píng)估;VAS疼痛評(píng)分在1~3分者,以轉(zhuǎn)移注意力、聽(tīng)音樂(lè)等方式緩解疼痛感;VAS疼痛評(píng)分≥4分者,應(yīng)及時(shí)匯報(bào)至臨床醫(yī)師處,遵醫(yī)囑應(yīng)用三階梯鎮(zhèn)痛療法給予止痛藥物,提供有針對(duì)性的疼痛護(hù)理干預(yù)。(7)早期術(shù)后功能康復(fù)指導(dǎo):在患者生命體征平穩(wěn)、有效鎮(zhèn)痛的基礎(chǔ)上,協(xié)助患者在床上進(jìn)行相關(guān)的功能鍛煉(環(huán)繞運(yùn)動(dòng)、直腿抬高運(yùn)動(dòng)),逐漸過(guò)渡到術(shù)后第3天進(jìn)行移乘(床旁-輪椅)運(yùn)動(dòng)訓(xùn)練、負(fù)重站立訓(xùn)練。
三、評(píng)價(jià)指標(biāo)
1.疼痛:參考VAS評(píng)估患者返回病房、術(shù)后第3天及術(shù)后第1周的疼痛程度。
2.睡眠質(zhì)量:采用匹茲堡睡眠質(zhì)量指數(shù)量表(Pittsburgh sleep quality index,PSQI)評(píng)估患者第2天晨起(7:00)、術(shù)后第2周的睡眠質(zhì)量,評(píng)價(jià)內(nèi)容包括睡眠質(zhì)量、入睡時(shí)間、睡眠時(shí)間、睡眠效率、睡眠障礙、催眠藥物和日間功能障礙7個(gè)維度,共18個(gè)條目。總分為以上7個(gè)維度得分的總和,最低分為0分,最高分為21分。PSQI以8分為臨界點(diǎn),睡眠質(zhì)量與PSQI分值成逆向關(guān)系,總分≥8分時(shí)表示睡眠質(zhì)量較差[8]。
3.軀體活動(dòng)能力:評(píng)估患者術(shù)后2周軀體活動(dòng)能力。運(yùn)用Braden評(píng)分量表的標(biāo)準(zhǔn),將軀體活動(dòng)能力分為臥床、坐椅子、偶爾步行、經(jīng)常步行4個(gè)方面[9]。其中,臥床是指被限制在床上;坐椅子是指不能步行或者步行時(shí)活動(dòng)嚴(yán)重受限,不能承受自身的體質(zhì)量導(dǎo)致活動(dòng)時(shí)必須借助椅子或輪椅;偶爾步行是指白天偶爾步行且步行距離非常短,同時(shí)需借助設(shè)施獨(dú)立行走,大部分時(shí)間在床上或椅子上;經(jīng)常步行是指白天清醒時(shí)在病房走廊步行每日至少2次。
4.術(shù)后住院時(shí)間:記錄患者術(shù)后住院時(shí)間(術(shù)后返回病房至患者出院天數(shù))。
四、統(tǒng)計(jì)學(xué)處理
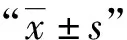
結(jié) 果
1.疼痛程度:兩組患者在術(shù)后返回病房時(shí)、術(shù)后第3天、術(shù)后第1周進(jìn)行VAS評(píng)分。返回病房時(shí),兩組患者VAS評(píng)分差異無(wú)統(tǒng)計(jì)學(xué)意義;術(shù)后第3天、術(shù)后第1周觀察組VAS評(píng)分均明顯低于對(duì)照組,差異均有統(tǒng)計(jì)學(xué)意義(表2)。

表2 兩組患者VAS評(píng)分比較(分,
2.睡眠質(zhì)量程度:對(duì)兩組患者睡眠質(zhì)量進(jìn)行評(píng)估,術(shù)后晨起7:00觀察組患者睡眠質(zhì)量為(9.15±0.89)分,與對(duì)照組的(8.88±0.81)分相比,差異無(wú)統(tǒng)計(jì)學(xué)意義(t=1.419,P=0.081)。術(shù)后第2周觀察組患者睡眠質(zhì)量為(5.65±2.40)分,明顯低于對(duì)照組患者[(6.98±1.12)分],差異有統(tǒng)計(jì)學(xué)意義(t=3.176,P=0.001)。
3.軀體活動(dòng)能力:兩組患者在術(shù)后第2周進(jìn)行軀體活動(dòng)能力的比較。術(shù)后第2周觀察組經(jīng)常步行的占比明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(表3)。

表3 兩組患者術(shù)后第2周軀體活動(dòng)能力的比較
4.住院時(shí)間:對(duì)兩組患者術(shù)后住院時(shí)間進(jìn)行評(píng)估,觀察組患者術(shù)后住院時(shí)間為(14.76±0.86)d,明顯低于對(duì)照組患者[(15.22±0.54)d],差異有統(tǒng)計(jì)學(xué)意義(t=2.865,P=0.002)。
討 論
目前,脊柱結(jié)核治療的主要手段仍然是手術(shù)治療,其可快速緩解脊柱結(jié)核相關(guān)臨床癥狀,預(yù)防病情惡化,而脊柱手術(shù)治療對(duì)患者造成的創(chuàng)傷較大,術(shù)后引起劇烈疼痛刺激,會(huì)使患者機(jī)體產(chǎn)生應(yīng)激反應(yīng),導(dǎo)致睡眠障礙、睡眠紊亂等[10]。Ren等[11]研究顯示,脊柱結(jié)核術(shù)后患者主訴睡眠質(zhì)量下降占42%,嚴(yán)重影響患者術(shù)后康復(fù)進(jìn)程及康復(fù)效果。
基于快速康復(fù)的系統(tǒng)模式是一種新型的模式,充分體現(xiàn)“以人為本”的服務(wù)理念,結(jié)合術(shù)后患者不利因素,多方面滿足患者需求,加快術(shù)后患者康復(fù)速度[12-13]。現(xiàn)階段,臨床上對(duì)于脊柱結(jié)核患者術(shù)后主要采取常規(guī)護(hù)理模式,以滿足患者術(shù)后康復(fù)治療的需求。但常規(guī)護(hù)理在減輕術(shù)后患者的負(fù)性情緒、提高術(shù)后患者舒適感、緩解患者術(shù)后疼痛感、提升術(shù)后患者睡眠質(zhì)量方面效果有限。因此,針對(duì)圍繞術(shù)后影響患者睡眠質(zhì)量下降的因素,對(duì)脊柱結(jié)核患者實(shí)行基于快速康復(fù)的系統(tǒng)模式可提升術(shù)后患者的睡眠質(zhì)量。本次研究中,基于快速康復(fù)的系統(tǒng)模式主要從認(rèn)知、心理、體位、舒適、飲食、疼痛、早期康復(fù)7個(gè)方面著手,其中認(rèn)知干預(yù)能根據(jù)患者不同的認(rèn)知水平提高其對(duì)疾病相關(guān)知識(shí)的認(rèn)識(shí),消除患者及家屬之間的顧慮;心理干預(yù)則幫助患者通過(guò)調(diào)節(jié)心理狀態(tài),減少術(shù)后心理應(yīng)激狀態(tài),保持良好心情,提升其對(duì)疼痛的耐受性,提高術(shù)后睡眠質(zhì)量;體位干預(yù)和疼痛干預(yù)則可直接減輕患者軀體上的疼痛,提高術(shù)后患者的舒適感,進(jìn)一步減輕患者術(shù)后疼痛感,提高術(shù)后睡眠質(zhì)量;早期運(yùn)動(dòng)干預(yù)中,運(yùn)動(dòng)能刺激人體右腦半球的功能,抑制左腦的功能,而焦慮和恐懼等不良負(fù)性情緒來(lái)自于人體左腦的相應(yīng)功能區(qū),因此運(yùn)動(dòng)能降低負(fù)性情緒的發(fā)生,使人心情愉悅,同時(shí)運(yùn)動(dòng)后人體內(nèi)內(nèi)啡肽含量增加,使人獲得鎮(zhèn)靜和鎮(zhèn)痛的效果,更加有利于促進(jìn)患者的睡眠[14]。因此,術(shù)后對(duì)患者進(jìn)行基于快速康復(fù)的系統(tǒng)模式對(duì)改善心理壓力、減輕患者疼痛、提高術(shù)后睡眠質(zhì)量可起到積極作用。本次研究結(jié)果也顯示,觀察組患者術(shù)后疼痛感VAS評(píng)分、PSQI評(píng)分均低于對(duì)照組,進(jìn)一步印證了上述觀點(diǎn)。
脊柱結(jié)核術(shù)后疼痛感增加導(dǎo)致患者睡眠質(zhì)量下降,而睡眠質(zhì)量下降又增加了患者對(duì)疼痛的敏感性,因此脊柱結(jié)核術(shù)后疼痛增加與睡眠質(zhì)量下降兩者之間形成一種惡性循環(huán),嚴(yán)重影響患者術(shù)后鍛煉。本研究中,基于快速康復(fù)的系統(tǒng)模式減輕了患者術(shù)后疼痛,提高了患者術(shù)后睡眠質(zhì)量和患者早期康復(fù)鍛煉的主動(dòng)性。有研究顯示,腰椎手術(shù)患者術(shù)后早期功能訓(xùn)練能改善局部血液循環(huán),從而使切口愈合更好。同時(shí)主動(dòng)和被動(dòng)活動(dòng)恢復(fù)肌肉強(qiáng)度和耐力,可增強(qiáng)背伸肌肉和韌帶力量,從而改善脊柱穩(wěn)定性[15-16]。因此,術(shù)后對(duì)患者進(jìn)行基本快速康復(fù)的系統(tǒng)模式對(duì)促進(jìn)術(shù)后機(jī)體恢復(fù)可以起到積極作用。
綜上所述,胸腰椎結(jié)核術(shù)后伴睡眠質(zhì)量障礙的患者實(shí)行基于快速康復(fù)的系統(tǒng)模式干預(yù),可促進(jìn)疾病恢復(fù),減少住院時(shí)間,降低患者的住院費(fèi)用,具有臨床推廣的意義。

