宮內妊娠合并宮外妊娠1 例
程芳,胡光超,陳靜,翁同芳
(皖六安市金安區婦幼保健院,安徽 六安 237000)
1 病例簡介
吳XX,女,29 歲,已婚。因“停經2 余月,間斷少量陰道流血20 余天”入院。患者系今年備孕半年未孕,于9 月中旬外院促排卵治療,停經37 天尿妊娠試驗陽性。10.13 開始出現陰道流血,當地查B 超未見異常,提示早孕,予以保胎治療。11.1出現劇烈左下腹痛一次,后好轉,來我院查B 超示:早孕,左附件區不均質回聲。繼續予以保胎治療。11.9 出現陰道流血增多伴左下腹痛來院,復查B 超示:宮腔內掃見41*22*39 無回聲暗區,其內見卵黃囊及胚芽,有心管搏動,頭臀長30mm,宮腔內見范圍約26*25 低回聲,左附件區顯示范圍約51*37*46mm不均質回聲,提示:早孕,宮腔積血,左附件區不均質回聲,盆 腔 積 液。(2020.11.09)血HCG 125417.00MIU/mL,孕 酮30.20ng/mL。擬“早期先兆流產;盆腔包塊性質待查”收入院,暫予以肌注黃體酮保胎治療。11.10 上午再次出現持續劇烈左下腹痛,復查B 超示:宮腔內掃見43*22*38 無回聲暗區,其內見卵黃囊及胚芽,有心管搏動,頭臀長31mm,宮腔內見范圍約19*15 低回聲,左附件區顯示范圍約64*49*40mm 不均質回聲,子宮直腸凹顯示厚約37mm 液性暗區,提示:早孕,宮腔積血,左附件區不均質回聲,盆腔積液。初步考慮腹痛原因:宮內妊娠合并異位妊娠? 妊娠黃體破裂? 卵巢囊腫蒂扭轉?。醫患溝通后急診在全麻下行腹腔鏡探查,術中見盆腔積血約300mL,左側輸卵管壺腹部及傘端增粗約3*4cm,表面呈紫藍色,傘端有活動性出血,術中再次醫患溝通后行左側輸卵管大部分切除術。剖視標本似見機化絨毛組織。術后繼續予以藥物保胎治療。(2020.11.12)術后第2 天復查血HCG 109554.00MIU/mL,孕酮 38.37ng/mL。病理示:左側輸卵管妊娠。11.13 復查B 超:宮腔內掃見49*33*48 妊娠囊,其內見卵黃囊及胚芽,有心管搏動,頭臀長37mm,提示:早孕。患者無腹痛及陰道流血,術后予常規保胎治療,11.17 再次復查B超無異常后辦理出院。
2 討論
宮內妊娠合并宮外妊娠(heterotopic pregnancy,HP) 自然妊娠發生率低,近年來,隨著促排卵臨床治療和輔助生殖技術的廣泛開展,其發生率顯著上升至1/100-1/500[1-2]宮內宮外復合妊娠的發病機理:復合妊娠可同一時期或不同的時期受孕,可有以下幾種:1).不同時期排卵,當受精卵在宮內著床后,體內產生促性腺激素及雌孕激素,這些激素抑制下丘腦-卵巢軸的調節,使整個孕期不再排卵,但大量的絨毛膜促性腺激素也可能促使卵泡發育并排卵,精子通過宮腔內包蛻膜與壁蛻膜之間進入輸卵管,一旦受精,由于孕期輸卵管的蠕動減少,減弱,易著床于輸卵管,造成宮內宮外妊娠。
同一時期宮內宮外同時妊娠有兩種可能:(1)同時排出2個卵子分別受精,分別種植于宮內、宮外,即兩個卵子分別在兩側輸卵管內受精,若一側輸卵管蠕動有異常,則受精卵就著床于該輸卵管,另一受精卵則著床于宮內。(2)一個卵子受精后分裂成兩個獨立的卵裂球,分別種植于宮內宮外。
輔助生育技術后宮內宮外妊娠發生,主要因為移植的胚囊數量多,胚胎移植時注射壓力太大,液量過多,移植管頂端太靠近宮底,均是導致異位妊娠的危險因素。
HP 臨床表現與先兆流產、異位妊娠相似,主要表現為停經后陰道出血、下腹痛或伴有腹腔出血等癥狀,部分患者可無明顯表現。因此,對于早孕伴或不伴有陰道流血及腹痛的孕婦,無論有無危險因素,均應警惕宮內妊娠合并宮外妊娠的發生。
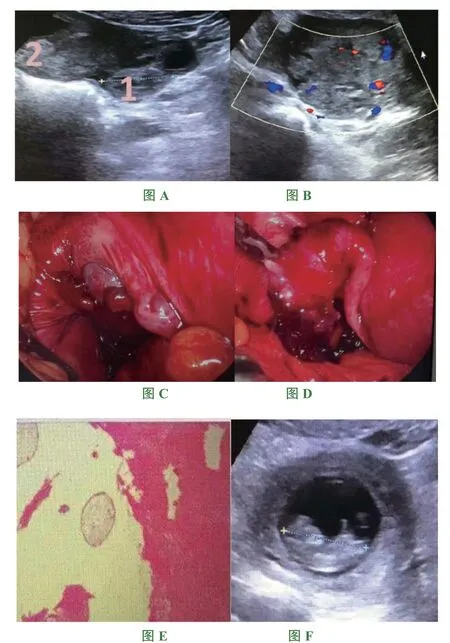
注:A.超聲圖像:數字1 示宮外妊娠,數字2 示宮內妊娠。B.超聲所見輸卵管包塊。D.腹腔鏡下所見輸卵管包塊及傘端凝血塊。E.病理切片:可見絨毛及蛻膜組織。F. 術后復查超聲所見宮內胎兒圖像。
β-HCG 對HP 的診斷價值尚不確定,因同時合并宮內妊娠,β-HCG 不低于甚至高于正宮內妊娠水平,不能真實反映宮外妊娠病灶產生的激素水平。陰道超聲是目前診斷HP 的最好手段,有研究發現,腹部超聲、陰道超聲診斷HP 的陽性率分別為52.0%、96.0%,陰道超聲聯合腹部超聲可提高HP的診斷率[3]。為提高診斷率,孕6~7 周B 超或陰超檢查很重要,一旦發現宮內妊娠同時合并有附件區增大跡象,除考慮妊娠黃體外,還要考慮宮外妊娠的可能性。HP 的治療方案主要有開腹或腹腔鏡手術治療、經陰道超聲引導下減胎術、經陰道孕囊抽吸或注射藥物及中西醫結合治療[4]等,具體治療原則應依患者病情及有無生育要求制定。宮內外同時妊娠時宮外妊娠90%發生于輸卵管,目前多采用腹腔鏡手術治療。研究表明,腹腔鏡手術對胚胎、胎兒及新生兒的生長發育均無影響。因此,腹腔鏡是治療HP 的理想手術方式。
本例患者系備孕半年未孕,予以藥物促排卵,是發生HP 的高危因素。患者孕早期因陰道流血予以保胎治療,之后因反復左下腹痛就診,結合臨床癥狀及超聲提示有腹腔鏡探查指征,醫患溝通后快速積極術前準備,術前予以黃體酮肌注,術中操作輕柔,盡量減少對子宮的牽拉刺激,避免雙極對子宮的熱損傷,避免誘發子宮收縮而導致流產。術后予以預防感染及保胎治療,術后復查超聲無宮腔積血,無腹痛及陰道流血。后期繼續予以跟蹤隨訪。
綜上所述,HP 在早期妊娠的孕婦中極少見,臨床中遇到早孕合并有陰道流血及腹痛,尤其是存在附件區異常包塊及HP 高危因素的患者,應高度警惕。陰道超聲是診斷HP 的最佳手段,盡早作出判斷并做好醫患溝通,積極采取相應的最佳治療方案,爭取時間,提高宮內妊娠存活率。

