圍手術期優質護理對腹腔鏡下結直腸癌根治術的效果影響
杜娟
(青海省西寧市第三人民醫院 普外科,青海 西寧 810005)
0 引言
結直腸癌是目前臨床較為多見的惡性腫瘤,具高致死率、高發病率等特征,早初期發病時無典型表現,臨床對該病多以手術予以診治。隨微創技術大范圍普及發展,腹腔鏡下結直腸癌根治術運用率顯著提高,且成為臨床診治結直腸癌的重要舉措,該手術創傷性弱、恢復較快,出血少,但為進一步確保手術療效,需于圍術期引進有效護理[1]。圍術期優質護理是基于一般護理基礎上實施改進的護理形式,其可結合患者實際狀況予以干預,具精細化與品質化特征[2]。本次研究結直腸癌患者(36例)實施研究,現做如下報告。
1 資料與方法
1.1 一般資料。研究時間段選取為2016年11月至2019年11月,探究對象為此時段接診患者,均被確診為結直腸癌并行手術治療[3],統計36例。分成參照組(n=18)和研究組(n=18)兩組,參照組男11例,女7例;年齡38~72歲,平均(54.23±4.57)歲;研究組男10例,女8例;年齡39~70歲,平均(53.78±4.47)歲。兩組組間資料比較,如有P>0.05,則比較性存在。納入標準:符合手術指征;無基礎性疾病,如高血壓、糖尿病等;簽署同意書。排除標準:重癥心腦血管病;并發肝腎肺功能障礙;存有腹部手術史;非自愿參與研究。
1.2 方法。入院后兩組均采取腹腔鏡下結直腸癌手術,按手術流程嚴格執行,在此情況℃下參照組以一般護理實施干預,如常規健康指導、病情監測等。研究組開展圍術期優質護理:①術前優質護理:腸道準備:術前禁食、禁水,對便秘者采取緩瀉劑對癥診治,如聚乙二醇等;術前1 d行腸道清潔,分不同批次進行抗菌素的服用,如甲硝唑,慶大霉素片或者膠囊,還有復方黃連素片等;同時術前予患者飲用2000 mL水,注意患者排便頻率與排泄狀況,確保術前腸道準備環節完善。心理干預及健康指導:與患者主動交談,對其存有的消極情緒實施疏導,減輕心理負擔與精神壓力。同時講述成功手術案例,進行手術信心的增強,提高臨床依從性。另外,告知患者診治期間須知事項、疾病致病因子,糾正以往不良認知。②術中優質護理:進行患者各生理指征的監測,實施麻醉前予以其精神鼓勵,囑患者勿緊張,與主刀醫生積極配合;開通靜脈通道,注意患者保暖;調節室內溫度,將其維持在23~25℃,并將濕度維持在50%~70%,以為患者營造更為舒適的診療環境;入室后,告知患者有關手術的器械設備,降低其陌生感,減輕焦慮情緒。③術后優質護理:結腸癌術后留置尿管至第2 d可進行摘除;直腸癌術后尿管可在第5~7 d進行摘除,這是因為相比于結腸癌患者,直腸癌患者留院時間較長,其手術牽涉膀胱相關功能恢復,而膀胱又與直腸毗鄰,故留置尿管時間相對較長。康復訓練:結合患者體質、疾病恢復狀況進行康復方案的制定,引導患者實施床邊活動,開展提肛訓練。疼痛護理:術后,護理人員應及時問詢患者有無明顯不適,告知其深呼吸,以舒緩疼痛,必要時采取鎮痛藥鎮痛。飲食干預:術后制定科學膳食食譜,需以促消化、清淡食品為主,禁忌過硬、油炸及辛辣食物。如若患者存在腹瀉表現需禁食豆漿類產氣食物,以防腸道活動頻繁加重病情。生理指征監測:術后強化患者體位干預,觀察其各項指征,待病情平穩后采取低半臥位,保持盆腔低于腹腔狀態,使腹腔內滲物有效排出,減輕腹部壓力。④胃腸減壓護理:對于留置胃管者,需予以持續減壓操作,減少胃部積液;密切注視胃腸減壓引流狀況,且對引流液顏色、性狀及量實施勘察,術后24 h伴暗紅色液體,伴隨引流變得清亮。⑤早期營養支持。由于胃腸減壓過程中形成了大量的電解質,加之術后患者要暫時禁食,進而使營養缺乏,為此,護理人員需借助腸外營養液攝入的方法達到機體營養改善的目的,促使創口迅速恢復。另外,嚴格按無菌操作制度進行營養液的配置,保證安全有效。⑥出院宣教:囑患者按時休息、適量活動,注意一日三餐飲食均衡;需行化療者應嚴格按照既定診治流程到院化療,加固疾病穩定性。
1.3 觀察指標。①手術指標。術后進行兩組導管留置、首次進食及肛門排氣時間和住院時長的有效評價。②并發癥。包括肺部感染、腸梗阻及吻合口瘺和切口感染等。③滿意度。以自制表格對兩組滿意度實施比較分析,評定等級共包含三項,分別為非常滿意、一般滿意及不滿意,采取百分制,分值范圍為95~100分、75~95分、75分以下[4]。
1.4 統計學方法。本研究資料借助SPSS 21.0的統計學軟件展開處理,其中研究所牽涉定量資料,如手術指標等用t驗證、平方差說明,定性資料,如并發癥、滿意度等選用卡方檢驗,%表示,統計數據以SPSS 21.0分析,研究結果以P表示。
2 結果
2.1 手術指標。統計數據發現,研究組導管留置、首次進食及肛門排氣時間和住院時長相比于參照組具顯著縮短優勢P<0.05,于統計學有意義,詳情見表1。
表1 手術指標()
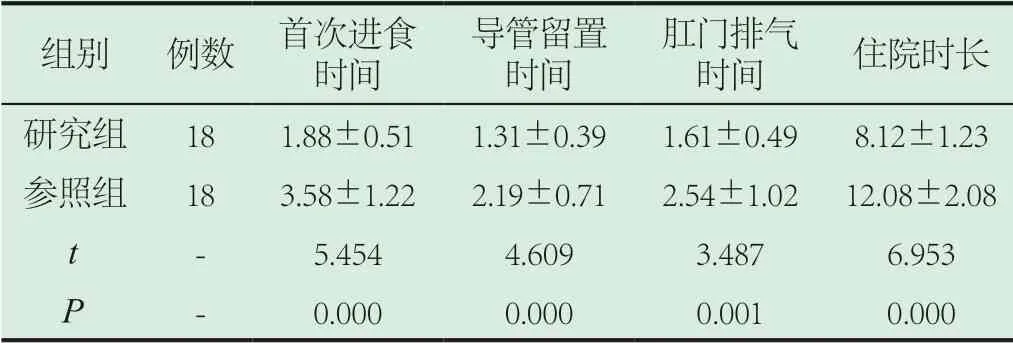
表1 手術指標()
組別 例數 首次進食時間導管留置時間肛門排氣時間 住院時長研究組 18 1.88±0.51 1.31±0.39 1.61±0.49 8.12±1.23參照組 18 3.58±1.22 2.19±0.71 2.54±1.02 12.08±2.08 t - 5.454 4.609 3.487 6.953 P - 0.000 0.000 0.001 0.000
2.2 并發癥。相較于參照組,研究組肺部感染、腸梗阻及吻合口瘺和切口感染發生幾率顯著降低P<0.05,具統計學差異,見表2。
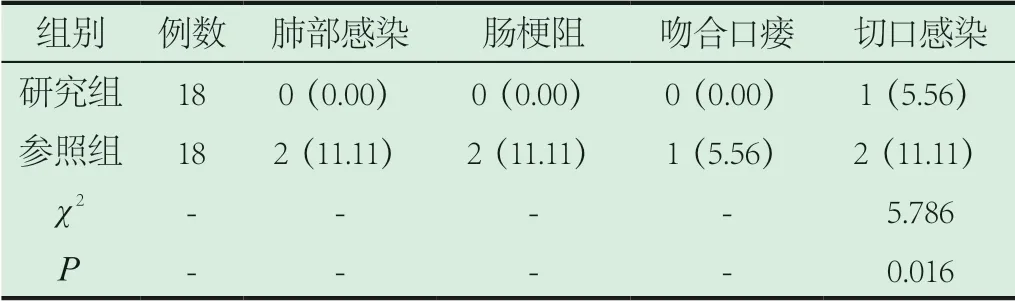
表2 并發癥狀況分析[n(%)]
2.3 滿意度。研究組非常滿意、一般滿意及不滿意分別為10例、7例,1例;參照組非常滿意、一般滿意及不滿意分別為8例、4例,6例,相比之下,研究組滿意度更高,對比差異明顯,具統計學意義P<0.05,見表3。
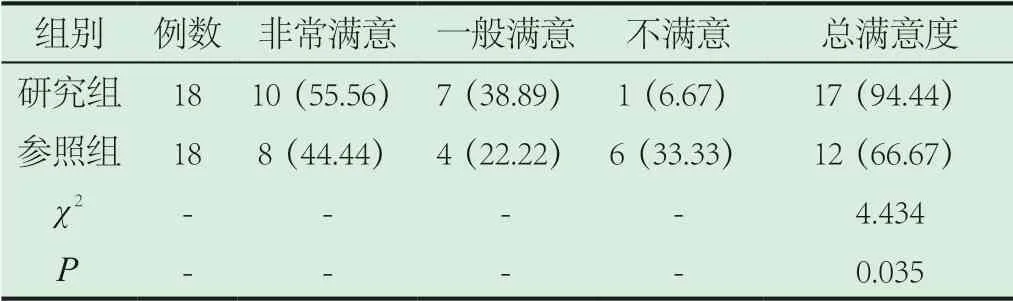
表3 滿意度
3 討論
結直腸癌病性嚴重,易累及患者生命,是現階段臨床多發性消化腫瘤,研究表明,該病誘發因子主要有環境、遺傳、飲食不節等有關。伴隨人們飲食、生活等習慣的變化,使其患病率逐年增高。手術是關鍵診治措施。腹腔鏡下結直腸癌根治術創傷小、預后好,整體效果理想,在圍術期過程予以護理干預至關重要[5-6]。
本次研究中,在手術指標上(導管留置、首次進食及肛門排氣時間和住院時長),研究組均短于參照組P<0.05;研究組吻合口瘺等并發癥相較于參照組顯著降低P<0.05;研究組滿意度與參照組比提升效果更為明顯P<0.05,提示圍術期優質護理效果可觀。圍術期優質護理通過術前、術中及術后護理,為患者提供系統化及精細化護理服務,其中,術前實施心理與健康指導,結合患者理解能力及認知能力采取多元化宣教,達到糾正認知偏差,提高依從性等效果,同時減輕因對手術流程及疾病知識缺乏引致的焦慮、恐懼等情緒,為手術有序實施奠定基礎;落實術前準備工作,降低術中應激效應,減少護理風險;術中監測各生命指征,調節室內溫濕度,基于手術順利開展的同時促進機體舒適度提高,降低并發癥形成風險;術后予以疼痛、飲食、康復訓練等護理,減輕術后疼痛,加強機體免疫力激防御力,促進身體全面康復[7-8]。
綜上所述,腹腔鏡下結直腸癌根治術引進圍術期優質護理效果可觀,可降低并發癥,改善手術指標,亦可構建和諧護患關系,運用安全性高,值得臨床深入推廣。

