重型急性腦卒中患者氣管套管拔出困難因素分析
楊 玲 安 磊 俞 芃 俞志鵬
1.北京市回民醫院腦病科,北京 100054;2.首都醫科大學宣武醫院神經內科,北京 100053
重型急性腦卒中患者意識障礙發生率高、腦干功能損害嚴重,更易出現氣道梗阻、誤吸等而導致呼吸功能衰竭[1]。國內外指南均推薦對呼吸功能衰竭及意識障礙的急性腦卒中患者進行氣管插管與輔助機械通氣[1-2]。當氣管插管患者拔管失敗或插管超過14 d,應擇機進行氣管切開[1]。既往調查顯示,缺血性腦卒中患者氣管切開率為1.3%[3],機械通氣腦卒中患者氣管切開比例為10%~33%[4]。然而由于患者腦卒中性質、年齡、既往疾病等多方面差異,致使部分患者氣管切開后氣管套管拔出困難,進而可能影響預后。目前有關影響氣管切開后拔管困難因素的報道較少。本研究回顧性分析北京市回民醫院(我院)收治的62 例重型急性腦卒中患者發病30 d 內氣管切開后,導致氣管套管拔出困難的因素,并探討與預后的關系。
1 資料與方法
1.1 一般資料
回顧性分析2013 年3 月至2018 年11 月我院腦病科重癥監護室收治的重型急性腦卒中、發病30 d 內氣管切開并氣管套管植入的患者62 例,其中男51 例,女11 例。以卒中發病時間為起點,成功拔管為結局,依據是否拔管分為拔管組與未拔管組。拔管組27 例,年齡37 ~82 歲,平均(61.0±10.4)歲;未拔管組35 例,年齡38 ~87 歲,平均(66.2±12.8)歲。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。
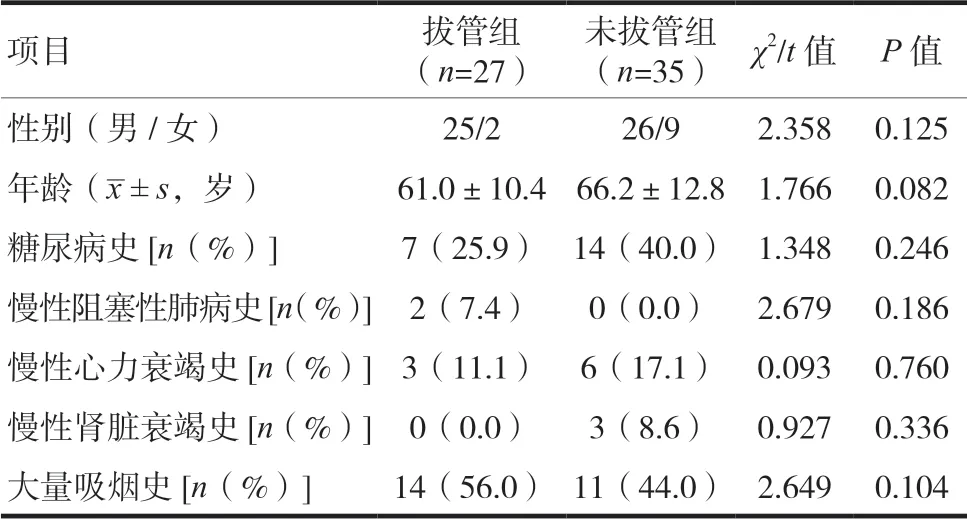
表1 兩組患者一般資料比較
1.2 納入及排除標準
納入標準:①急性腦卒中依據中國急性缺血性腦卒中指南、腦出血診治指南(2014)[5-6];②美國國立衛生研究院卒中量表(the National Institute of Health Stroke Scale,NIHSS)評分[7]≥15 分;③發病≤7 d;④發病至氣管切開套管植入≤30 d。
排除標準:①發病前改良Rankin 量表(modified rankin scale,mRS)評分[8]≥2 分;②腫瘤卒中、血液系統疾病所致腦卒中;③外傷性腦卒中;④基線資料不完整者。
1.3 方法
1.3.1 收集資料 采用回顧性分析,收集所有患者一般資料、個人史、既往史、腦卒中類型(梗死與出血)、氣管切開時的NIHSS 評分(評價腦損傷程度)、損傷范圍(前循環、后循環或前+后循環)、損傷側別(左側、右側或雙側)、治療方法(藥物、介入等),以及肺炎等并發癥資料。收集氣管切開相關資料包括氣管切開術式、發病至氣管插管時間(發病-插管時間)、氣管插管至氣管切開時間(插管-氣切時間)、機械通氣時間、氣管切開至成功拔管時間(氣切-拔管時間)。
1.3.2 隨訪 采取電話詢問或門診隨訪方式,對氣管切開后3、6 和12 個月進行隨訪,每次隨訪時間相差不超過7 d。隨訪時記錄患者的失訪、生存及死亡結果,生存者同時記錄mRS 評分,其中mRS 0 ~4 分為預后良好(0 分為完全無癥狀;1 分為雖有癥狀但無明顯功能障礙;2 分為輕度殘疾,不能完成病前所有活動但無需幫助;3 分為中度殘疾,需要幫助但可獨立行走;4 分為重度殘疾,不能獨立行走,日常生活需別人幫助),5 ~6 分為預后不良(5 分為嚴重殘疾,臥床、二便失禁,需持續護理和照顧;6 分為死亡)[8]。共完成12 個月隨訪56 例,失訪6 例(拔管組4 例,未拔管組2 例)。
1.4 觀察指標
①采用單因素及多因素分析法對影響患者拔管的相關因素進行分析,包括腦卒中特點(類型、范圍、側別)、治療方法、NIHSS 評分、各種并發癥、氣管切開相關資料等;②3、6、12 個月mRS 評分分布情況,是否拔管對3、6、12 個月預后的影響分析。
1.5 統計學分析
采用SPSS 25.0 統計學軟件分析處理數據。符合正態分布的計量資料以()表示,采用獨立樣本t檢驗,不符合正態分布的計量資料或等級資料采用秩和檢驗,以中位數Md(P25,P75)表示。計數資料以[n(%)]表示,采用χ2檢驗、校正χ2檢驗或Fisher確切概率法,采用多因素Logistic回歸分析影響氣管切開拔管的因素,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者拔管影響因素的單因素分析
拔管組的NIHSS 評分、機械通氣時間、急性加重的慢性心力衰竭(acute exacerbation of chronic heart failure,AECHF)比例均低于未拔管組,差異有統計學意義(P<0.05)。兩組間既往史、腦卒中類型、損傷范圍、側別、治療方法、肺炎等其他并發癥比例、氣管切開術式、發病-插管時間、插管-氣切時間比較,差異均無統計學意義(均P>0.05),見表2。
2.2 兩組患者拔管影響因素的多因素分析
將成功拔管作為因變量,以單因素分析中P<0.1 參數為自變量,經變量篩選,應用Logistic向前逐步回歸法進行分析。結果顯示,NIHSS 評分、機械通氣時間及AECHF 是影響拔管的獨立影響因素(均P<0.05),見表3。
2.3 兩組患者3、6和12個月的隨訪結果
3、6、12 個月隨訪mRS 評分分布見圖1。12 個月生存39 例,其中拔管組23 例,未拔管組16 例,死亡17 例均來自未拔管組。12 個月的總體預后不良率為76.8%。拔管組3、6、12 個月的預后好于未拔管組,差異有統計學意義(P<0.05),見表4。
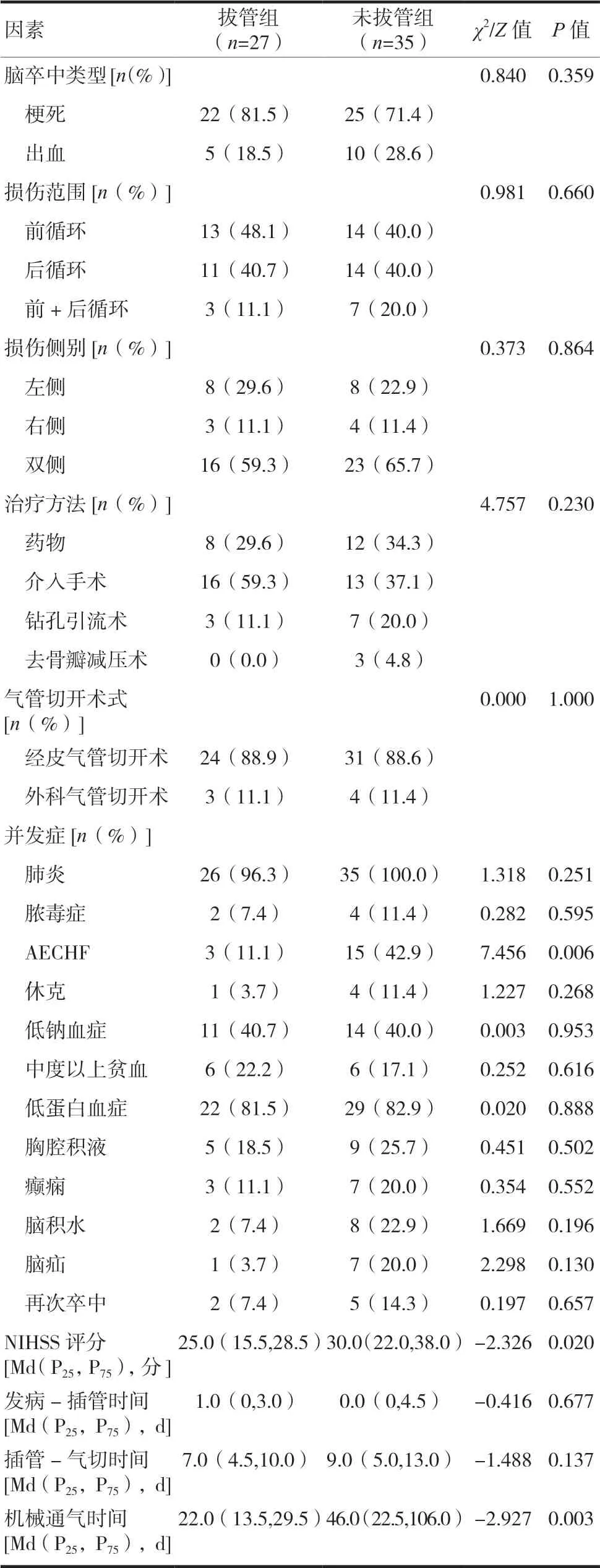
表2 兩組患者拔管影響因素的單因素分析

表3 兩組患者拔管影響因素的多因素分析
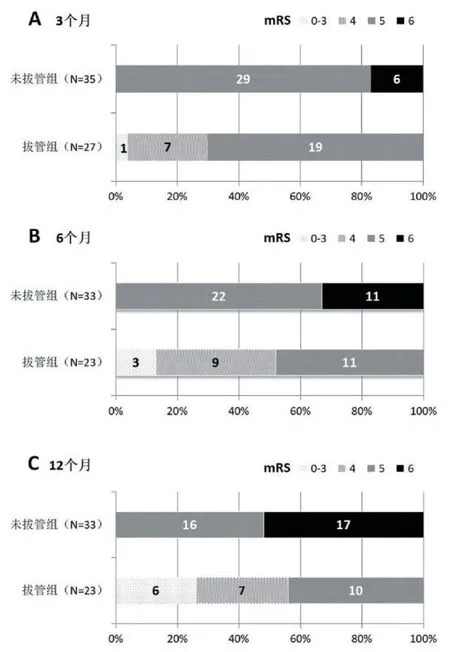
圖1 腦卒中后氣管切開患者3、6 和12 個月的隨訪結果
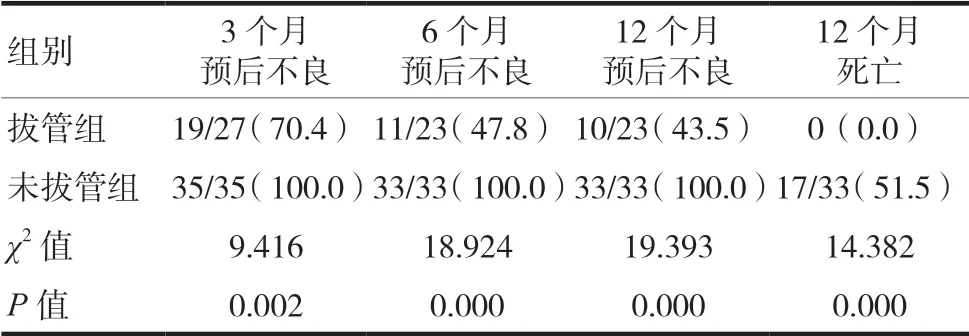
表4 腦卒中后氣管切開患者3、6和12個月的隨訪預后結果[n/n(%)]
3 討論
氣管切開救治重型急性腦卒中患者獲益已被廣泛接受[9]。多項研究顯示,早期氣管切開對降低鎮靜藥物使用率、死亡率、呼吸機相關肺炎、住院時間及住院花費等均有幫助[10-11]。然而,氣管套管的存在對康復過程有負面影響[12-13],而拔管可能提高生活質量、簡化護理管理,降低患者對家庭或住院環境的護理配置要求[14],因此有必要在康復過程中解決拔管問題。
本研究結果顯示,62 例腦卒中后氣管切開患者,一年內27 例成功拔管,拔管率44%,拔管中位時間43 d,好于既往的12 個月36%拔管率,74或96 d 拔管中位時間[15];與Bosel 等[10]報道的6.6 ~7.5 個月47%的拔管率相似,低于一項研究的73.0%的拔管率[16]。
系統回顧顯示,腦卒中后氣管切開拔管預測因素尚無隨機對照研究[17]。本研究結果顯示,氣管切開時NIHSS 評分、機械通氣時間、AECHF 是患者拔管的獨立影響因素。作為衡量腦卒中嚴重程度重要評分工具的NIHSS,既反映腦卒中嚴重程度,也可提供預后信息[18]。評分越高,神經功能缺損越嚴重,預后也越差。NIHSS ≤15 分是提示能夠成功拔除氣管插管的因素[19]。DECAST 研究中也顯示,氣管切開后10 d 拔管組NIHSS 評分低于未拔管組[15]。本研究中,NIHSS評分高提示拔管困難可能與神經功能缺損、意識障礙、自主呼吸功能及吞咽功能的嚴重程度相關,這些因素導致肺炎發生風險更高或控制更困難,因而出現拔管困難。此外,嚴重神經功能障礙也削弱運動控制與執行簡單自發任務的能力,進而影響拔管[13]。
相關研究顯示,機械通氣時間短利于拔除[19]。DECAST 研究提示氣管切開術后10 d 機械通氣比例拔管組低于未拔管組[15]。通氣時間延長會增加發生并發癥風險。長時間機械通氣抑制下呼吸道黏液纖毛系統,氣道防御功能下降,發生呼吸機相關肺炎危險性升高[20];感染導致代謝加快,同時長時間機械通氣耗能增加,易致營養不良;機體分解肌肉供能,加之廢用導致呼吸肌萎縮;感染使呼吸負擔加重,氣道阻力增加,心臟負擔加重,易出現心力衰竭。并發癥反過來也導致通氣時間延長,Liao 等[21]研究顯示,各種并發癥是導致機械通氣時間延長的重要原因。
本研究結果顯示,AECHF 是影響拔管的因素之一,可能是由于重型急性腦卒中合并AECHF 者,心排出量減少,組織缺氧及肺淤血加重,可能導致機械通氣時間延長、感染控制困難等,從而使其成為拔管的影響因素。
本研究隨訪結果顯示,腦卒中后氣管切開患者12 個月mRS 5 ~6 分者占比76.8%,存活超過12個月者占比69.6%,略高于DECAST 研究的64.1%與60.4%[15],而SETPOINT 研 究 顯 示6 個 月mRS 5 ~6 分者占59.0%,存活者占53.4%[10]。三項研究均顯示拔管組預后明顯好于未拔管組。系統回顧顯示需要機械通氣的腦卒中患者普遍預后比較差,死亡率在40%~80%[22]。Rabinstein 等[23]研究顯示,腦卒中后1 年預后不良發生率74%,與高齡、既往腦損傷病史及插管后神經功能惡化相關;預后良好更多見于后循環卒中。
因本研究為單中心回顧性研究,故某些資料不完整而未納入分析,如未分層評價肺炎嚴重程度并分析其與拔管的相關性;同時入選病例數較少可能對結果產生一定影響,需要設計更進一步的前瞻性大樣本量研究來證實本研究的結果。
綜上所述,腦卒中后氣管切開患者,成功拔管者功能預后好于未能拔管者。氣管切開時NIHSS 評分、機械通氣時間、AECHF 是拔管的獨立影響因素。積極處理可干預因素,如早期血管再通改善NIHSS 評分、積極控制AECHF 等并發癥以縮短機械通氣時間,可能對成功拔管、改善患者預后具有重要臨床意義。

