癲癇患兒停藥后復發狀況及其影響因素
張婷玉
(河南省鄭州市第十五人民醫院兒科 鄭州450041)
癲癇(Epilepsy, EP)為兒科常見的神經系統疾病,是由頭外傷、皮質發育障礙等因素引起大腦神經元反復異常放電而導致的突發性腦功能障礙,臨床表現為意識喪失、抽搐等[1~2]。 目前,合理并長期給予抗EP 藥物為臨床治療EP 的一線方案,但由于小兒的免疫機能尚未發育完全, 長時間服用抗EP 藥物可能出現一系列毒副反應,故在臨床癥狀得以有效控制后應及時停藥觀察[3]。但有研究顯示,EP 患兒停藥后具有較高的復發率,嚴重影響患兒的生存質量,故明確EP 患兒停藥后復發的相關因素并予以針對性的干預措施尤為重要[4]。 鑒于此,本研究著重分析EP 患兒停藥后復發狀況及其影響因素,旨在為患兒的預后改善提供理論依據。 現報道如下:
1 資料與方法
1.1 一般資料 回顧性分析2018 年1 月~2020 年1 月我院130 例EP 患兒的臨床資料。 130 例患兒中男71 例,女59 例;年齡1~10 歲,平均年齡(6.16±0.73)歲;發作類型:部分性發作56 例,全身性發作70 例,不能分類的發作4 例;有顱內病灶104 例,無顱內病灶26 例。
1.2 診斷標準 參考《臨床疾病診斷與療效判斷標準》[5]中關于EP 的診斷標準:(1)發作具備EP 發作的共性,即發作性、重復性、刻板性、短暫性;(2)發作具有不同發作類型的特征,如自動癥表現為意識障礙、看似有目的而實際無目的的異常行為,失身發作表現為突然發生或終止的意識喪失,全身強直-陣攣性發作表現為意識喪失、全身抽搐等;(3)近50%的EP患兒發作間歇期的腦電圖(Electroencephalogram,EEG)可見尖波、棘波等多種癇樣放電,而不同類型的EP 發作時EEG 有不同表現。
1.3 入選標準 (1)納入標準:符合上述診斷標準,并均采用抗EP 藥物治療; 依據患兒實際情況逐漸減藥至停藥,且減藥期間無EP 復發;臨床資料、實驗室資料完善。(2)排除標準:合并中樞神經系統疾病;合并免疫功能障礙;精神運動發育遲滯;未經醫師同意擅自停藥。
1.4 研究方法 (1)EP 復發判定:在EP 患兒停藥后隨訪6 個月,每隔2 周進行EEG 檢查、查體等,在隨訪期間出現1 次臨床發作即可認為EP 復發。(2)基線資料統計:發病年齡、性別(男、女)、家族史(有、無)、治療前發作頻率、發作類型(部分性發作、全身性發作、不能分類性發作)、用藥種數、停藥時EEG表現(癇性放電、無癇性放電)。
1.5 統計學方法 采用SPSS24.0 處理數據,以(±s)表示計量資料,組間用獨立樣本t檢驗,計數資料用百分比表示,采用χ2檢驗,采用Logistic 回歸分析影響因素。P<0.05 為差異有統計學意義。
2 結果
2.1 EP 患兒停藥后復發狀況 停藥后隨訪6 個月,130 例EP 患兒復發28 例,復發率為21.54%。
2.2 EP 患兒停藥后復發的單因素分析 單因素分析結果顯示,EP 患兒停藥后復發不受發病年齡、性別、家族史、用藥種數的影響(P>0.05),但可能受發作類型、治療前發作頻率、停藥時EEG 表現的影響(P<0.05)。 見表1。
表1 EP 患兒停藥后復發的單因素分析(±s)

表1 EP 患兒停藥后復發的單因素分析(±s)
因素 復發組(n=28)未復發組(n=102) t/χ2 P發病年齡(歲)性別[例(%)] 男女家族史[例(%)] 有無發作類型[例(%)] 部分性發作全身性發作不能分類性發作治療前發作頻率(次/年)停藥時EEG表現[例(%)] 癇性放電無癇性放電用藥種數(種)6.09±0.71 15(53.57)13(46.43)16(57.14)12(42.86)19(67.86)9(37.76)0(0.00)6.91±0.74 18(64.29)10(35.71)2.08±0.24 6.18±0.73 56(54.90)46(45.10)48(47.06)54(52.94)37(36.27)61(59.80)4(3.92)3.90±0.31 31(30.39)71(69.61)2.11±0.25 0.581 0.016 0.562 0.900 0.894 10.006 0.344 0.000 32.253 10.746 0.000 0.000 0.567 0.572
2.3 EP 患兒停藥后復發的Logistic 回歸分析 以EP 患兒停藥后復發情況為因變量,復發為“1”,未復發為“0”,以經單因素分析結果顯示為可能的影響因素納為自變量并賦值。 見表2。 Logistic 回歸分析發現,發作類型、治療前發作頻率、停藥時EEG 表現均可能是EP 患兒停藥后復發的影響因素(OR>1,P<0.05)。 見表3。

表2 自變量說明
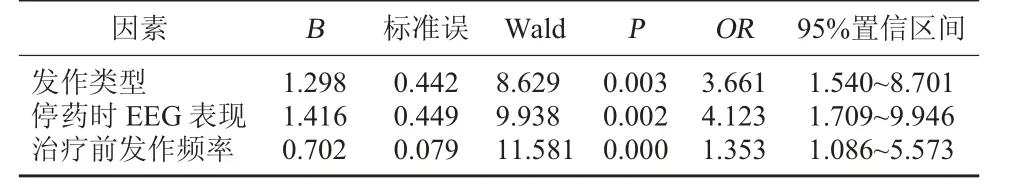
表3 EP 患兒停藥后復發的Logistic 回歸分析
3 討論
EP 發病機制較為復雜, 目前認為主要與中樞神經系統的興奮性與抑制性失衡有關,這種失衡多由離子通道神經遞質及神經膠質細胞的改變所致[6~8]。腦部神經元過度放電,導致短暫、反復的中樞神經系統功能異常出現,而患兒根據侵犯神經元的部位不同,臨床表現也較為多樣。 目前,抗EP 藥物為臨床治療小兒EP 的常用方案, 長期規律用藥可有效抑制病情發展,恢復社會適應性。 在病情得以控制后逐漸減藥或停藥不僅可減少抗EP 藥物對小兒神經功能的影響,還可有效降低家庭經濟負擔。 EP 患兒停藥后復發風險不一,1 年內復發率可達20%~50%, 需積極探究停藥后復發的影響因素給予相應干預措施。
本研究結果顯示, 停藥后隨訪6 個月,130 例EP 患兒復發28 例,復發率為21.54%,經單因素與Logistic 回歸分析發現,發作類型、治療前發作頻率、停藥時EEG 表現均可能是EP 患兒停藥后復發的影響因素(OR>1,P<0.05)。根據EP 的起源部位與擴散情況主要分為部分性發作與全身性發作,其中全身性發作分布相對局限,起源部位單一,故停藥后復發率更低;而部分性發作可反映腦局部器質性病變,EP 起源分布較廣,且以丘腦損害為主,丘腦是一種具有內分泌功能的神經元細胞, 可直接參與機體神經活動的募集、放大與同步化,故停藥后具有更高的復發率。 每個EP 患兒都有各自的發作周期與發作頻率,長則幾年發作一次,短則一天發作數次,治療前EP 患兒的發作越頻繁,病情嚴重程度越高,且機體的激素代謝水平更加紊亂, 進而增加了停藥后復發的風險。因此,臨床醫師應及時排查部分性發作或發作頻率較高的患兒并給予足夠重視, 必要時可延長撤藥速度并進一步觀察其臨床癥狀。 發作間期癲癇樣放電可表示EP 患兒顱內神經元出現異常的放電活動,對患兒的睡眠、智力、認知功能、情緒均可造成嚴重損害, 癇性放電活躍程度越高則反映EP患兒復發的可能性越大。因此,臨床醫師應及時關注EP 患兒EEG 特征, 在癇性放電完全消失后再逐步停用藥物,這對于降低EP 復發率具有重要意義。
綜上所述,EP 患兒在停藥后存在一定復發風險,且治療前發作頻率高、部分性發病、停藥時EGG為癇性放電均為EP 患兒停藥后復發的影響因素,臨床可據此及時采取干預措施。

