動態血糖監測在2型糖尿病血糖監控效果分析
李明 朱蘭飛 陸明
蚌埠市第二人民醫院內分泌科,安徽233000
糖尿病嚴重危害人類的健康,而中國已卻成為世界上2型糖尿病患者最多的國家[1]。糖尿病患者在疾病的進展過程之中胰島功能逐漸減退,胰島素分泌功能下降。患者運用胰島素促泌劑藥物或胰島素治療過程中易導致低血糖的發生。尤其在夜間發生低血糖更容易發生導致不良的后果,嚴重的低血糖甚至會導致死亡,因此糖尿病的血糖監測就成為糖尿病治療中必不可少的措施,而在現今糖尿病治療及自我管理之中由于條件所限,部分患者自身及住院期間的血糖監測往往缺乏一定的連續性,可能造成不良事件的發生。動態血糖監測系統(continuous glucose monitoring system,CGMS)是臨床使用的一種常用較新興監測手段,可以實現對患者血糖實時監測,及時檢測出高血糖、低血糖和血糖波動趨勢,從而更全面的掌握患者的病情變化,以便提供更合理及精確的治療方案。本試驗選取本院2型糖尿病患者70例,同時運用動態血糖及傳統指尖血糖監測,觀察二者差異性,為2型糖尿病患者提供更精準的治療提供理論依據。
1 資料與方法
1.1 一般資料選取2019年10月至2020年2月收治入院的2型糖尿病患者70例,其中男36例,年齡范圍為24~75歲,年齡(46.8±8.3)歲;女34例,年齡范圍為29~71歲,年齡(40.2±9.2)歲;病程范圍為2個月~22年,病程(8.35±7.2)年。治療方案中單純口服降糖藥物19例,口服降糖藥物聯合胰島素22例,單純胰島素27例,未用藥及胰島素治療2例。患者及家屬知情,并簽屬知情同意書,本研究經本院醫學倫理委員會批準。納入標準:符合WHO 2型糖尿病診斷標準(中國2型糖尿病防治指南2017版)。排除標準:(1)患者拒絕加入該試驗或不具有正常認知及自我意識及自理能力的患者;(2)不能佩戴動態血糖監測儀器的患者;(3)嚴重心臟、呼吸功能衰竭可能影響血糖監測效果的患者;(4)合并可引起低血糖的疾病諸如甲狀腺功能減退癥、胰島細胞瘤、其他相關腫瘤等。
1.2 方法美國美敦力公司(Medtronic)連續動態血糖系統及拜耳ContourTS監測入院后連續72 h監測患者血糖情況,軟件分析獲得72 h患者血糖情況。同時對比監測患者早餐前、午餐前、晚餐前及夜間10∶00及凌晨時段指尖血糖情況。
1.3 統計學處理應用SPSS 21.0進行數據分析,符合正態分布的計量資料以(±s)表示,進行配對t檢驗,計數資料以(%)表示,采用配對χ2檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1 2型糖尿病患者不同時段毛細血管末梢血糖與CGMS監測血糖值比較入院72 h監測的三餐前及凌晨CGMS血糖值均低于指尖毛細血管末梢血糖,差異均有統計學意義(均P<0.05);夜間10∶00所測得CGMS血糖值略高于指尖毛細血管末梢血糖值,但差異無統計學意義(P>0.05);各對應組之間測得數據具有一定相關性,最小0.65,最大0.83,見表1。
2.2 2型糖尿病患者各時段毛細血管末梢血糖與CGMS監測出低血糖的例數分析CGMS及指尖方法監測70例2型糖尿病患者血糖實時監測,70例患者中各時間段均有低血糖癥現象發生,總體觀察CGMS監測出的例數較常規指尖監測的多,其中以凌晨時段發生低血糖的病例最多,CGMS凌晨測量出的低血糖數量較指尖毛細血管末梢血糖高,差異有統計學意義(P<0.05);三餐前及夜間10:00的CGMS較指尖毛細血管末梢血糖測量出的低血糖數量上多,但差異均無統計學意義(均P>0.05);見表2、圖1。
表1 2型糖尿病患者不同時段毛細血管末梢血糖與CGMS監測血糖值比較(mmol/L,±s,n=70)

表1 2型糖尿病患者不同時段毛細血管末梢血糖與CGMS監測血糖值比較(mmol/L,±s,n=70)
注:CGMS為動態血糖監測系統
?
3 討 論
糖尿病嚴重危害人類健康,我國已成為發病最多的國家,在我國其發病率之高僅位于心腦血管疾病及腫瘤之后,另外并發癥涉及全身各個臟器,已成為并發癥最多的非傳染類疾病之一[2],而低血糖作為2型糖尿病患者治療中最常見的不良反應,可對包括心肝腎腦視網膜等多器官的功能造成可逆及不可逆性的損害,重者可引起心腦血管病意外等不可控的損傷,甚至造成患者的死亡[3-5]。臨床治療中在對糖尿病低血糖癥的檢測及治療中由于監測手段的單一及缺乏及時性,不能給治療醫生及患者提高有效的參考指導,可導致對低血糖癥治療及處理出現滯后性,從而導致不可控的并發癥,因此精確及時的血糖監測就有著舉足輕重的作用。本試驗根據受試者所測得的結果顯示糖尿病的血糖波動存在一定的規律性,低血糖現象的發生符合一定波動規律,70例患者早餐前、午餐前、晚餐前、夜間及凌晨指尖毛細血管末梢血糖低血糖監測出的發生率為5.71%、1.43%、2.86%、1.43%、7.14%,CGMS檢測出的發生率為8.57%、2.86%、4.29%、2.86%、18.57%,各時段糖尿病患者可能由于患者胰島素釋放延遲或藥物干預具有低血糖現象發生,而以凌晨為低血糖的高發時段,可能與患者治療方案、藥物用量及飲食方式有關,本試驗受試者中患者大多數都進行了降血糖的相應治療,尤其多數患者使用的格列類促泌劑及胰島素治療具有很強的降血糖功能,增大了低血糖的風險,未用藥及胰島素治療患者僅2例,占試驗所有患者中的2.86%。而該時段多發無癥狀低血糖,更具有隱匿性從而增加疾病對心腦腎臟等全身臟器的損害[6]。
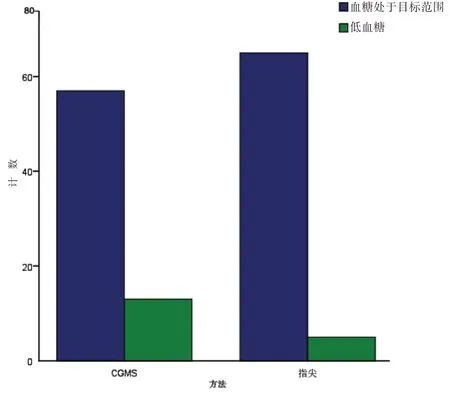
圖1 2型糖尿病患者凌晨時段毛細血管末梢血糖與CGMS檢測出低血糖的例數比較
對于最初的血糖監測始于20世紀中期,當時的監測方法只是通過非常簡單、不精確的尿液檢測。近幾十年來,隨著科技發展及監測技術的進步,人們對糖尿疾病機理及病理生理的了解呈指數增長,因此每一種新的CGMS都要保證測量精度,簡單易操作從而減少疾病并發癥等特點才能適應疾病的需求,20年前動態血糖監測儀也應運而生[7]。CGMS跟蹤人體間質液中的葡萄糖濃度,從而提供近乎實時的葡萄糖數據。與傳統的指尖測試相比,CGMS提供的反饋和葡萄糖趨勢在早期干預和限制血糖波動方面具有明顯優勢[8]。臨床醫師可以根據血糖波動結果,對患者血糖進行及時調控,從而使患者血糖保持在接近正常的血糖值,繼而可以降低糖尿病晚期并發癥的風險,也可以縮短在目標血糖范圍內的時間[9]。本試驗當中基于70例受試者早餐前、午餐前、晚餐前、夜間及凌晨入院72 h指尖毛細血管末梢血糖及CGMS的數據統計并分析顯示出早餐前、午餐前、晚餐前及凌晨的監測結果具有差異性,而且結合對檢出低血糖檢出率的分析顯示出CGMS對血糖監測的優越性。雖然CGMS的準確性會受到快速的葡萄糖變化、高血糖和低血糖的影響,但CGMS可以利用組織間葡萄糖來監測為臨床醫生提供全天性回顧性的葡萄糖濃度的變化趨勢并及時反饋,可省去許多日常的指尖毛細血管末梢血糖監測,提升了患者的生活治療,也減少了醫療資源的支出。現今一些CGMS已具有在葡萄糖有向低血糖或高血糖方向發展的趨勢時向使用者發出警告的功能[10-11]。另外,有研究也顯示,良好的葡萄糖監測與糖化血紅蛋白濃度的降低具有很強的相關性,在使用CGMS的患者中,糖化血紅蛋白得到改善,降低低血糖的發生率[12]。同時臨床治療中胰島素泵也是一種較常見的治療手段,胰島素泵的使用可終止中效或長效胰島素夜晚的高峰降糖作用,從而減少了夜間低血糖,Condren等[13]發現胰島素泵與CGMS聯用時,CGMS提供數據給具有特定集成算法的胰島素泵,可使胰島素泵安全性更高,患者的生活質量也可以得到改善。以上都顯示了CGMS這種治療方式對糖尿病患者積極的作用。

表2 2型糖尿病患者各時段毛細血管末梢血糖與CGMS監測出低血糖的例數分析(n=70)
綜上所述,CGMS可以實時、全面監測患者血糖情況,可加強對患者個體治療及個案話護理,做到對患者病情精確的干預及處理[14],從而減少低血糖現象的發生,為患者的綜合治療提供可靠依據,值得廣泛推廣及使用。
利益沖突:作者已申明文章無相關利益沖突。

