復(fù)方六味灌腸液與溫和灸治療腸預(yù)激綜合征的效果
王勝果 蘭翠
威海市中心醫(yī)院消化內(nèi)科,山東264400
便秘型腸預(yù)激綜合征是胃腸科常見性疾病,女性多于男性,臨床主要表現(xiàn)為腹部不適、排便次數(shù)減少、糞便硬結(jié)等。癥狀可反復(fù)發(fā)生,嚴(yán)重影響患者生活質(zhì)量[1]。由于便秘型腸預(yù)激綜合癥的臨床表現(xiàn)存在易變性以及中樞神經(jīng)系統(tǒng)之間的復(fù)雜性等特點(diǎn),西藥只能暫時(shí)緩解癥狀,且易產(chǎn)生藥物依賴,加重病情。中醫(yī)認(rèn)為,該疾病主要由于氣血兩虧、肝氣郁結(jié)所致,治療該疾病應(yīng)以調(diào)節(jié)腸腹氣機(jī)以及胃腸激素水平為主要原則[2]。為此本研究采用本院自制的復(fù)方六味灌腸液聯(lián)合溫和灸治療腸預(yù)激綜合癥患者,現(xiàn)將結(jié)果報(bào)道如下。
1 資料與方法
1.1 一般資料選取2018年1月至2019年10月收入本院治療的100例便秘型腸預(yù)激綜合征患者,采用隨機(jī)數(shù)字表法分為對照組與觀察組,各50例。納入標(biāo)準(zhǔn):符合國際認(rèn)同的1999年提出的腸預(yù)激綜合征羅馬2診斷標(biāo)準(zhǔn);符合第6版《中醫(yī)內(nèi)科學(xué)》標(biāo)準(zhǔn)以及腸預(yù)激綜合征中醫(yī)診治標(biāo)準(zhǔn);研究對象以及家屬均知情且簽署了倫理知情同意書,且獲得醫(yī)院倫理委員會(huì)的批準(zhǔn);年齡在18~65歲之間。排除標(biāo)準(zhǔn):腹瀉型;混合型(腹瀉型與便秘型交替進(jìn)型);伴有精神、溝通障礙者;先天性心、肺、腎功能不全者;哺乳期或妊娠期婦女。對照組男23例,女27例,年齡19~65(32.54±7.12)歲,病程1~23(5.57±1.21)個(gè)月;觀察組男20例,女30例,年齡18~64(31.87±7.54)歲,病程2~24(5.36±0.87)個(gè)月。兩組年齡、性別等一般資料對比,差異無統(tǒng)計(jì)學(xué)意義(均P>0.05),具有可比性。
1.2 方法對照組實(shí)施常規(guī)干預(yù)、藥物治療等。觀察組在對照組基礎(chǔ)上采用復(fù)方六味灌腸液聯(lián)合溫和灸治療,步驟如下。
1.2.1 復(fù)方六味灌腸液⑴本院自制組方為白芨、紅藤、延胡索各10 g,敗醬草、生山藥、槐米各15 g。上述中藥在熬制前應(yīng)用涼水浸泡30 min,首次加水250 ml煎熬30 min,濃縮藥汁為80 ml,取出備用。再次加水100 ml熬制30 min,取藥汁70 ml,將上述藥汁混合在一起約150 ml灌腸使用,每日1次,連續(xù)治療6周。⑵睡前灌腸,灌腸完成后采取仰臥位,盡量保留藥液在45 min以上,保證藥效充分發(fā)揮。同時(shí)長期便秘可引起患者痔瘡或肛裂,在灌腸操作前,對患者肛周消毒處理,并用紫草油涂擦、潤滑。
1.2.2 溫和灸⑴指導(dǎo)患者取平臥位,取穴位為天樞、神闕、脾俞、胃俞、大腸俞、氣海以及太白等穴位。⑵點(diǎn)燃艾條,火頭距穴位處皮膚3 cm左右進(jìn)行熏灸,每個(gè)穴位溫灸10~15 min,2次/d,1次/周,連續(xù)溫灸6周。⑶指導(dǎo)患者溫灸前不宜過飽或過饑,避免過度勞累,溫灸后半小時(shí)內(nèi)禁忌冷水洗手或洗澡,同時(shí)在治療期間不可濫用瀉藥,避免造成藥物依賴性[3-4]。此外,及時(shí)清理脫落的艾灰,避免燙傷。囑患者皮膚出現(xiàn)紅暈灼燒感屬于正常現(xiàn)象,發(fā)現(xiàn)起泡,可自行吸收。大者應(yīng)用消毒針穿破,放出液體后應(yīng)用碘伏棉簽消毒,紗布包扎固定[5-6]。
1.3 觀察指標(biāo)比較兩組胃腸激素水平以及臨床癥狀積分改善情況。
1.4 評(píng)分標(biāo)準(zhǔn)
1.4.1 胃腸急激素水平采取患者空腹靜脈血5 ml,測定胃泌素(Gas)、膽囊收縮素(CKK)、生長抑素(SS)以及血管活性腸鈦(VIP)等水平,并記錄數(shù)值。
1.4.2 癥狀積分參照文獻(xiàn)[7]對便秘型腸預(yù)激綜合征癥狀進(jìn)行評(píng)分,包括大便干結(jié)、排便困難、腸鳴矢氣、噯氣等4項(xiàng)。采用4級(jí)評(píng)分法進(jìn)行評(píng)分,從不、偶爾、總是、經(jīng)常分別賦予分值0、1、2、3分,分?jǐn)?shù)越低表示療效越顯著[8]。
1.5 統(tǒng)計(jì)學(xué)分析應(yīng)用SPSS 24.0進(jìn)行統(tǒng)計(jì)學(xué)處理,符合正態(tài)分布的計(jì)量資料采用均數(shù)±標(biāo)準(zhǔn)差(±s)表示,應(yīng)用獨(dú)立樣本t檢驗(yàn);計(jì)數(shù)資料采用率(%)表示,應(yīng)用χ2檢驗(yàn);P<0.05差異具有統(tǒng)計(jì)學(xué)意義。
2 結(jié) 果
2.1 兩組治療后胃腸激素水平比較觀察組Gas、CKK、SS、VIP均優(yōu)于對照組,差異有統(tǒng)計(jì)學(xué)意義(均P<0.05),見表1。
表1 100例便秘型腸預(yù)激綜合征患者對照組和觀察組治療后胃腸激素水平比較(±s)
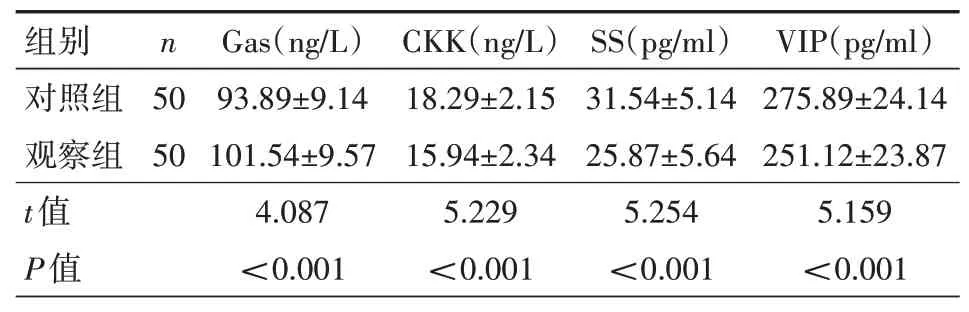
表1 100例便秘型腸預(yù)激綜合征患者對照組和觀察組治療后胃腸激素水平比較(±s)
注:對照組實(shí)施常規(guī)干預(yù),觀察組在對照組基礎(chǔ)上采用復(fù)方六味灌腸液聯(lián)合溫和灸治療;Gas為胃泌素,CKK為膽囊收縮素,SS為生長抑素,VIP血管活性腸鈦
?
2.2 兩組治療后中醫(yī)癥狀積分比較觀察組評(píng)分均低于對照組,差異有統(tǒng)計(jì)學(xué)意義(均P<0.05),見表2。
表2 100例便秘型腸預(yù)激綜合征患者對照組和觀察組治療后中醫(yī)癥狀積分比較(分,±s)
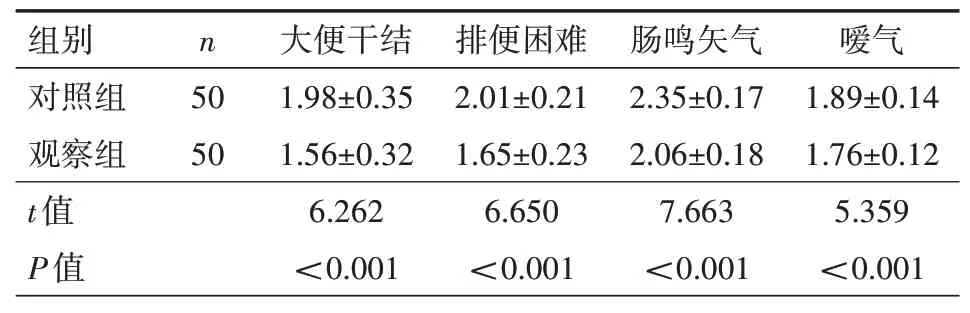
表2 100例便秘型腸預(yù)激綜合征患者對照組和觀察組治療后中醫(yī)癥狀積分比較(分,±s)
注:對照組實(shí)施常規(guī)干預(yù),觀察組在對照組基礎(chǔ)上采用復(fù)方六味灌腸液聯(lián)合溫和灸治療
?
3 討 論
腸易激綜合征是指一組包括腹脹、腹痛、排便異常以及大便性質(zhì)改變?yōu)橹饕R床表現(xiàn)的綜合征,也是最常見的胃腸道功能紊亂性疾病之一[9]。其臨床分型為便秘型(C-IBS)、腹瀉型(D-IBS)以及便秘腹瀉交替型(A-IBS)。研究表面明,C-IBS的發(fā)病可能與精神因素、胃腸動(dòng)力學(xué)改變、免疫功能異常等有關(guān)[10]。近年來,研究發(fā)現(xiàn)胃腸激素是胃腸蠕動(dòng)的主要調(diào)控因素,通過血液循環(huán)以內(nèi)分泌形式作用于胃腸道平滑肌細(xì)胞,如CKK、Gas等,并通過胃腸肽等神經(jīng)遞質(zhì)的釋放,對胃腸道運(yùn)動(dòng)具有調(diào)節(jié)作用,如:VIP等[11]。臨床對于治療C-IBS的治療方式較多,但效果欠佳。常規(guī)治療藥物莫沙必利短期內(nèi)可改變糞便性狀,但是并不能使糞便變軟。此外,由于C-IBS患者腸道分泌水分不足,糞便含量較少,加快患者結(jié)腸的運(yùn)轉(zhuǎn),對直腸產(chǎn)生刺激,促進(jìn)其與肛門括約肌的收縮,不利于干結(jié)的糞便排出,加重病情。
中醫(yī)認(rèn)為,C-IBS屬于便秘、腸郁范疇,站在病變部位角度而言,雖病在大腸,但卻與肝、脾、胃等臟腑功能失調(diào)有關(guān)。《金匱要略》中提到:“千般荻難,不越三條[12]”,且醫(yī)家葉天士在闡述中認(rèn)為:“肝病必犯土,是辱之所勝也,克脾則腹脹,便溏或不爽。”為此,C-IBS病理機(jī)制可為:“情志失調(diào),肝氣郁結(jié)。至肝脾不和,腸失濡潤。”因此,治療C-IBS應(yīng)以舒肝理氣為首要治療原則。
復(fù)方六味灌腸液中白芨具有收斂止血、消腫生肌之功效;紅藤可起到活血通絡(luò),解毒化瘀之作用;延胡索具有活血、止痛行氣的功效,一般用于治療脘腹疼痛;敗醬草具有清熱解毒,祛瘀排膿之功效;生山藥具有補(bǔ)脾胃,益肺腎之功效;槐米具有清熱祛火之功效;上述諸藥合用可起到舒肝理氣,潤腸通便,降低胃腸道平滑肌痙攣,緩解臨床癥狀,對胃腸道激素水平具有調(diào)節(jié)作用。
溫和灸天樞、大腸俞相配穴,可調(diào)理陰陽氣血,水道通調(diào),促進(jìn)津液得下之功效;溫和灸神闕具有化氣生津,潤腸通便之功效;脾俞、胃俞配合使用,可起到健脾和胃,改變脾氣不足之癥;氣海具有益氣助陽、行氣通經(jīng)的功效;太白穴具有補(bǔ)益脾氣,調(diào)和氣血,潤滑腸道之功效;上述穴位采用溫和灸法可起到健脾益氣,調(diào)節(jié)臟腑之氣,溫陽通便之功效;
本次研究中,觀察組Gas、CKK、SS以及VIP等水平均好于對照組(均P<0.05)。由此說明,復(fù)方六味灌腸液可調(diào)節(jié)胃腸激素水平。復(fù)方六味灌腸液通過直腸給藥,直接作用于胃腸,抑制胃腸平滑肌痙攣,促進(jìn)胃酸分泌,同時(shí)糾正失調(diào)的菌群,重新建立腸道菌群生物屏障,促進(jìn)血清胃泌素物質(zhì)釋放,抑制CKK、SS以及VIP的分泌。
本研究中,觀察組大便干結(jié)、排便困難、腸鳴矢氣、噯氣等癥狀評(píng)分均低于對照組(均P<0.05)。由此說明,聯(lián)合溫和灸改善臨床癥狀。分析溫和灸具有溫補(bǔ)益氣,回陽固脫,促進(jìn)新陳代謝,調(diào)節(jié)臟腑氣機(jī),對改善腹脹、腹痛,調(diào)節(jié)便秘具有一定的功效。
綜上所述,復(fù)方六味灌腸液聯(lián)合溫和灸治療便秘型腸預(yù)激綜合征患者可有效調(diào)節(jié)其胃腸激素水平,緩解其臨床癥狀,提高治療效果,值得臨床推廣。

