產后創傷后應激障礙影響因素的Meta分析
陳穎,錢紅艷,朱雨婷,王圓圓,錢麗華,孔祥,4*
創傷后應激障礙(post-traumatic stress disorder,PTSD)是一種發生在壓力事件后的焦慮障礙,其特征是實際或潛在的死亡或對自我或他人身體完整性的威脅[1]。參考《精神疾病診斷和統計手冊》(DSM-5),PTSD的臨床特征是侵入性思維、避免回憶創傷、覺醒增強和認知及情緒的負面改變,癥狀至少持續1個月,并導致嚴重的社交和人際關系障礙[2]。據估計,產后PTSD的患病率為3.1%~15.7%[3]。產后PTSD會造成母乳喂養困難、母嬰關系損害、性行為問題和嬰兒情感發展障礙[4-5]。為改善這一現狀,首先需要確定與產后PTSD的影響因素,目前,國外已有針對產后PTSD影響因素的Meta分析,但均為2014年前開展,本研究通過全面檢索中英文數據庫而探討產后PTSD的影響因素,旨在為今后篩查和預防此類疾病提供科學依據。
1 資料與方法
1.1 文獻檢索 系統檢索國外數據庫(PubMed、EMBase、Cochrane Library、Web of Science、PsycINFO、Scopus) 和 中文數據庫(中國知網、萬方數據知識服務平臺、維普網、中國生物醫學文獻數據庫),篩選關于產后PTSD影響因素的橫斷面研究和隊列研究,同時采取滾雪球的方式查閱所獲文獻的參考文獻,檢索時限為建庫至2020年9月。采用主題詞和自由詞相結合的方式進行檢索,中文檢索詞包括:創傷后應激障礙、創傷、應激障礙、精神障礙、產婦、產后、分娩、圍生期、影響因素、危險因素、相關因素;英文檢索詞包 括 Stress Disorders、Post-Traumatic*、PTSD、Posttraumatic Neuroses、postpartum、postnatal、factor*等。
1.2 文獻納入和排除標準 納入標準:(1)研究類型為橫斷面研究或隊列研究;(2)研究對象:年齡≥18歲;(3)產后PTSD至少持續至分娩后1個月;(4)文獻提供OR(95%CI)或可轉化的原始數據。排除標準:(1)文獻語種非中英文;(2)納入的樣本中僅包括有流產、死產、新生兒死亡等不良經歷的婦女,或者處于危重狀態的婦女;(3)無法獲取原始數據、重復文獻;(4)文獻質量較差。
1.3 文獻數據資料提取 由2名研究人員依據文獻納入和排除標準獨立進行文獻閱讀和數據、資料提取,若出現分歧,則通過咨詢第三方解決。數據不全時盡量聯系原作者進行補充。采用自行設計的標準化數據提取表,提取的數據、資料包括:第一作者、發表年份、調查地點、樣本量、研究類型、PTSD測評工具、影響因素及其OR值(95%CI)等。
1.4 文獻質量評價 使用美國衛生保健和研究機構(AHRQ)評價標準評價橫斷面研究質量,該標準包括11個評價條目,共計11分,0~3分、4~7分、8~11分依次為低、中、高質量。本研究將≥7分的文獻納入。隊列研究質量使用卡斯爾-渥太華量表(NOS)進行評價,該量表包括8個評價條目,共計9分,本研究將≥6分的文獻納入。
1.5 統計學方法 使用Stata 16.0和RevMan 5.3軟件進行Meta分析,產后PTSD影響因素的OR值(95%CI)為效應量。異質性檢驗使用Q檢驗,若P≥0.10,I2≤50%,則說明同質性較好,使用固定效應模型,反之則使用隨機效應模型。敏感性分析采用比較兩種模型結果的一致性和剔除對合并結果影響大的文獻進行分析。采用Egger檢驗和Begg檢驗進行發表偏倚評價。以P<0.05為差異有統計學意義。
2 結果
2.1 文獻的篩選過程及納入文獻的基本特征 依據文獻納入和排除標準對檢索出的4 826篇文獻進行篩選,最終納入12篇文獻[6-17],篩選流程見圖1。總共涉及29個影響因素,若有≥2篇文獻提到同一影響因素,則提取這一因素,結果共提及11個影響因素:妊娠期不良心理(抑郁、焦慮)、心理一致感水平低、緊急剖宮產、器械分娩、剖宮產、妊娠期并發癥、創傷性分娩體驗、社會支持、硬膜外麻醉、早期母嬰皮膚接觸和分娩滿意度。研究對象涉及9個國家9 245例產婦,6篇為橫斷面研究[6-7,11,14-15,17],6 篇為隊列研究[8-10,12-13,16],12篇文獻質量均為中高等,文獻基本特征見表1。

圖1 文獻篩選流程圖Figure 1 Literature retrieval flow chart
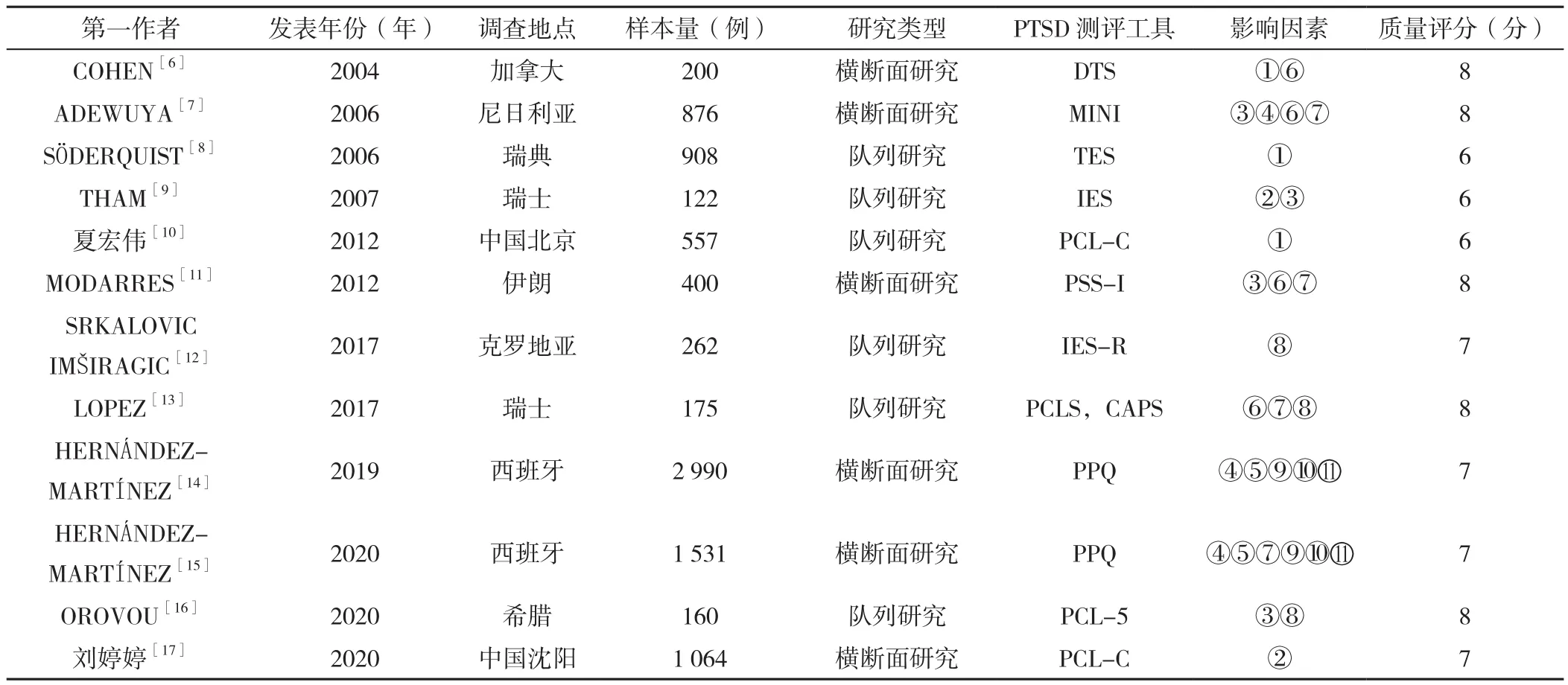
表1 納入文獻的基本特征Table 1 Basic characteristics of the included literature
2.2 產婦PTSD影響因素的Meta分析 對11個影響因素進行Meta分析,其中妊娠期不良心理(焦慮、抑郁)、緊急剖宮產、器械分娩、妊娠期并發癥、創傷性分娩體驗、社會支持6個影響因素在各研究間存在異質性(I2>50%,P<0.10),采用隨機效應模型進行Meta分析;心理一致感水平低、剖宮產、硬膜外麻醉、早期母嬰皮膚接觸、分娩滿意度5個影響因素在各研究間無異質性(I2≤50%,P≥0.10),采用固定效應模型進行Meta分析。結果顯示,社會支持、早期母嬰皮膚接觸、分娩滿意度是產后PTSD的保護因素(P<0.01),妊娠期不良心理(抑郁、焦慮)、心理一致感水平低、緊急剖宮產、器械分娩、剖宮產、妊娠期并發癥、創傷性分娩體驗、硬膜外麻醉是產后PTSD的危險因素(P<0.01,見表2)。

表2 產后PTSD影響因素的Meta分析Table 2 Meta-analysis of risk factors for postpartum PTSD
2.3 敏感性分析 對11個影響因素分別采取兩種效應模型進行敏感性分析,結果表明影響因素的一致性均較好,結果具有穩定性,見表3。針對存在異質性的影響因素,剔除對合并結果影響大的文獻,結果表明,除緊急剖宮產外,其他因素均提示分析結果可靠,因此對于緊急剖宮產應謹慎對待,見表4。

表3 產后PTSD影響因素的敏感性分析〔OR(95%CI)〕Table 3 Sensitivity analysis of risk factors for postpartum PTSD

表4 產后PTSD影響因素的排除分析Table 4 Exclusion analysis of irrelevant factors of postpartum PTSD
2.4 發表性偏倚 Egger檢驗和Begg檢驗結果顯示所有影響因素P>0.05,說明各影響因素不存在發表偏倚,見表5。

表5 產后PTSD影響因素的發表偏倚Table 5 Publication bias of risk factors for postpartum PTSD
3 討論
本研究針對產后PTSD的影響因素進行了Meta分析,共納入12篇文獻,文獻質量較高,涵蓋了9個國家,具有一定的代表性,敏感性分析結果顯示合并結果可靠且不存在發表偏倚。本研究發現8個因素是產后PTSD的危險因素,危險性由強到弱依次為妊娠期不良心理(抑郁、焦慮)、妊娠期并發癥、創傷性分娩體驗、剖宮產、緊急剖宮產、器械分娩、心理一致感水平低和硬膜外麻醉;保護因素由強到弱依次為分娩滿意度、早期母嬰皮膚接觸、社會支持。
3.1 產后PTSD的危險因素 妊娠期不良心理既是產后PTSD的誘因,也是產后PTSD加重的原因。抑郁和焦慮是PTSD的主要組成部分并且與PTSD高度共病[18]。與單一心理障礙的女性相比,患有共病心理障礙的女性更有可能出現功能受損和消極認知,進一步加重PTSD[19]。對于患有妊娠期并發癥的女性來說,妊娠和分娩是充滿焦慮和擔憂的過程,而焦慮和擔憂會導致或加劇精神健康障礙[20],因此,臨床醫生應該對患有妊娠期并發癥的女性加強精神健康障礙的篩查和隨訪。研究表明,創傷性分娩體驗是產后PTSD的危險因素[21],有34%~54%的女性認為分娩是有創傷的[1]。對分娩的認知受到以前分娩創傷經歷、個性特征、文化價值觀、自信心等因素的影響[22]。剖宮產可以是一種挽救生命的干預措施,也可以作為創傷事件,尤其是緊急剖宮產[23]。研究證實生產方式對創傷性分娩體驗的影響要比既往存在的精神疾病或創傷事件大得多[5]。但根據敏感性分析,在剔除對“緊急剖宮產”合并結果影響大的文獻后,結果的穩定性改變,因此二者的關系還需要進一步研究。心理一致感水平得分低與產后PTSD有關,EINAV等[24]研究發現有較低心理一致感的女性在壓力面前表現脆弱,不會靈活地選擇合適的應對策略以及經常感到孤獨。器械分娩會增加產后PTSD的風險[25]。產婦認為器械分娩是一個暴力行為,會產生高度分娩分離感和加劇產時疼痛[26]。硬膜外麻醉是產后PTSD的誘因,有研究認為其易造成難產、器械分娩等情況[15]。本研究結論與MUNRO等[27]研究不一致。因此,需要進一步研究來探索兩者關系。
3.2 PTSD的保護因素 分娩滿意度是產后PTSD的保護因素,這與MUNRO等[27]研究結果一致:產婦對分娩滿意度受分娩方式的影響,對器械分娩和手術分娩的滿意度較低。早期母嬰皮膚接觸的新生兒通常有正常的Apgar評分,更有可能母乳喂養,而不需要住院治療,有利于提高母親的喂養效果和分娩滿意度[15]。分娩期間和產后的社會支持作為一種潛在的保護因素非常重要[28]。妊娠期缺乏社會支持會導致皮質醇分泌增多,對心理壓力的生物敏感性增加[29],而積極的社會支持可以提高女性的感知控制力和減少感知創傷[28]。因此,醫療保健提供者應該考慮社會支持在產后PTSD的預防和管理中的作用。
3.3 局限性 (1)本研究可能存在發表偏倚;(2)各研究涵蓋的影響因素不盡相同,某些影響因素如睡眠質量、家庭收入等研究較少,無法進行分析;(3)納入文獻的質量評價標準并不統一,可能存在偏倚。
綜上所述,產后PTSD受妊娠期不良心理(焦慮、抑郁)、心理一致感水平低、妊娠期并發癥、社會支持等多種影響因素的共同影響。因此,建議醫療保健提供者在產后42 d復查時對PTSD進行常規篩查,及時發現潛在危險因素,降低產后PTSD的發生率。
作者貢獻:陳穎、錢紅艷進行文章的構思與設計,研究的實施與可行性分析,論文的修訂;陳穎進行統計學處理,撰寫論文;陳穎、錢麗華進行結果的分析與解釋;朱雨婷、王圓圓進行數據收集及整理;孔祥負責文章的質量控制及審校,對文章整體負責,監督管理。
本文無利益沖突。

