醒腦開竅法針刺合天麻鉤藤飲治療肝陽上亢型短暫性腦缺血發作臨床觀察
連學雷
短暫性腦缺血發作(TIA)為臨床常見疾病,具有突發、多發、無先兆、易復發、治療花費大等特點,可顯著增加患者腦梗死發生風險,嚴重影響日常工作、生活,降低生活質量[1]。近年,隨著中醫藥發展,其在治療TIA中發揮重要作用,通過辨證治療,能進行針對性治療,改善患者臨床癥狀。中醫認為,肝陽上亢型TIA屬于“中風”范疇,由內風旋動引起,是由臟腑失調、腦脊受損,神機失用導致,治療應以平肝潛陽,滋陰熄風為主。本研究選取沁陽市中醫院99例肝陽上亢型TIA患者,旨在分析醒腦開竅法針刺聯合天麻鉤藤飲加減治療的效果,現分析如下。
1 資料與方法
1.1 一般資料選取沁陽市中醫院99例肝陽上亢型TIA患者(2017年2月—2019年12月),依照隨機數字表法分為A組、B組、C組,各33例。A組女16例,男17例;年齡49~76歲,平均(62.71±6.30)歲。B組女14例,男19例;年齡49~76歲,平均(63.08±6.44)歲。C組女15例,男18例;年齡48~76歲,平均(61.97±6.80)歲。3組一般資料均衡可比(P>0.05)。
1.2 納入與排除標準納入標準:均經CT等影像學檢查確診為TIA;均經中醫辨證為肝陽上亢型TIA;無偏頭痛、腦腫瘤、梅尼埃氏病、腦梗死等疾病;知情本研究并簽署同意書。排除標準:急性顱腦損傷;腦出血;中樞神經系統感染;近1個月內接受抗血小板治療;本研究藥物過敏。
1.3 方法3組均接受西醫常規治療,包括口服100 mg阿司匹林、靜滴160 mg奧扎格雷鈉。
1.3.1 A組接受醒腦開竅法針刺治療。使用一次性毫針針刺,1次/d,7次為一個療程,2個療程間隔1 d。主穴:人中、雙內關、三陰交;輔穴:尺澤、委中、極泉;配穴:語言不利加金津、廉泉、玉液放血;吞咽障礙加翳風、風池、完骨;足內翻加丘墟透照海;手指握固加合谷。方法:直刺雙內關0.5~1寸,捻轉提插瀉法,1 min,之后刺人中斜刺0.3~0.5寸,向鼻中隔方向,重雀啄法,以眼球濕潤或流淚為宜,然后刺三陰交,沿脛骨內側緣與皮膚呈45°,斜刺1~1.5寸,提插補法,以患側下肢抽動3次為宜。極泉:原穴沿經下移1寸,直刺1~1.5寸,避開腋毛,提插瀉法,以患側下肢抽動3次為宜。尺澤:屈肘,呈120°直刺,1寸,提插瀉法,以患側下肢抽動3次為宜。委中:仰臥,直腿抬高,直刺0.5~1寸,提插瀉法,以患側下肢抽動3次為宜。翳風、風池、完骨:進針2~2.5寸,向喉結方向,小幅度高頻捻轉補法,1 min/穴。合谷:進針1~1.5寸,向三間穴方向,提插瀉法,以第二手指抽動(或5指自然伸展)為宜。治療1個月。
1.3.2 B組接受天麻鉤藤飲加減治療。基本方:鉤藤30 g,茯神30 g,夜交藤30 g,杜仲20 g,天麻20 g,桑寄生20 g,牛膝20 g,石決明20 g,益母草15 g,黃芩15 g,梔子10 g。肢體痙攣、手足震顫者,加烏梢蛇20 g,全蝎7 g,蜈蚣3條;痰多頭蒙、酸困身重、舌苔厚膩者,加郁金15 g,石菖蒲15 g,姜半夏10 g,膽南星7 g;肢體腫脹者,加澤瀉30 g,茯苓30 g,豬苓20 g;濕痰熱重者,加天竺黃15 g,川貝母10 g。加1000 ml水煎至400 ml,早晚溫服,1劑/d,2次/d。治療1個月。
1.3.3 C組接受醒腦開竅法針刺聯合天麻鉤藤飲加減治療。醒腦開竅法針刺同A組,天麻鉤藤飲加減同B組。治療1個月。
1.4 療效評估標準顯效:3 d內發作,但被有效控制,血液流變學指標正常或無明顯變化,或臨床癥狀基本消失或明顯改善;有效:3~14 d內發作,但被控制,血液流變學指標無明顯變化,或臨床癥狀、體征有所改善;無效:臨床癥狀體征無變化,或病情進展。顯效、有效計入總有效[2]。
1.5 觀察指標①療效。②對比2組治療前后臨床癥狀評分,包括眩暈、視物昏瞀、半身麻木,根據病情無、輕、中、重程度,分別計0、2、4、6分。③對比2組治療前后血液流變學指標水平,包括血液高切黏度(200 mPa·s)、紅細胞壓積、紅細胞最大聚集指數。

2 結果
2.1 臨床療效3組治療總有效率對比,差異無統計學意義(P>0.05)。見表1。
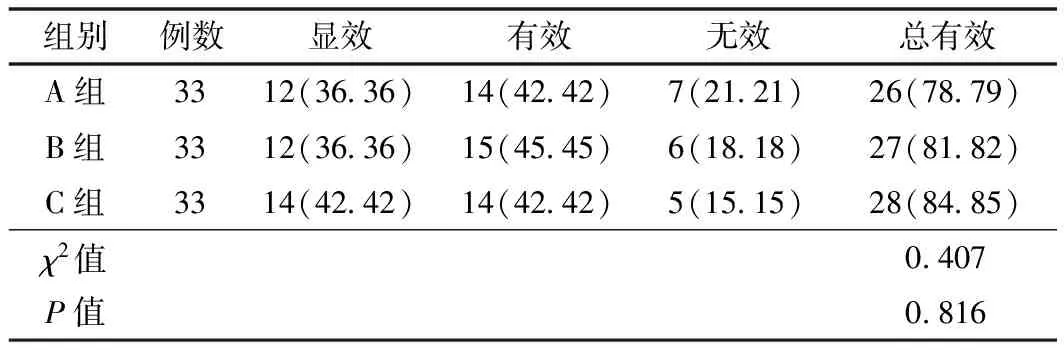
表1 3組患者臨床療效對比 (例,%)
2.2 臨床癥狀評分治療前,3組臨床癥狀評分對比,差異無統計學意義(P>0.05);治療后,C組眩暈、視物昏瞀、半身麻木評分均低于A組、B組(P<0.05)。見表2。
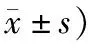
表2 3組患者臨床癥狀評分對比 (例,
2.3 血液流變學指標水平治療前,3組血液高切黏度(200 mPa·s)、紅細胞壓積、紅細胞最大聚集指數對比,差異無統計學意義(P>0.05);治療后,C組血液高切黏度(200 mPa·s)、紅細胞最大聚集指數較A組、B組低(P<0.05),而3組紅細胞壓積對比差異無統計學意義(P>0.05)。見表3。

表3 3組患者血液流變學指標水平對比 (例,
3 討論
中醫認為,肝陽上亢型TIA是由情志失暢,肝火旺盛,導致肝陽上亢,或由痹阻腦脈經絡,氣血紊亂,橫竄四肢,引起風、火、痰、瘀上擾清竅導致,屬于本虛標實之癥,以氣血、陰陽失調為本,以熱、風、毒、火、瘀、痰為標,治療應辨清虛實。本研究在單一變量原則下,C組加用天麻鉤藤飲加減治療與A組比較,發現2組總有效率對比,差異無統計學意義(P>0.05),而C組臨床癥狀積分均低于A組,表明天麻鉤藤飲加減聯合治療能改善患者臨床癥狀,且效果確切。其原因在于:天麻鉤藤飲方中鉤藤、天麻能息風止痙、平肝解郁;川牛膝能滋補肝腎、活血利水,促血下行;梔子、黃芩能降火清肝,折其亢陽;桑寄生、杜仲可補益肝腎;白芍能養血柔肝、斂陰緩急等。諸藥共用,能滋肝體、抑肝陽、祛肝風等[3]。且現代研究表明,天麻鉤藤飲能改善腦組織水鈉代謝水平,促進腦內花生四烯酸代謝,抑制鈣沉積,保護鈉、鉀-ATP酶,從而發揮抗腦損傷的效果[4]。因此,天麻鉤藤飲加減能改善肝陽上亢型TIA患者臨床癥狀。
醒腦開竅法針刺通過針刺局部穴位,能醒腦開竅、疏經通絡、滋補肝腎。醒腦開竅法針刺內關等穴位,能益氣行血、交通陰陽、醒腦開竅,不僅能改善臨床癥狀,還能在一定程度上降低高危因素[5-6]。本研究對比分析發現,C組總有效率與B組無統計學差異,而治療后臨床癥狀積分低于B組,表明醒腦開竅法針刺聯合天麻鉤藤飲加減治療肝陽上亢型TIA效果確切,能有效改善臨床癥狀。
血液流變學水平在TIA發病過程中具有重要作用,血液黏稠度升高后,能減緩微循環速度,使血細胞集聚指數升高,降低血流暢通度,引起血液內脂質等物質水平升高,降低血管變硬張力,縮小內徑,造成微循環障礙,出現TIA[7,8]。本研究采用醒腦開竅法針刺聯合天麻鉤藤飲加減治療肝陽上亢型TIA,結果顯示,C組治療后血液高切黏度(200 mPa·s)、紅細胞最大聚集指數低于A組、B組(P<0.05)。可見,醒腦開竅法針刺聯合天麻鉤藤飲加減治療肝陽上亢型TIA能調節患者血液流變學指標水平。
綜上,醒腦開竅法針刺聯合天麻鉤藤飲加減治療肝陽上亢型TIA,能有效改善臨床癥狀,調節血液流變學指標水平。

