針刺聯合中藥熱敷輔助治療糖尿病神經源性膀胱疾病臨床觀察
羅 麗 李雙秋
糖尿病神經源性膀胱疾病是糖尿病的并發癥之一。近年來,糖尿病神經源性膀胱疾病逐年增多,嚴重危害我國人民的健康。糖尿病神經源性膀胱疾病的發病機制是交感、副交感神經紊亂引起排尿功能惡化甚至病理改變。糖尿病神經源性膀胱疾病患者常伴有尿頻、尿急、尿路感染等癥狀。危重患者還可能有輸尿管擴張、血糖水平不穩定和腎功能衰竭的嚴重后果。神經源性膀胱疾病是糖尿病的常見并發癥,屬于中醫“癃閉”等范疇。其病機為中氣下陷、命門火衰,最終導致膀胱氣化失調。臨床上采用血糖控制、排尿訓練、靜脈輸液等方法治療。雖然有一定療效,但并不理想。為提高治療效果,采用針刺聯合中藥熱敷輔助治療,本研究分析了針刺聯合中藥熱敷輔助治療糖尿病神經源性膀胱疾病的療效,如下。
1 資料與方法
1.1 一般資料選擇沈陽市第五人民醫院糖尿病神經源性膀胱疾病患者共70例,按隨機數字表法分2組,每組35例。其中,對照組男13例,女22例;年齡42~71歲,平均(65.21±2.56)歲;病程2~17年,平均(8.24±2.21)年;合并尿路感染的患者有10例,合并腎盂積水的患者有4例。觀察組男12例,女23例;年齡41~71歲,平均(65.78±2.91)歲;病程2~16年,平均(8.26±2.25)年;合并尿路感染的患者有11例,合并腎盂積水的患者有4例。2組一般資料比較,P>0.05。本研究經倫理委員會批準。
1.2 納入與排除標準納入標準:①符合糖尿病神經源性膀胱疾病診斷標準;②對本研究方案簽署同意書。排除標準:①針刺和藥物熱敷禁忌;②合并嚴重肝腎功能障礙;③合并凝血功能障礙;④合并精神疾病;⑤合并惡性腫瘤等其他嚴重疾病;⑥皮膚損傷患者。
1.3 方法對照組的患者給予常規藥物治療。①控制血糖,皮下注射胰島素,空腹血糖5.0~7.0 mmol/L,餐后血糖8.0~10.0 mmol/L,對尿路感染患者進行尿培養和藥敏試驗,并給予抗感染治療。②排尿訓練。訓練局部肌肉:腹肌和會陰肌緩慢而有力地收縮和松弛20~30次;訓練體位前傾:緩慢而有節奏地向前傾10~20次;按摩腹部膀胱:操作人員(或指導患者)用手掌在腹部膀胱區左右輕輕推揉3 min,腹肌松弛后順時針按摩至膀胱最高點5~10 min;定期誘導排尿:每次排尿時間不少于5 min,白天每2~3 h排尿一次,晚上醒來時排尿。③給予彌可保500 μg進行肌肉注射,每天1次,治療15 d。觀察組在該基礎上增加針刺聯合中藥熱敷。①針刺。選擇三陰交、關元、腎俞、水道、膀胱俞、氣海、中極、陰陵泉進行針刺,得氣后留針半小時,每隔10 min行針一次,每天1次,治療15 d。②熱敷藥。莪術20 g,丹參10 g,干姜30 g,川芎10 g, 香附10 g,海金沙50 g,白花蛇舌草50 g,半支蓮50 g,炮姜10 g, 肉桂10 g,當歸10 g,桂枝10 g,黃芪10 g,麻黃10 g,冰片10 g,甘草20 g。上藥研為粉末,每2 d用一劑。用200 ml黃酒混合之后分2袋裝,每次使用前蒸熱,并用毛巾包裹,置于膀胱部位熱敷,以皮膚稍微發紅但不燙為準,每次1 h,每天2次,治療15 d。
1.4 觀察指標比較2組尿急、尿痛等癥狀消失的時間、治療前后患者排尿后膀胱殘余尿量水平、排尿次數、總有效率、不良反應。
1.5 療效評定標準顯效:尿頻、尿急、尿痛等癥狀體征消失,膀胱殘余尿量低于50 ml;有效:尿頻、尿急、尿痛等改善,膀胱殘余尿量50~100 ml;無效:尿頻、尿急、尿痛等癥狀均無改善。排除無效率計算總有效率[1]。
1.6 統計學方法運用SPSS 22.0軟件,計數資料施χ2檢驗,計量資料行t檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 2組患者尿急、尿痛等癥狀消失時間比較觀察組尿急、尿痛等癥狀消失時間短于對照組,P<0.05。見表1。
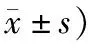
表1 2組患者尿急、尿痛等癥狀消失時間比較 (例,
2.2 2組患者治療前后排尿后膀胱殘余尿量水平、排尿次數比較治療前2組患者排尿后膀胱殘余尿量水平、排尿次數比較,P>0.05。而治療后2組排尿后膀胱殘余尿量水平、排尿次數均改善,而觀察組排尿后膀胱殘余尿量水平、排尿次數顯著低于對照組,P<0.05。見表2。

表2 2組患者治療前后排尿后膀胱殘余尿量水平、排尿次數比較 (例,
2.3 2組患者總有效率比較觀察組總有效率高于對照組,P<0.05。見表3。
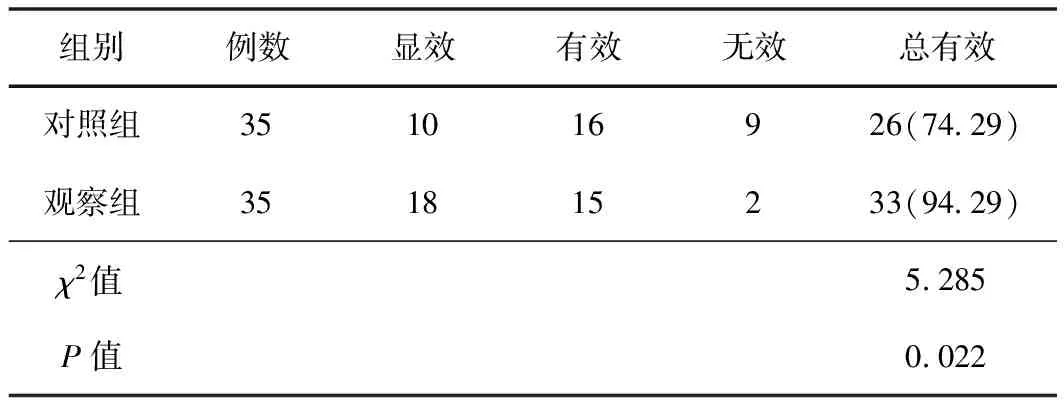
表3 2組患者總有效率比較 (例,%)
2.4 2組患者不良反應比較2組治療過程中未見不良反應,P>0.05。
3 討論
糖尿病神經源性膀胱疾病患者主要存在尿頻、尿急、尿失禁現象,少數患者可能出現遺尿、壓力性尿失禁。患者的逼尿肌反射反應失效,導致膀胱不能自由開閉,經常出現充盈性尿失禁和排尿困難的癥狀[2]。由此引起的泌尿系疾病及其并發癥已成為糖尿病神經源性膀胱疾病患者死亡的主要原因。除了小便等癥狀外,可能還會有嚴重的便秘或大便失禁,甚至可能導致患者四肢的局部和全身癱瘓[3]。
糖尿病神經源性膀胱疾病是以膀胱平滑肌麻痹和排尿功能障礙為主要特征的慢性并發癥,主要由糖尿病自主神經病變引起。據統計,該病的發病率為45%~80%。到目前為止,還沒有具體的治療方法。一般在治療的基礎上,結合相應的營養神經療法或使用藥物改善代謝紊亂。由于糖尿病患者長期處于高血糖狀態,傳入感覺通道受累,導致腰骶排尿反射弧敏感性降低[4,5]。排尿運動可提高反射性逼尿肌收縮能力,增強尿道括約肌功能,提高反射弧敏感性,促進局部毛細血管擴張,改善微循環,刺激周圍神經興奮,促進支配膀胱的受損神經逐漸恢復。每隔3 h排尿一次,有意識地控制或引起排尿,可以彌補排尿意識和反射不足的感覺障礙,刺激和幫助膀胱功能的恢復[6]。有效控制血糖、膀胱功能訓練、靜脈輸液、口服中藥治療糖尿病神經源性膀胱疾病可取得良好效果。藥物治療主要用于糖尿病神經源性膀胱疾病的臨床治療,甲鈷胺主要用于糖尿病神經源性膀胱疾病的臨床治療,可改善微循環,滋養神經。甲鈷胺對糖尿病神經源性膀胱疾病雖有一定療效,但并不理想[7,8]。
從中醫角度看,本病屬于“癃閉”范疇,治療應遵循溫陽、利水、溫養命門、益氣升清的治療原則。采用針刺治療,針刺腎俞可振奮腎經經氣;氣海可補下焦;關元可補益腎氣,三者聯合可溫陽補腎。中極、水道等聯合可調節膀胱功能,并刺激膀胱排空。三陰交可通調下焦氣機;陰陵泉活血理氣。各個穴位聯合可溫腎補氣助陽、行氣活血利水, 促進膀胱行水利尿功能的恢復。配合膀胱區藥物熱敷按摩,熱敷藥物有莪術、丹參、干姜、川芎、香附、海金沙、白花蛇舌草、半支蓮、炮姜、肉桂、當歸、桂枝、黃芪、麻黃、冰片、甘草。各種藥物聯合以發揮溫陽補腎、活血利水等作用,可以更有效地改善膀胱血液循環,提高膀胱內壓,刺激膀胱逼尿肌,恢復伸展感受器功能,建立正常排尿反射[9,10]。本研究的結果顯示,觀察組尿急、尿痛等癥狀消失的時間短于對照組,治療后患者排尿后膀胱殘余尿量水平、排尿次數低于對照組,總有效率高于對照組,P<0.05。2組治療過程未見不良反應,P>0.05。
綜上所述,針刺聯合中藥熱敷輔助治療糖尿病神經源性膀胱疾病效果確切。

