腹膜透析相關性腹膜炎短期預后不良的相關危險因素分析
何 明 鐘碧燕 童 瑜 廣東省高州市人民醫院腎內二科 525200
腹膜透析(PD)為臨床治療終末期腎臟疾病的有效方法之一,與血液透析相比,其可對患者殘余腎功能進行保護,且操作簡便,價格實惠,容易被患者接受[1]。雖然近年來醫務人員無菌操作意識不斷增強,PD消毒措施也持續改進,使腹膜透析相關性腹膜炎(PDAD)發生率逐年下降,但PDAD仍為PD患者常見并發癥,為影響PD治療效果甚至引發死亡的重要原因。有研究表示,PDAD預后不良可導致20.13%的患者PD治療失敗,而PD死亡患者中約6.23%的患者死于腹膜炎[2]。PDAD發生后4周內短期預后不良包括腹腔持續感染、拔管轉血液透析、死亡等,為影響PD是否繼續及患者生存的直接原因[3]。目前臨床對PDAD短期預后的研究較少,本文通過觀察PDAD患者短期預后,對其相關危險因素進行分析,現報道如下。
1 資料與方法
1.1 一般資料 抽取2019年1—12月收治的103例行腹膜透析的患者,隨診4周,根據患者預后將其分為預后不良組(n=47)與預后良好組(n=56)。預后不良組男27例、女20例,年齡41~74歲,平均年齡(57.41±2.94)歲,合并糖尿病16例。預后良好組男30例、女26例,年齡42~76歲,平均年齡(57.49±3.04)歲,合并糖尿病19例。兩組一般資料比較差異不明顯(P>0.05),具有可比性。短期預后:參照ISPD指南,短期不良事件包括PDAD發生后4周內出現的死亡、持續性感染、拔管轉血液透析、復發。
1.2 納入、排除標準 (1)納入標準:均符合PDAD診斷標準,具備以下2項或以上可確診,①有腹痛、腹水渾濁等癥狀,伴或不伴發熱,②透出液涂片有原微生物生長,③透出液WBC>100/μl,中性粒細胞>50%;患者均對研究知情,并簽署同意書;研究經醫院倫理委員會批準。(2)排除標準:精神疾病者;臨床資料不完整或丟失者;結核性腹膜炎者;對研究不同意者。
1.3 方法 收集兩組一般資料,包括性別、年齡、體質量、原發疾病、腹膜透析時間、PDAD出現至治療時間、臨床粥樣硬化血管疾病(外周血管疾病、腦血管疾病、冠心病)等。收集兩組基線(PD治療前)及發生腹膜炎前3個月(無腹膜炎狀態下)的實驗室指標檢測結果,包括血紅蛋白(HGB)、白細胞計數(WBC)、超敏C反應蛋白(hs-CRP)等,記錄初始及首次腹膜炎前透析相關指標,包括血肌酐(SCr)、殘余腎功能(rGFR)、腹膜轉運狀態等。
1.4 觀察指標 比較兩組HGB、WBC、hs-CRP、SCr、rGFR、腹膜轉運狀態、粥樣硬化血管疾病各項基線資料差異,比較兩組發生腹膜炎前3個月HGB、hs-CRP、腹膜低轉運、rGFR各項指標差異。
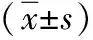
2 結果
2.1 兩組基線資料比較 兩組HGB、WBC、hs-CRP、SCr、rGFR、腹膜轉運狀態各項基線資料相比,差異不顯著(P>0.05),預后不良組粥樣硬化血管疾病比率明顯較預后良好組高(P<0.05),見表1。

表1 兩組基線資料比較
2.2 兩組發生腹膜炎前3個月實驗室指標比較 預后不良組發生腹膜炎前3個月hs-CRP水平高于預后良好組(P<0.05);兩組發生腹膜炎前3個月腹膜低轉運、rGFR水平、HGB水平差異不顯著(P>0.05),見表2。
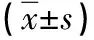
表2 兩組發生腹膜炎前3個月實驗室指標比較
2.3 PDAD患者預后不良危險因素分析 將hs-CRP、粥樣硬化血管疾病作為自變量,以PDAD是否發生不良預后為因變量行Logistic回歸分析,結果顯示,hs-CRP、合并粥樣硬化血管疾病為腹膜透析患者發生PDAD短期預后不良的危險因素(P<0.05),見表3。

表3 PDAD患者預后不良危險因素分析
3 討論
PDAD為PD患者常見的一種并發癥,腹膜嚴重感染或慢性炎癥遷延為導致患者PD失敗轉長期血液透析甚至死亡的重要原因[4]。盡管近年來透析裝置不斷進步,醫務人員無菌操作觀念逐步加強,但PDAD仍是待解決的問題,可導致PD失敗,增加患者住院率及病死率[5]。本文對103例腹膜透析患者進行回顧性分析,發現血清hs-CRP水平升高、粥樣硬化血管疾病為PDAD患者短期預后不良的獨立危險因素。CRP為臨床公認的一種全身性炎癥指標及組織損傷敏感度,血清CRP水平上升提示機體可能存在炎癥疾病,或處于氧化應激狀態[6]。CRP自身存在一定促炎作用,其具有結合損傷細胞、激活補體等作用,炎癥反應發生可對機體免疫機制造成一定破壞,削弱機體防御能力,進而增加感染發生風險[7]。有研究表示,有30.12%~50.07%的PD患者血清CRP水平可顯著上升,除尿毒癥毒素外,腹膜轉運狀態、粥樣硬化性疾病等均可對患者血清CRP水平造成影響[8]。多項研究表明,CRP可對慢性腎臟病、透析患者心血管疾病的結局及長期預后進行預測,相比傳統CRP,hs-CRP具有更高敏感性,hs-CRP較高的患者死亡率會更高[9]。本文結果顯示,發生腹膜炎前高hs-CRP可能為PDAD短期預后不良的危險因素,提示除感染狀態下的急性炎癥,高炎癥狀態也可對PD患者結局造成影響。本文結果顯示,基線粥樣硬化性血管疾病為PDAD短期預后不良的危險因素,提示炎癥與動脈粥樣硬化疾病有密切關系,短期預后不良組患者感染前hs-CRP水平更高,合并粥樣硬化疾病比例較高,提示動脈硬化可參與hs-CRP對PD患者預后的影響[10]。
綜上所述,hs-CRP、合并粥樣硬化血管疾病可能為PDAD短期預后不良的危險因素,臨床應積極采取相關措施預防,以改善患者預后。

