妥布霉素地塞米松滴眼液聯合局部給氧治療白內障超聲乳化術后重度角膜水腫療效分析
王 璐 天津北大醫療海洋石油醫院,天津市 300451
白內障是一種致盲率較高的眼部疾病,發病機制較復雜,老化、遺傳、輻射、營養障礙、外傷及免疫系統缺陷等均會影響該疾病的發生發展,臨床表現為視力進行性減退,可伴有眩光感、單眼復視等,嚴重影響患者日常生活[1]。超聲乳化術是顯微手術的重大成果,已成為全球公認治療白內障的最佳方式,術后復明較快,但手術操作極易損傷到角膜內皮細胞,進而引發一系列并發癥,其中較為常見的就是角膜水腫,嚴重影響術后視力恢復[2-3]。本文旨在探討妥布霉素地塞米松滴眼液聯合局部給氧治療白內障超聲乳化術后重度角膜水腫的臨床療效,現報道如下。
1 資料與方法
1.1 一般資料 選取我院2019年9月—2020年9月收治的92例白內障超聲乳化術后重度角膜水腫患者。入選標準:符合白內障診斷標準;行超聲乳化術治療;術后角膜水腫分級為3~4級;晶狀體核硬度Emery分級為Ⅲ~Ⅳ級;術前3個月無眼部用藥史;單眼患病;術前檢查視力<0.5;溝通能力正常;對研究知情同意。排除標準:眼先天性異常;合并嚴重眼底病;青光眼晚期或絕對期;晶體脫位或半脫位;肺結核活動期;既往有內眼手術史;術前角膜內皮細胞<1 000個/mm2;重要臟器功能障礙;對試驗藥物過敏;眼部給氧不耐受。將92例患者根據隨機數字表法分為對照組與研究組,各46例。對照組男28例,女18例;年齡59~78歲,平均年齡(69.5±4.5)歲;病程1~7年,平均病程(3.5±1.2)年;角膜水腫程度:3級30例,4級16例;晶狀體核核分級:Ⅲ級27例,Ⅳ級19例。研究組男29例,女17例;年齡57~79歲,平均年齡(68.5±4.6)歲;病程11個月~7年,平均病程(3.4±1.3)年;角膜水腫程度:3級31例,4級15例;晶狀體核核分級:Ⅲ級28例,Ⅳ級18例。兩組的臨床資料對比差異無統計學意義(P>0.05),可對比。
1.2 治療方法 兩組患者均由同一術者進行超聲乳化術治療,手術操作順利,術后無嚴重并發癥。對照組給予妥布霉素地塞米松滴眼液(S.A.Alcon Couvreur N.V,批準文號:H20150119)滴眼,于術后24h使用,1~2滴/次,6次/d,持續滴眼3d后,改為3次/d,7d為1個療程。治療組則給予妥布霉素地塞米松滴眼液滴眼聯合局部給氧治療,根據患者臉型選擇適宜面罩,將其固定在患者眼部前方,選擇60℃蒸餾水為濕化液,吸氧前將氧流量控制在6L/min,吹氧時讓患者自然睜眼或眨眼,30min/次,2次/d,7d為1個療程。兩組均治療1個療程后評價療效。
1.3 觀察指標 觀察兩組的平均角膜水腫消退時間、不同時段的最佳矯正視力(BCVA)、臨床療效及不良反應。
1.4 療效判定標準 顯效:眼部充血、畏光、視力模糊、有異物感等癥狀完全好轉,裂隙顯微鏡檢查角膜恢復透明,角膜后無沉著,眼壓檢測正常,BCVA上升>4行;有效:上述癥狀顯著好轉,裂隙顯微鏡檢查角膜較前透明,角膜后沉著物(+),眼壓檢測正常,BCVA上升2~4行;無效:上述癥狀未好轉甚至加重,裂隙顯微鏡檢查角膜混濁,角膜后沉著物(++),眼壓升高,BCVA上升<2行[4]。
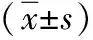
2 結果
2.1 兩組平均角膜水腫消退時間比較 治療組的平均角膜水腫消退時間為(11.7±2.4)d,相對短于對照組的(13.2±2.2)d,差異有統計學意義(t=5.783,P=0.016<0.05)。
2.2 兩組不同時段BCVA值比較 術前兩組的BCVA值比較差異無統計學意義,術后7d及術后30d治療組的BCVA值均相對高于對照組,差異有統計學意義(P<0.05)。見表1。
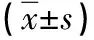
表1 兩組不同時段BCVA值比較
2.3 兩組臨床療效比較 治療組的總有效率為93.5%,相對高于對照組的78.3%,差異有統計學意義(χ2=4.389,P=0.036<0.05)。見表2。

表2 兩組臨床療效比較[n(%)]
2.4 兩組患者的不良反應比較 兩組患者治療期間均無嚴重不良反應,對照組出現3例輕微的眼部發癢、紅腫,治療組出現1例輕微的結膜充血,對照組的不良反應發生率為6.5%(3/46)與治療組的2.2%(1/46)比較,差異無統計學意義(χ2=0.261,P=0.609>0.05)。
3 討論
白內障超聲乳化術后角膜水腫的發生機制較復雜,除了與醫師操作熟練程度有關外,還與晶體核硬度、手術時間、角膜內皮細胞總數及術后炎癥反應等密切相關,其早期發生率高達87%,若沒有得到有效治療,將可能導致角膜失代償甚至視力的永久喪失,嚴重損害患者健康[5]。妥布霉素地塞米松滴眼液是一種常見的眼部用藥,屬于復合制劑,其主要成分為妥布霉素與地塞米松,其中妥布霉素具有抗敏感微生物的活性,能夠有效減輕炎癥反應,地塞米松是一種作用很強的皮質激素,能夠抑制各種因素引起的炎癥反應,降低血管通透性,確保血—房水屏障保持穩定,緩解角膜水腫癥狀,但長期使用極易導致非敏感微生物過度生長,進而誘發二重感染[6]。氧氣是角膜呼吸的主要物質,能夠避免糖原耗竭,保證角膜物質代謝的正常進行[4]。有研究表明[3],對白內障術后重度角膜水腫患者在常規滴眼液治療同時配合局部給氧治療,能夠有效保證角膜物質代謝的正常進行,縮短其術后角膜水腫消退時間,提升BCVA值,增加角膜內此細胞計數,提高臨床治療效果。這與本次研究相符,本文中采用妥布霉素地塞米松滴眼液聯合局部給氧治療后,治療組的平均角膜消退時間短于對照組,術后7d及術后30d治療組的BCVA值均相對高于對照組,治療組的總有效率高于對照組(P<0.05)。
這主要因為眼部局部給氧不但能夠有效提高局部氧濃度,增加淚液與角膜中的含氧量,使角膜可獲得足夠的氧氣進行代謝反應,彌補了氧氣不足對角膜恢復造成的影響,同時還能夠促進表層血管擴張,加快組織細胞的“鈉泵”轉運,縮短角膜水腫消退時間,增加腺嘌呤核苷三磷酸(ATP)生成,提高其角膜代償能力,促進角膜愈合[3],將其與妥布霉素地塞米松滴眼液聯合使用,能夠構建一個良好的外部環境,在減輕眼部炎癥反應的同時,提高其角膜代償能力,促進上皮和內皮細胞的生長,提高臨床治療效果。此外,理想的局部給氧除了要求氧氣濃度與流量適當外,還要求溫度與濕度適宜。本文中采用60℃蒸餾水為濕化液,有效提高了局部給氧時的舒適度,緩解眼結膜干燥等不適反應,且兩組的不良反應發生率差異不明顯,可見聯合局部給氧治療,并不會加重不良反應發生。
綜上所述,對白內障超聲乳化術后重度角膜水腫患者給予妥布霉素地塞米松滴眼液聯合局部給氧治療,有助于加快角膜水腫消退,促進術后視力恢復,增強對角膜的保護效果,且安全性較高,值得臨床推廣并應用。

