疏肝散結方治療甲狀腺結節作用機制探討*
河北北方學院附屬第二醫院
賈春利 呂建東 支忠繼△ 李曉玲△△ (張家口075100)
提要 目的:研究疏肝散結方通過改善胰島素抵抗(IR)治療良性甲狀腺結節的作用機制。方法:將68例良性甲狀腺結節患者隨機等分為觀察組34例,對照組34例。觀察組給予疏肝散結方治療,而對照組口服左甲狀腺素鈉片干預,共治療16周。比較2組甲狀腺結節縮小的療效,甲狀腺功能,空腹血糖(FPG)、胰島素、胰島素抵抗指數(HOMA-IR)等指標。結果:總有效率觀察組88.2%,對照組23.5%,2組比較差異有顯著性(P<0.05);觀察組治療后HOMA-IR、收縮壓(SBP)、體質量指數(BMI)、FPG較治療前明顯下降,差異有顯著性(P<0.05)。結論:疏肝散結方能有效縮小甲狀腺結節,可能通過改善胰島素抵抗環節發揮作用。
甲狀腺結節在臨床上為常見病、多發病,該病是甲狀腺細胞在局部非正常生長,組織過度增生、反復復舊而形成。多為良性結節,但一部分上皮細胞過度增生,最終發展為甲狀腺癌。該病多無癥狀,甲狀腺彩超成為發現甲狀腺結節的主要方法。
美國高分辨超聲能檢測到19%~68%的甲狀腺結節[1],在我國高分辨超聲檢出率20%~76%[2],于釧釧等[3]發現,甲狀腺結節的平均患病率為32.4%。其中,5%~15%的甲狀腺結節為惡性結節[4-5]。對于已發生的甲狀腺結節積極尋找安全、有效的方法阻止發展或惡變,此為已病防變,在中醫學謂之“治未病”。前期研究表明疏肝散結方治療甲狀腺結節有效率明顯高于左甲狀腺素鈉片,但內在機制需進一步明確。甲狀腺結節與代謝綜合征相關,而IR是代謝綜合征的核心[6],國外一項碘缺乏地區的研究[7]發現,30例經針吸活檢診斷為甲功正常的良性甲狀腺結節患者,其胰島素抵抗指數[8](HOMA-IR)高于健康對照組(1.32±0.65與0.76±0.36比較,P<0.01)。6.7%的良性甲狀腺結節患者伴有IR,但健康對照組無IR病例發生。筆者旨在分析疏肝散結方治療甲狀腺結節是否通過改善IR發揮作用。
1 臨床資料
1.1 一般資料 選取我院2019年1月至2019年6月期間內分泌科門診或住院診斷為良性甲狀腺結節的患者。甲狀腺的超聲檢查分級方法(TI-RADS)分級≤3級,按中西醫診斷標準收集68例患者,按1∶1的比例隨機分為2組。觀察組和對照組患者性別分布經卡方檢驗,P>0.05,差異無顯著性,具有可比性;2組患者年齡、病程、最大結節直徑經t檢驗,P>0.05,差異無顯著性,可進行比較。詳見表1。

表1 2組患者性別分布、年齡、病程等一般資料情況
1.2 診斷標準
1.2.1 西醫診斷標準:參考2012年中華醫學會內分泌學分會主編的《甲狀腺結節和分化型甲狀腺癌診療指南》[9]和《甲狀腺病學》。⑴查體:可觸及甲狀腺結節,質地軟,可隨吞咽上下活動;甲狀腺彩超證實為單一、實性或囊實性結節,可疑為惡性的經甲狀腺結節細針穿刺細胞學診斷(FNAB)穿刺明確為良性結節;⑵甲狀腺功能:游離三碘甲狀腺原氨酸(FT3)、游離甲狀腺素(FT4)、促甲狀腺激素(TSH)在正常范圍。
1.2.2 中醫證候診斷標準:參考2007版周仲英主編的《中醫內科學》及《中藥新藥臨床研究指導原則》中“癭病”相關內容,制定痰結血瘀證標準。(1)主證:①頸前部癭腫,部位固定;②結節質地較韌;③頸部脹痛不適感。(2)次證:①喉部不利或有痰;②胸悶不適;③胸乳作脹;④胸脅刺痛;⑤納差。(3)舌脈:舌質紫黯或有瘀點、苔薄白或白(黃)膩,脈(弦)滑或(沉)澀。凡滿足主證1 項、次證2項及2項以上,結合舌脈象,即可確診。
1.3 納入標準 (1)年齡范圍18~65歲;(2)滿足良性甲狀腺結節的中西醫診斷標準;(3)甲狀腺功能正常(FT3、FT4、TSH);(4)依從性好,簽署知情同意書者。
1.4 排除標準(1)妊娠或哺乳期患者;(2)甲狀腺彩超和甲狀腺細針穿刺高度懷疑或確診為甲狀腺惡性結節;(3)局部壓迫癥狀明顯的患者;(4)合并嚴重的心腦血管病或肝腎功能不全,有精神疾病或不能配合的患者;(5)研究藥物過敏的患者。
1.5 剔除標準(1)不能按要求服藥;(2)治療期間因不良反應退出觀察的患者。
2 方法
2.1 治療方法 2組均給予生活方式干預,調整情志,正常活動,低碘飲食,作息規律。
2.1.1 觀察組:給予疏肝散結方 ( 柴胡、紅花、桃仁、漂海藻、路路通各10 g,赤芍 12 g,丹參20 g,當歸、木鱉子、白芥子各15 g) 。辨證調整: 氣弱體虛者加北黃芪,火毒熱盛者加夏枯草、玄參,經絡脈瘀滯者加蜈蚣、皂角刺、甲珠。日1劑,水煎早晚分服 ( 由我院煎藥室統一煎制) ,16周為1療程。
2.1.2 對照組:給予左甲狀腺素鈉片口服(由莫科集團生產,注冊證號: H20140052), 起始劑量,12.5 μg,1次/d (早餐前1 h) 口服,7 d后無心悸等不良反應調整為25 μg,1次/d。治療16周。
2.2 觀察指標 穩態模型評估的胰島素抵抗指數(HOMA-IR)、靜脈空腹血糖(FPG)、胰島素(FIN)、甘油三酯(TG);體質量(W) ,身高(H) ,體質量(kg)/身高( m2) 計算體質量指數(BMI) ,收縮壓(SBP) 、舒張壓(DBP) 、甲狀腺功能(FT3、FT4、TSH)、血尿常規、肝腎功能。根據公式計算出HOMA-IR。公式計算=FIN(μU/mL)×FPG(mmol/L)÷22.5。
2.3 療效標準 痊愈:甲狀腺未觸及結節,甲狀腺彩超顯示甲狀腺結節最大直徑縮小≥90%,無臨床癥狀;顯效:甲狀腺彩超顯示甲狀腺結節最大直徑縮小≥60%、<90%,臨床癥狀明顯好轉;有效:甲狀腺彩超顯示甲狀腺結節最大直徑縮小≥30%、<60%,臨床癥狀有所好轉;無效:甲狀腺彩超顯示甲狀腺結節最大直徑縮小<30%,無明顯縮小,臨床癥狀無好轉或加重。

3 結果
3.1 舒肝散結方與左甲狀腺素鈉片干預前后HOMA-IR等指標情況對比 觀察組治療后FPG、HOMA-IR、SBP、BMI均明顯低于治療前,差異有顯著性(P<0.05),DBP、TG低于治療前但差異無顯著性(P﹥0.05);對照組治療前后各指標差異無顯著性。詳見表2。
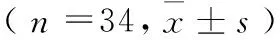
表2 2組治療前后各臨床指標變化
3.2 2組患者臨床療效情況 2組的總有效率觀察組為88.2%,高于對照組的23.5%,差異具有顯著性,P<0.05。詳見表3。
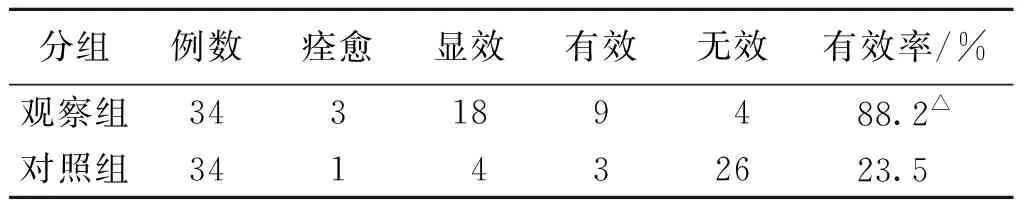
表3 2組患者治療后臨床療效情況比較 (例)
3.3 2組甲狀腺功能及血尿常規、肝腎功能情況 觀察組和對照組治療前后甲狀腺功能各指標(FT3、FT4、TSH)變化差異無顯著性(P>0.05)。2組患者治療期間血尿常規、肝腎功能未見明顯異常,未見藥物不良反應。
4 討論
甲狀腺疾病與2型糖尿病的基因缺陷均發生于同一對染色體[10]。甲狀腺激素升高血糖的作用和2型糖尿病的發病機制IR相關[11]。另外IR導致高胰島素血癥發生,過多的胰島素作用于胰島素受體直接調節有絲分裂和抗細胞凋亡,而胰島素受體在正常甲狀腺細胞有表達,故IR可以促進甲狀腺結節形成[12],大量研究證實,良性甲狀腺結節與代謝綜合征相關,其中肥胖程度與甲狀腺疾病相關[13]。肥胖嚴重影響甲狀腺功能,有學者發現肥胖與甲狀腺結節發病率存在相關性,尤其是BMI大于40 kg/m2的肥胖患者,并發現肥胖是甲狀腺結節的獨立危險因素[14]。相關研究推測脂肪細胞分泌的雌激素可刺激甲狀腺細胞增生形成甲狀腺結節,該激素不僅僅結合甲狀腺細胞的雌激素受體,還可以通過激活絲裂原活化蛋白激酶途徑促進甲狀腺腫瘤細胞的分裂,以上機制可以解釋女性甲狀腺結節患病率明顯高于男性。
研究發現胰島素可刺激甲狀腺細胞增生、增殖,已證實其對甲狀腺細胞培養具有促有絲分裂作用。TSH和胰島素孵育甲狀腺細胞時與單獨TSH比較,細胞數目明顯增加[15]。IR與代謝綜合征相關,甲狀腺疾病也與代謝綜合征相關,推測IR可能是甲狀腺疾病的危險因素。研究表明:高胰島素血癥的患者具有較高的甲狀腺結節發生率[16],還有研究證實:當肌體缺碘時,IR更容易導致甲狀腺結節發生[17]。早期IR引起代償性胰島素增多,而高胰島素血癥可刺激甲狀腺結節形成,王朝迅[10]、蘇詠明[18]等研究證實IR容易導致甲狀腺結節發生。IR和高胰島素血癥還可以影響瘦素,瘦素有調節下丘腦-垂體-甲狀腺軸的作用,進而影響TSH。瘦素對甲狀腺激素和促甲狀腺激素釋放激素(TRH)表達進行負反饋調節,同時還可能通過TRH神經元表達瘦素受體而作用在TRH神經元,進一步影響TSH水平,而TSH可以進一步調節甲狀腺細胞增殖和分化。
胰島素生長因子-1(IGF-1)的配體和胰島素高度同源,同樣胰島素受體和IGF-1受體也有同源性,這樣胰島素/IGF-1信號旁路可以調節甲狀腺基因表達,調節甲狀腺細胞增殖和分化。
本研究發現疏肝散結方有效治療甲狀腺結節后HOMA-IR、BMI、SBP、FPG明顯改善,提示通過改善IR可縮小甲狀腺結節。疏肝散結方中柴胡以理氣疏肝為君藥;紅花、桃仁、當歸、丹參、赤芍活血化瘀,漂海藻、木鱉子、白芥子化痰行氣消結為臣藥;路路通、蜈蚣、皂角刺、甲珠以通經絡散結毒,黃芪補虛,夏枯草、玄參泄熱化結為佐藥。現代研究顯示[19],活血化瘀法、清熱化痰法經治糖尿病患者,均有IR明顯改善的情況,房昉[20]等發現柴胡、紅花等辛味中藥亦能改善患者IR。另有研究發現[21-22],丹參、芍藥苷、黃芪多糖、夏枯草提取物等具有調節胰島分泌、提高胰島敏感性的作用。故本方能夠改善IR,縮小甲狀腺結節。有研究顯示:二甲雙胍治療伴有IR的甲狀腺結節患者,可縮小甲狀腺結節[23],研究還發現早期口服二甲雙胍改善IR,可預防甲狀腺結節發生。肥胖、IR是甲狀腺結節的獨立危險因素,通過疏肝散結方改善IR可能會預防或治療甲狀腺結節,為甲狀腺結節的治療提供新的思路,且無不良反應發生。

