γ-谷氨酰轉肽酶與血小板比值指數與乙肝相關肝細胞癌預后的關系
董菁菁,王允野
(吉林醫藥學院附屬醫院 消化內科,吉林 吉林132013)
肝細胞癌(Hepatocellular carcinoma,HCC)是威脅人類健康的常見惡性腫瘤,其患病率位居惡性腫瘤第5位,死亡率高居第2位[1]。我國是HCC高發國家,全球每年約半數的新發病例發生在我國。HCC的主要病因是乙型肝炎病毒(HBV)感染,在我國80%以上的肝癌合并有HBV感染[2]。近年來,針對HCC的治療方法不斷進步,但其預后仍然很差。準確評估乙肝相關HCC的預后對選擇臨床治療方案、及早進行臨床干預具有重要意義。目前臨床常用的血清標志物僅有甲胎蛋白(AFP)被證實對乙肝相關肝細胞癌的預后具有重要的預測價值[3]。因此,迫切需要尋求新的預測模型對HCC預后進行評估。最新研究發現[4],γ-谷氨酰轉肽酶(GGT)與血小板(PLT)比值指數(GPR)是評估慢性乙型病毒性肝炎纖維化、肝硬化的有效指標。而用于計算GPR的GGT、PLT也被證實是肝細胞癌的獨立危險因素[5-6]。因此,GPR與乙肝相關肝細胞癌預后的關系也具有重要探討價值。
1 資料與方法
1.1 研究對象
本研究回顧性分析了2010年1月至2017年12月在吉林醫藥學院附屬醫院就診的病例,選取病例資料完整、乙肝相關性HCC診斷明確,診斷標準符合《原發性肝癌診療規范》(2019年版)。排除:(1)合并HCV、HDV、HIV感染;(2)同時存在非酒精性脂肪性肝病;(3)大量飲酒(>20 g/天);(4)自身免疫性肝病;(5)肝臟遺傳代謝性疾病;(6)肝轉移癌;(7)急性心衰、妊娠;(8)合并結核病、急性瘧疾。最終共有101名患者符合入組標準納入研究,采用電話隨訪、門診就診、住院治療等方式進行隨訪,隨訪時間30個月或直至患者死亡。本研究經吉林醫藥學院附屬醫院倫理委員會批準。
1.2 研究方法
1.2.1收集數據 回顧電子病歷,收集以下信息:年齡、性別、是否存在肝硬化、PLT、丙氨酸氨基轉移酶(ALT)、天冬氨酸氨基轉移酶(AST)、GGT、凝血酶原時間(PT)、國際標準化比率(INR)、白蛋白(ALB)、總膽紅素(TBIL)、甲胎蛋白(AFP)。根據計算公式GPR=(GGT/ULN)×100/PLT(109/L)計算GPR值。
1.2.2統計分析 使用SPSS 22.0統計軟件對數據進行統計分析,使用卡方檢驗、Wilcoxon檢驗對數據進行比較。使用MedCalc軟件繪制GPR對肝細胞癌預后的ROC曲線并計算 AUROCs,采用約登指數確定GPR的最佳截斷值。通過Kaplan-Meier曲線比較不同組之間的總生存率,并使用Log-rank檢驗來估計存活差異。使用GraphPad Prism 8軟件進行COX比例風險回歸模型分析,通過單因素分析確定與乙肝相關肝細胞癌生存率相關的因素,再將所有相關變量進一步行多因素分析,確定與乙肝相關肝細胞癌的獨立影響因子。P<0.05為差異有統計學意義。
2 結果
2.1 研究對象的一般特征
101例患者中男性67例(66.3%),女性34例(33.7%),平均年齡(63.37±10.69)歲。全部患者中有70例(69.3%)存在肝硬化,Child-Pugh分級A級20例(19.8%),B級51例(50.5%),C級30(29.7%)。肝癌BCLC分級A級17例(16.8%),其中A1期6例(5.9%)、A3期6例(5.9%)、A4期5例(5.0%),B級32例(31.7%),C級20例(19.8%),D級32例(31.7%)。在隨訪30個月時,101例患者中死亡73例(72.3%),存活28例(27.7%)。見表1。
2.2 GPR截斷值的確定
通過繪制GPR與乙肝相關肝細胞癌預后的ROC曲線表明,GPR預測乙肝相關HCC預后的最佳截斷值為0.54,靈敏度為67.12%,特異性為78.57%。曲線下面積AUROC為0.729(95%置信區間:0.632-0.813)。GPR是預測乙肝相關肝細胞癌患者預后的重要指標。見圖1。
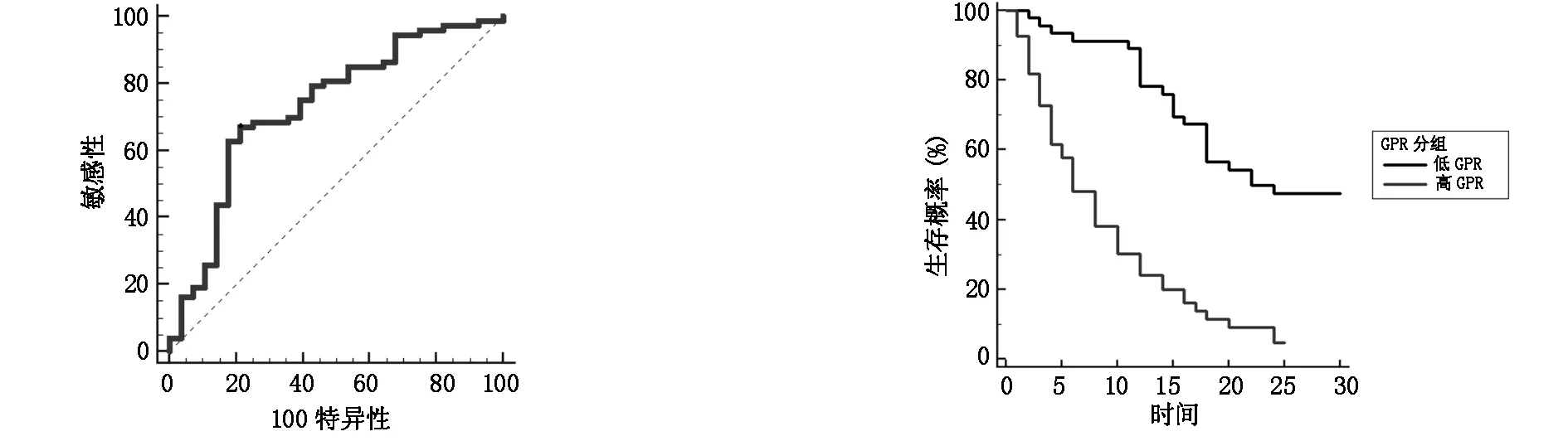
圖1 GPR與肝癌患者預后的ROC曲線 圖2 GPR分組與肝癌患者預后的生存曲線
2.3 GPR和臨床變量之間的關聯
以GPR=0.54為截斷值,將101例患者分為低GPR組(n=46例)和高GPR組(n=55例),對比兩組患者的年齡、性別,PLT、AST、ALT、GGT、AFP等血清學檢測指標,BCLC肝癌分期,Child-Pugh分級以及有無肝硬化。結果顯示在這些臨床因素中,兩組患者的年齡、ALB、TBIL、GGT、ALT、AST、PT、PLT、AFP和Child-Pugh分級、BCLC分期均存在顯著差異(P<0.05)。見表1。
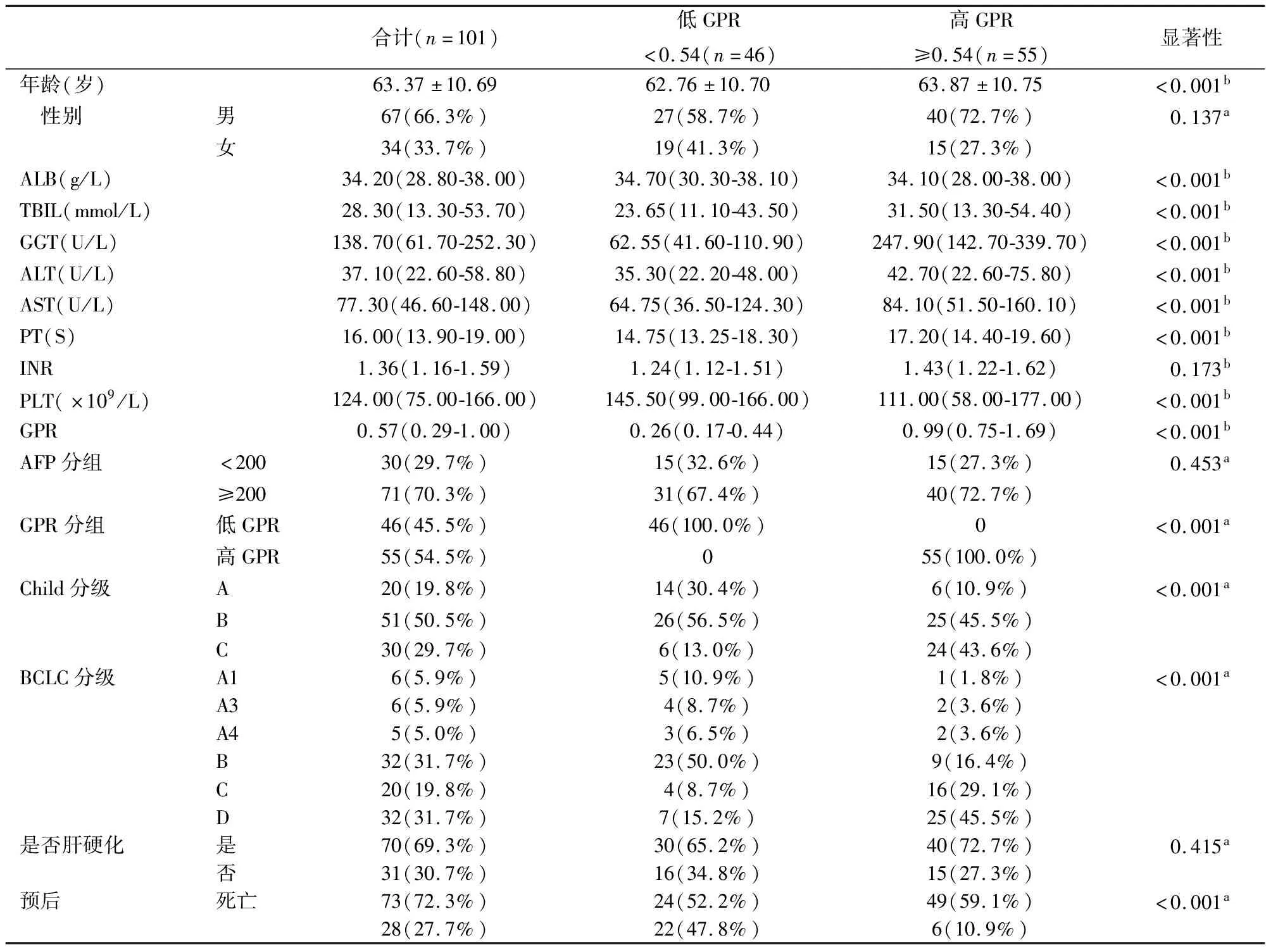
表1 不同GPR分組肝癌患者一般特征分析
2.4 預測生存率
所有納入患者的中位生存時間為12個月,30個月總體生存率為27.7%。Kaplan-Meier曲線分析顯示總體生存率在不同GPR水平、Child-Pugh分級,BCLC分期中顯著不同(P<0.05)。表明GPR、Child-Pugh分級、BCLC分期與乙肝相關HCC預后明顯相關。見圖2、3、4。
單因素COX比例風險回歸模型分析顯示ALB、TBIL、GGT、AST、PT、INR、PLT、AFP、GPR、Child-Pugh分級、BCLC分期以及是否為肝硬化均與總體生存率顯著相關(P<0.05)。見表2。
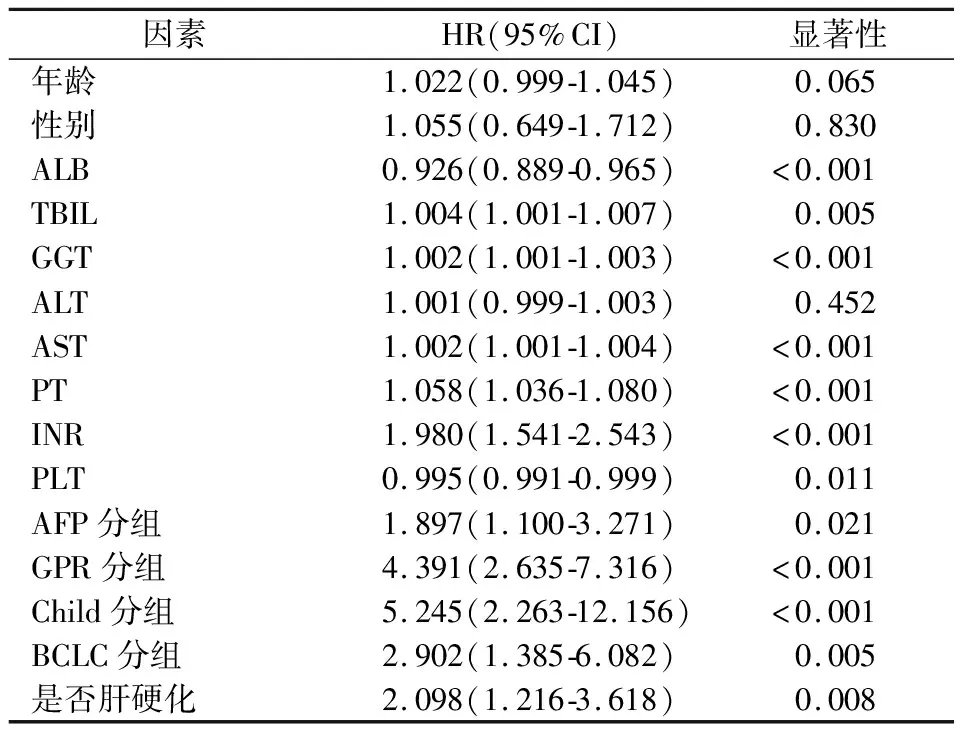
表2 影響肝癌預后的COX單因素回歸分析
將相關因素進一步行多因素COX比例風險回歸模型分析,結果顯示GPR、AFP、AST、Child-Pugh分級、BCLC分期是肝細胞癌預后的獨立預測因子。見表3。
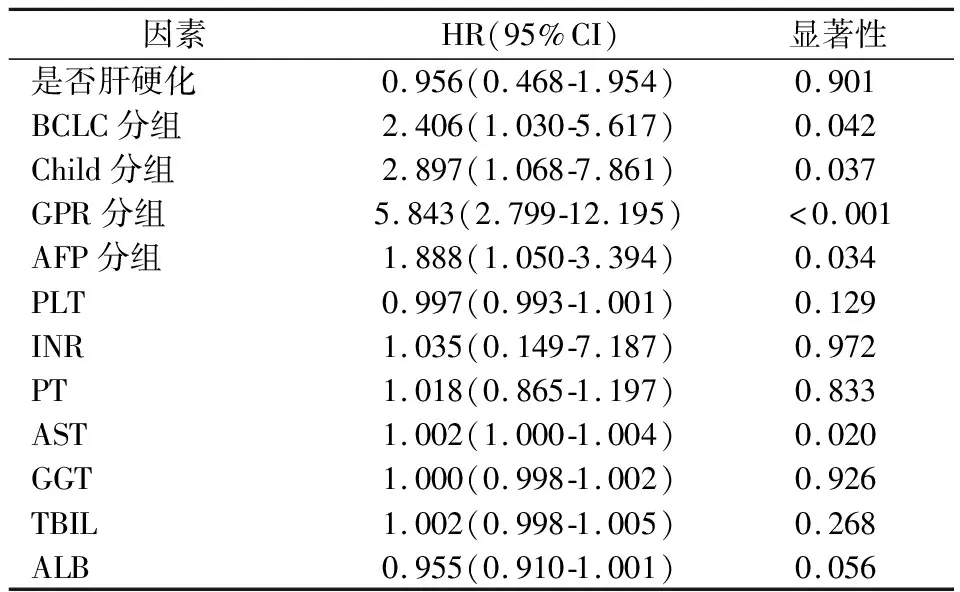
表3 影響肝癌預后的COX多因素回歸分析
相關的的研究表明[3,7-8],年齡、AFP、AST、肝硬化、BCLC分期和治療方法是HCC的重要預后因素。為進一步排除混雜因素,明確GPR預測乙肝相關HCC預后的顯著性,進一步行亞組分析。結果顯示無論年齡大小、AFP多少、是否有肝硬化,具有高水平GPR的患者的生存率都很差。當患者采用TACE、局部消融及系統治療時,GPR與預后顯著相關;而采用手術及肝移植治療的患者,GPR與預后無明顯相關,見表4。
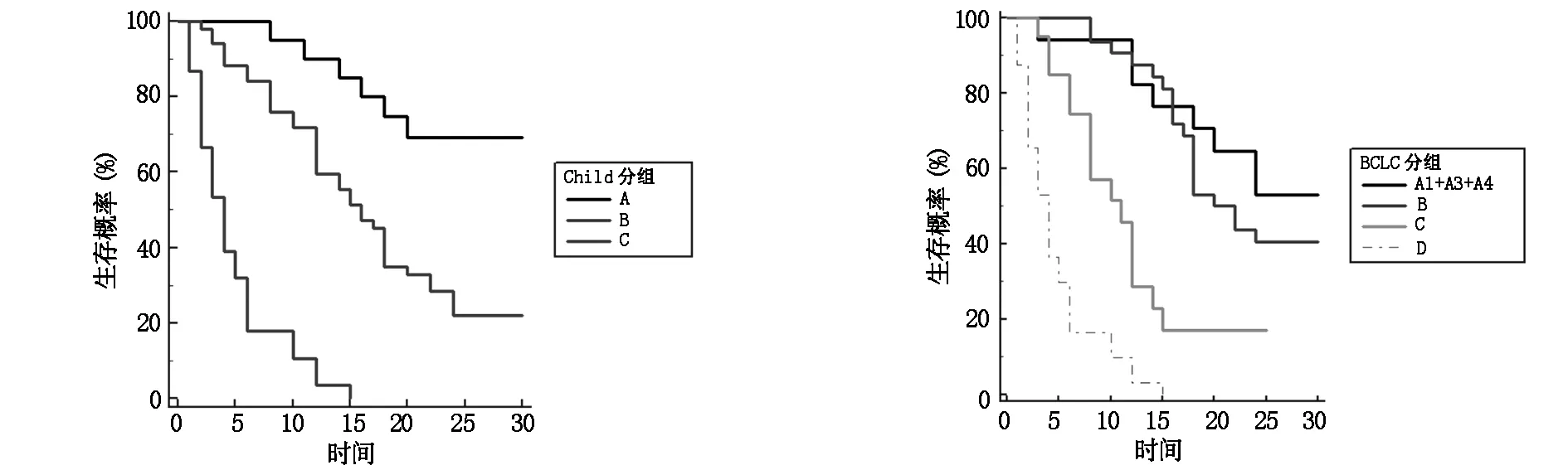
圖3 Child分級與肝癌患者預后的生存曲線 圖4 BCLC分組與肝癌患者預后的生存曲線
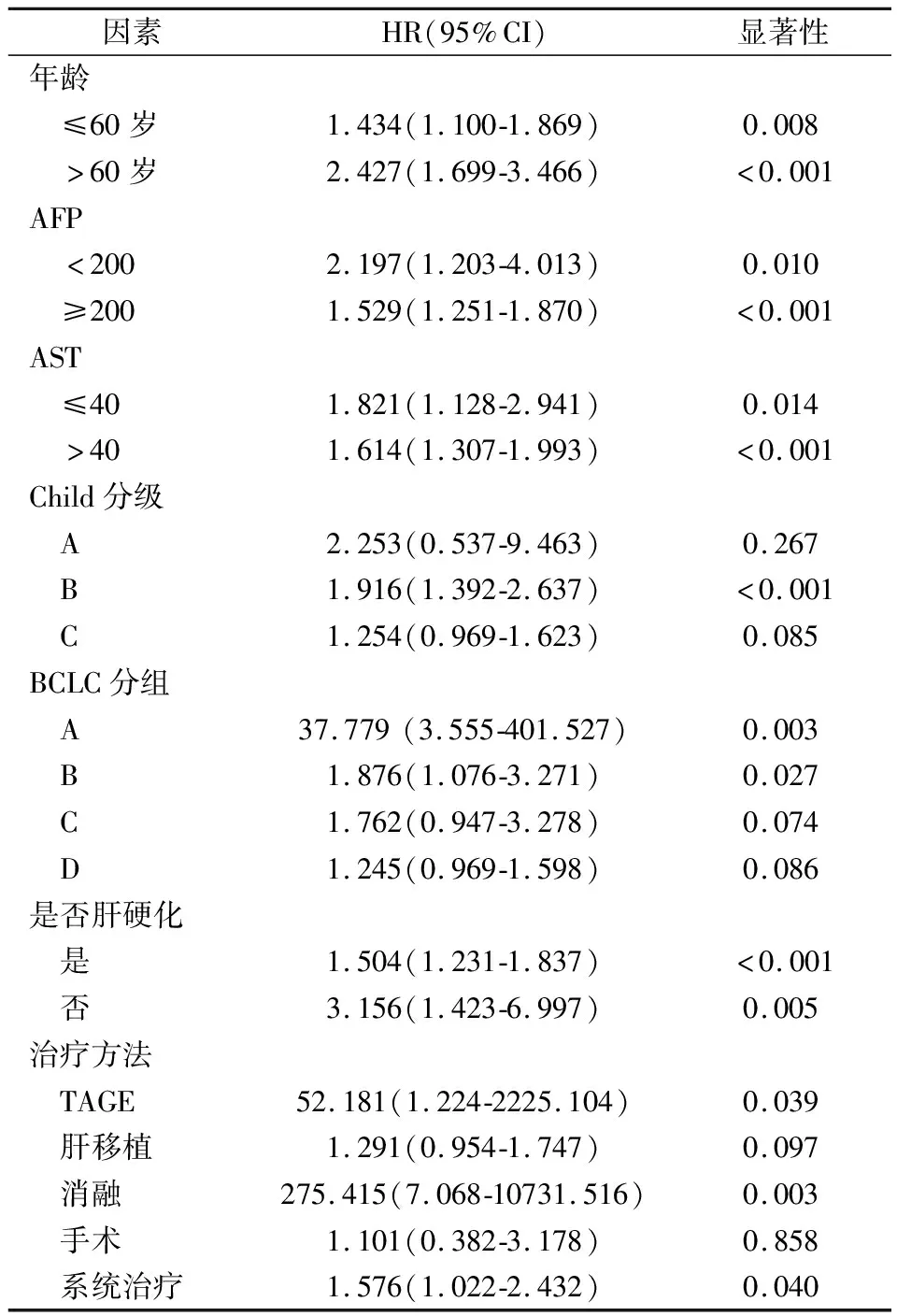
表4 影響乙肝相關肝細胞癌預后的亞組分析
3 討論
在我國,HCC的主要病因是HBV感染。HBV感染后HBV-DNA與宿主DNA進行整合、產生基因產物,使宿主基因組喪失穩定性,導致染色體變異、異型細胞增殖最終發展為HCC。目前,HCC的主要治療手段包括根治性手術治療、肝移植、局部消融治療、經動脈化療栓塞術(TACE)、以化療藥物為主的系統治療等[9]。由于早期發現率低,總體治療效果不理想。因此,早期準確的篩查HCC及評估預后,對患者治療具有重要意義。
目前,AFP仍然是評估HCC發生、發展及預后最重要的血清標志物,本研究進一步驗證AFP是HCC有意義的獨立預測因子。但仍有部分HCC患者表現為AFP陰性[10],且某些消化道或生殖系統腫瘤、活動期肝病等都可表現為AFP升高,因而單純使用AFP評估HCC患者預后存在一定局限性。近年來研究發現了一些新的血清學評估工具,包括循環游離核糖核酸、循環腫瘤細胞、循環腫瘤DNA等[11-12]。由于較一般的標志物具有更高的靈敏度和特異度[13],這些血清學評估工具被稱為“液體活檢”。但其對檢驗設備、檢驗技術等要求較高,短期較難在醫療機構推廣應用。為了有效地評估預后及選擇正確的治療方法,近年來國際上提出多個HCC分期系統,其中包括在臨床上廣泛使用的BCLC分期系統,該系統被多項循證醫學證明能較全面的評估肝癌的局部及整體情況,對預后的評估有較高價值[14-15]。然而,這些分期系統需要關注腫瘤特征及肝功能等多個變量且部分HCC患者的預后可能與腫瘤的大小無關,因而在臨床使用過程中仍然存在一定局限性[16]。因此迫切需要尋找新的HCC預后診斷模型用于更有效地評估預后,指導臨床治療。
近年來大量研究表明[17-18],無創血清學診斷模型可有效地評估慢性肝炎患者的纖維化及肝硬化,其中部分模型被證實對HCC預后的評估也有較高的準確性[7,19-20]。Lemoine等人[4]的多中心研究發現GPR對慢性乙型病毒性肝炎纖維化及肝硬化有較高的診斷價值。隨后的多項研究進一步驗證其對慢性乙型病毒性肝炎是否發生肝硬化具有高度的準確性[17,21-22]。GPR基于臨床基本的血清學檢查計算獲得,具有檢查方便、重復性好、利于基層醫療機構推廣使用等優點。最新的研究表明,GPR對乙肝相關HCC的預后也具有很好的預測作用[7,19-20,23-25]。本研究選取乙肝相關HCC患者為研究對象,根據截斷值將全部患者分為高GPR組及低GPR組,通過對比發現高GPR組患者GGT、AST、PT、INR更高,PLT更低,Child-Pugh分級、BCLC分期更差。而GGT、PLT及BCLC分期已被驗證是肝癌預后的影響因素[7,26-27]。此外,GPR預測HCC預后的AUROCs為0.729,提示GPR是預測乙肝相關肝細胞癌患者預后的重要指標。Kaplan-Meier曲線及COX回歸分析顯示AFP、GPR、Child-Pugh分級及BCLC分級是乙肝相關HCC的獨立危險因素。亞組分析排除了關鍵的混雜因素,提示當患者采用TACE、局部消融及系統治療時,GPR 是較可靠的預后預測因子。而采用手術或肝移植治療時GPR與預后無關,原因可能與手術及肝移植治療預后更多與腫瘤本身的特點有關,例如微血管侵犯、腫瘤包膜是否完整、腫瘤的直徑、解剖性肝切除、術中出血及輸血等。此外,本研究進一步證實AFP、BCLC分級與HCC預后密切相關,這與大部分的研究結果相同。但Child-Pugh分級系統用于評估HCC預后仍存在一定爭議。原因在于Child-Pugh評分受治療方法及治療反應的影響較大,例如肝切除、TACE或RFA術后,患者的肝功能可能會一過性惡化,導致評分升高,但經根治性治療的患者預后往往較未治療者更好[28]。
總之,本研究結果表明,GPR除可以應用于評估乙肝相關慢性肝炎纖維化及肝硬化程度,其評估乙肝相關HCC預后的價值亦較高,特別是針對采取TACE、局部消融或系統治療的患者。GPR具有檢查簡便、重復性好、診斷性能好等優點,適用于臨床推廣使用。為了提高診斷的準確性,臨床使用時可結合患者的一般情況、臨床表現、AFP等血清標志物及BCLC臨床分期系統等評估手段,全面、客觀地評估病情,較準確地評估預后,以便選擇有效的治療手段。然而,GPR是新發現的乙肝相關肝纖維化診斷工具,其作為HCC預后評估手段的研究還不多,尚需要更深入的研究證實。

