重癥監護病房高頻接觸表面環境清潔衛生質量評價方法探討
陶勝茹,楊 濤,余廣超,余浩輝
(暨南大學附屬第一醫院 1. 醫院感染控制辦公室; 2. 神經外科; 3. 臨床檢驗中心,廣東 廣州 510630)
醫院感染會增加患者的痛苦,延長住院時間,增加住院費用,同時也是引起患者死亡的一個重要原因。環境污染是引起醫院感染的重要危險因素之一,近年來醫院物體表面清潔消毒在醫院感染控制中的地位與作用越來越被重視[1]。重癥監護病房(intensive care unit, ICU)是醫院感染高發科室,保證ICU環境清潔衛生質量,對控制醫院感染具有重要意義。目前大多數醫療機構采用熒光標記法對環境清潔衛生質量進行監測,但熒光標記法僅監測是否進行環境清潔消毒,無法對環境表面細菌進行定量分析,本研究采用熒光標記法和微生物法相結合的方法,對ICU高頻接觸物體表面的環境清潔衛生質量進行評價,評判熒光標記法對環境清潔衛生質量監測的準確性。
1 資料與方法
1.1 研究對象 選取某院ICU共2個單元:綜合ICU和呼吸科ICU。ICU的高頻接觸物體表面即床欄、床邊桌、呼叫按鈕、床邊監護儀調節按鈕、病歷夾、床旁聽診器、床旁呼吸機表面、門把手共8個部位。
1.2 環境清潔質量監測方法
1.2.1 熒光標記 熒光標記筆和熒光手電筒由上海利康消毒高科技有限公司提供。自2017年第3季度—2019年第2季度每季度最后一個月末隨機選擇某日,在保潔員不知情的狀態下標記監測點,用熒光筆劃“⊕”符號,24 h后使用熒光手電筒檢查標記是否清除。“⊕”符號消失為合格,“⊕”符號存在則為不合格。
1.2.2 微生物法 使用一次性棉簽進行棉拭子采樣,培養基由該院檢驗科配制。自2017年第3季度—2019年第2季度每季度最后一個月,對ICU高頻接觸表面的8個部位于清潔后2 h進行采樣,采樣后及時進行細菌培養并鑒定。
1.2.2.1 采樣方法 根據《醫院消毒衛生標準(GB 15982—2012)》的規定,采樣面積:被采表面<100 cm2,取全部表面;被采表面≥100 cm2,取100 cm2。采樣方法:(1)規則物體表面:用5 cm×5 cm滅菌規格板,放在被檢物體表面,用浸有無菌生理鹽水采樣液的棉拭子1支,在規格板內橫豎往返均勻涂擦各5次,并隨之轉動采樣棉拭子,連續采樣4個規格板面積,剪去操作者手接觸部位,將棉拭子投入10 mL 采樣液的試管內,立即送檢。(2)門把手等小型物體則采用棉拭子直接涂抹物體采樣。
1.2.2.2 檢測方法 將采樣管充分震蕩后,取不同稀釋倍數的洗脫液1.0 mL接種平皿,將冷至40~45℃的熔化營養瓊脂培養基每皿傾注15~20 mL,(36±1)℃恒溫箱培養48 h,計數菌落數,分離致病性微生物。
1.2.2.3 結果計算方法 細菌總數(CFU/cm2)=平均每皿菌落數×稀釋倍數/采樣面積(cm2)。ICU環境物體表面菌落數標準參照《醫院消毒衛生標準》:≤5.0 CFU/cm2,判定為合格。
1.3 統計學方法 應用SPSS 23.0統計軟件進行數據分析,主要采用描述性統計方法。
2 結果
2.1 熒光標記監測結果 每季度對科室高頻接觸表面進行熒光標記,2017年第3季度—2019年第2季度共進行8次,監測結果顯示,呼吸科ICU熒光標記清除合格率為41.62%,綜合ICU熒光標記清除合格率為71.45%。見表1。
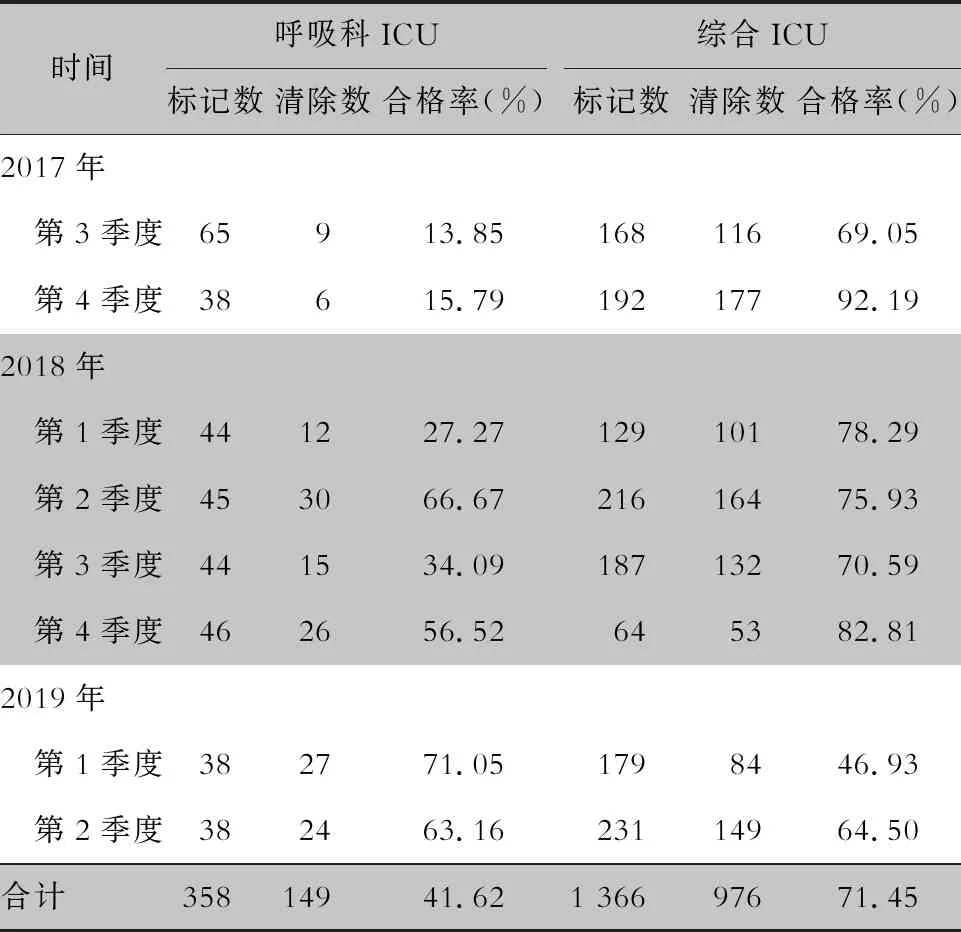
表1 呼吸ICU和綜合ICU高頻接觸表面熒光標記監測結果
2.2 微生物法監測結果 2017年第3季度—2019年第2季度,每季度對 ICU 高頻接觸表面的8個部位進行微生物法采樣,采樣后進行細菌培養,檢測結果顯示,呼吸科ICU微生物法檢測合格率為42.27%~47.75%,總合格率為45.58%;綜合ICU微生物法檢測合格率為41.75%~47.52%,總合格率為45.18%。見表2。
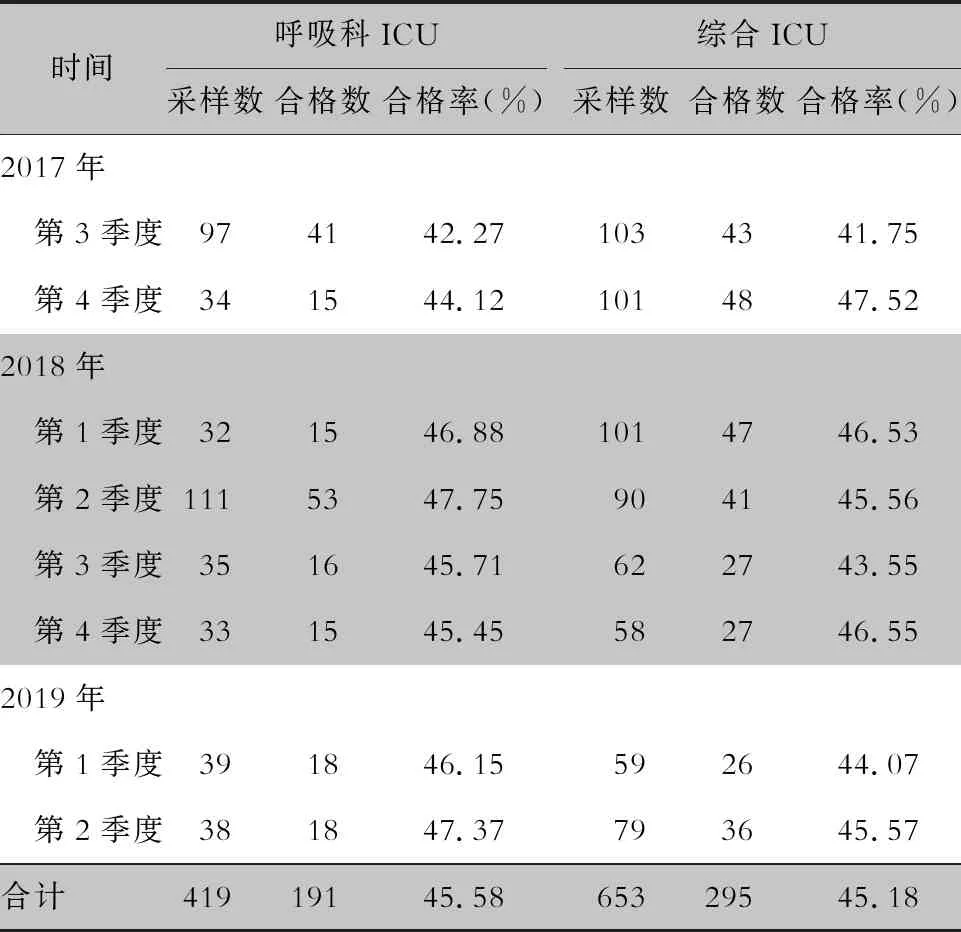
表2 呼吸ICU和綜合ICU高頻接觸表面微生物學監測結果
2.3 兩種方法監測結果比較 以微生物法監測結果為基準,每季度熒光標記法監測結果與微生物法相比較,計算兩種監測方法合格率的差值。呼吸科ICU熒光標記法合格率隨時間逐漸增高,2017年第3季度最低,比微生物法低28.42%,2019年第1季度最高,比微生物法高24.90%;綜合ICU熒光標記法合格率均高于微生物法,兩種方法合格率差值為2.86%~44.66%。見表3。
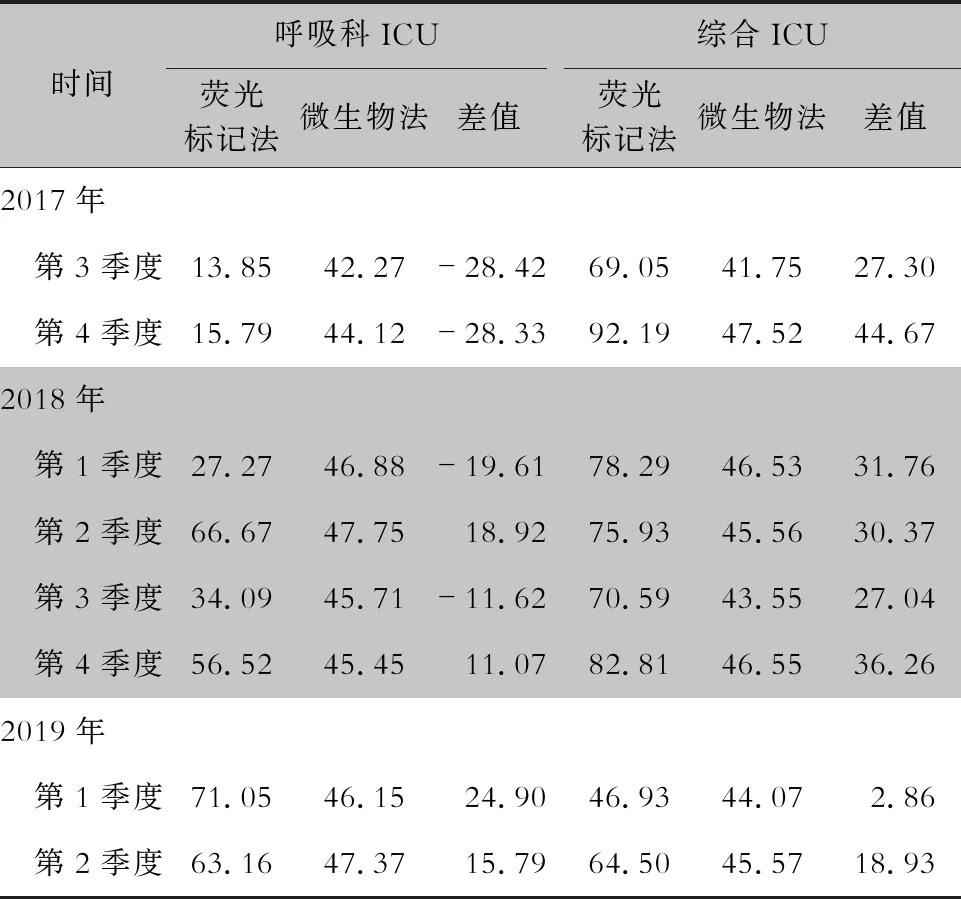
表3 呼吸ICU和綜合ICU熒光標記法與微生物法監測合格率比較(%)
3 討論
醫院感染的三個要素是傳染源、傳播途徑和易感人群,醫院感染的傳播途徑有空氣和飛沫傳播、接觸傳播、水源或食物污染、生物媒介傳播等,其中最常見的是接觸傳播[2]。接觸傳播包括直接接觸傳播和間接接觸傳播,其中間接接觸傳播為醫院感染的主要傳播方式。間接接觸傳播是指間接接觸被污染的物品所造成的傳播,如接觸被污染的床欄、呼叫按鈕、監護儀、輸液泵和醫務人員手等。因此,臨近患者診療區域的手高頻接觸的環境表面,可能充當醫院內病原體的儲藏庫,并通過醫務人員手直接或間接地導致醫院內傳播[3]。間接接觸傳播可以通過嚴格清潔消毒、切斷傳播途徑等方式減少其發生。ICU是醫院感染的高發科室,研究[4]發現,ICU患者醫院感染發病率為5.7%~38.6%,高于臨床普通科室。ICU環境造成的感染是醫院感染的重要途徑之一,環境中的細菌超過消毒衛生標準的菌量極易導致患者發生醫院感染,加重患者病情,影響預后。ICU的床面、桌面及工作人員的工作服在清潔消毒后使用4 h內即被檢出與住院患者相同的病原菌[5]。醫院環境物體表面的致病微生物陽性率比空氣及消毒劑檢出的陽性率高[6]。高頻接觸表面指被患者和醫務人員手頻繁接觸的環境表面,如床欄、床邊桌、呼叫按鈕、監護儀、微泵、床簾、門把手、計算機等[7]。高頻接觸物體具有在臨床工作中使用頻率高、直接與醫務工作者接觸、醫院環境內廣泛存在的特點,大大增加傳播病原體、交叉污染的可能性。病房環境污染是引起醫院感染的重要危險因素之一,污染的環境表面在多種醫源性病原體的傳播中起著重要作用,高頻接觸表面是病房環境污染的重中之重[8-9]。評價ICU高頻接觸表面的清潔質量,保證ICU高頻接觸表面的染菌量符合醫院感染控制要求,切斷醫院感染的傳播途徑,具有重要的臨床實踐意義。
2016年發布的《醫療機構環境表面清潔與消毒管理規范》[7]規定,醫療機構應對環境清潔衛生質量進行檢測,檢測方法包括目測法、化學法(包括熒光標記法、熒光粉劑法和ATP法)和微生物法。目測法是通過檢查者的視覺感官評價清潔質量,受檢查者的主觀影響較大,不能客觀反映清潔質量,基本不能作為評價環境清潔質量的標準。熒光標記是有計劃的標記在尚未清潔消毒的物品、環境表面,以指示是否被清潔人員有效清除,計算有效的熒光標記清除率,考核環境清潔工作質量。熒光標記法已普遍用于環境清潔質量的評價,但各研究顯示熒光標記法的合格率結果并不一致。Carling等[10]采用熒光標記法對3所醫院157間病房的終末消毒質量考核,結果顯示這3所醫院環境經終末清潔后,熒光標記的有效清除率為42%~56%。羅盛鴻等[11]采用熒光膠劑對高頻接觸物體表面的清潔質量進行調查,總清除率為81.3%,其中ICU的清除率為84.9%。ATP 法記錄監測表面的相對光單位值(RLU),考核環境表面清潔工作質量。ATP生物熒光技術在英國、美國等國家已廣泛用于醫院環境衛生質量的考核[12-14]。Chan等[15]研究顯示,采用ATP生物熒光檢測法進行監測可改善胸外ICU和內科ICU的清潔水平,合格率由43.9%提高至88.1%,醫院感染發病率減少了49.7%。蔣雪松等[16]采用ATP生物熒光檢測法對重癥醫學科環境清潔質量進行干預,干預前、后ICU物體表面清潔合格率由61.2%提高至90.0%,從而驗證了ATP生物熒光法能提高ICU環境清潔合格率。ATP生物熒光檢測法能夠為環境清潔質量檢測提供定量數據,結果可迅速獲得,但檢測所需的設備和試劑昂貴,且其他環境因素可以影響ATP讀數的高低,與微生物法一致性差,因此在醫療機構使用并不普遍。采用微生物法對環境和物體表面的細菌進行鑒別,并可以分析病原體的來源。微生物法是環境清潔評估的“金標準”。
本研究中使用微生物法對ICU環境高頻接觸表面進行監測,綜合ICU合格率為45.18%,呼吸科ICU合格率為45.58%。以微生物法監測結果作為評價標準,自2017年第3季度至2019年第2季度,每季度熒光標記監測結果與微生物法檢測結果相比較:呼吸科ICU熒光標記法合格率有高有低,總體逐漸增高,2017年第3季度最低,較微生物法低28.42%,2019年第1季度最高,較微生物法高24.90%;綜合ICU熒光標記結果合格率均高于微生物法合格率,兩種方法合格率之間差值波動于2.86%~44.66%。呼吸科ICU熒光標記法檢測結果逐漸升高,不排除科室管理者加強環境清潔消毒管理的可能性。熒光標記法目前已普遍用于環境清潔質量的評價,此方法可以監測環境清潔消毒的作用,作為環境清潔質量的標準,但無法對環境表面細菌進行定量分析,本研究采用環境清潔評估的“金標準”—微生物法作為環境清潔質量的基底數據,將熒光標記法監測結果與微生物法監測結果相比較,評價熒光標記法對高頻接觸表面環境清潔質量評價的準確性。從匯總結果來看,熒光標記法合格率普遍高于微生物法合格率,且差值不定,最高差值可達到44.66%,因此日常可以熒光標記法作為環境清潔質量的評價標準,但要明確熒光標記法所監測的結果與實際情況有出入,合格率普遍高于實際情況。
評價ICU高頻接觸物體表面清潔的質量,保證ICU高頻接觸表面的含菌量符合醫院感染控制要求,尤其重要。熒光標記法可以作為環境衛生清潔質量的評估標準,但需結合微生物法監測才能做到更準確,更有意義。

