經產婦放置20號導尿管引產與cooker球囊引產的臨床差異比較
廖華
蒙自市人民醫院產科,云南 紅河 661199
在婦產科的臨床上,由于母體亦或是胎兒的因素而導致無法繼續妊娠而分娩時,常會選擇引產方式以終止妊娠。此時,產婦的宮頸成熟度可能無法滿足引產條件,因此產需人工措施以促進宮頸成熟,最終成功引產[1]。目前,臨床常用的引產措施主要包含導尿管引產與cooker球囊引產的,但關于二者的臨床差異,相關比較結果的報道較少。本文通過研究研究比較經產婦放置20號導尿管引產與cooker球囊引產的臨床差異,旨在為引產方式的選擇提供思路支持,現報道如下。
1 資料和方法
1.1臨床資料 選擇從2019年10月到2020年10月在我院進行引產的600例經產婦作為觀察對象。納入標準:(1)產婦均有引產指征;(2)年齡≥22歲;(3)骨盆和產道,以及胎位和胎盤情況均正常;(4)均已知情同意,且簽署了同意書。排除標準:(1)有惡性腫瘤者;(2)有其他嚴重的妊娠疾病者;(3)有血液疾病或嚴重感染性疾病者;(4)資料數據缺失者。按隨機數表法將其劃分成觀察組及對照組各300例,其中觀察組年齡22~33歲,平均(26.14±1.34)歲。孕周37~40周,平均(38.54±0.33)周。對照組年齡23~34歲,平均(26.16±1.29)歲。孕周36~40周,平均(38.60±0.28)周。對比兩組的資料數據,所得差異并不顯著(P>0.05)。本次研究已得到醫院倫理委員會審批。
1.2研究方法 為對照組給予cooker球囊引產,通過窺陰器將宮頸暴露,而后利用球囊鉗將球囊順宮頸管置入宮頸管的內口,往宮腔及陰道球囊內分別注入80mL生理鹽水,將球囊固定于產婦大腿上,12h后取出,并實施人工破膜引產。為觀察組實施20號導尿管引產,常規消毒殺菌后選擇20號的Foley導尿管放置于宮頸內,待球囊到達宮頸內口時,注入80mL的生理鹽水,而后將球囊回拉,固定于宮頸內口的上方。再將導尿管拉直,以膠帶固定于產婦大腿上,12h后取出,并實施人工破膜引產。
1.3觀察指標 對比兩組引產相關指標,以及兩組Bishop評分。其中Bishop評分的項目主要包含宮頸硬度和宮口位置/大小等五項,0~3分/項,得分越高表示產婦的宮頸成熟度也相對越高。
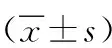
2 結 果
2.1兩組引產相關指標的對比 觀察組自然分娩和產后出血,以及宮內窘迫的比例均較對照組的差異不顯著(P>0.05),見表1。

表1 兩組引產相關指標的對比(n,%)
2.2兩組Bishop評分的對比 治療前兩組的Bishop評分相比,差異不顯著(P>0.05)。治療后兩組的Bishop評分均較治療前明顯更高(P<0.05),但觀察組較對照組的差異不顯著(P>0.05),見表2。
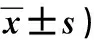
表2 兩組Bishop評分的對比(分,
3 討 論
本文通過比較研究后的結果發現,觀察組自然分娩和產后出血,以及宮內窘迫的比例均較對照組的差異不顯著(P>0.05),這提示了應用20號導尿管引產以及cooker球囊引產所產生的引產效果基本相同。分析原因,主要可能是因為這兩種引產方式均可較好地促使宮頸成熟,從而有助于引產過程的進行[2]。具體而言,20號導尿管引產方式通過朝囊內注進生理鹽水,而后置于宮頸口的內上方,依靠物理力學作用對子宮下段及宮頸實施壓迫,繼而加速前列腺素的釋放,并使宮頸膠原發生降解,致使平滑肌和結締組織的有關構成發生變化,最終使得宮頸口加速擴張,從而使得宮頸成熟。而cooker球囊引產方式通過利用2個球囊的壓力對宮頸實施雙向擴張,且球囊位置的固定產生的作用力精準,能夠有效地刺激宮頸并促使內源型前列腺素的不斷分泌及釋放,最終軟化宮頸,并提升引產的成功率[3]。同時,本文發現,治療后兩組的Bishop評分均較治療前明顯更高(P<0.05),但觀察組較對照組的差異不顯著(P>0.05),這也再次證實了兩種引產方式均可較好地達到引產效果,但兩組之間的差異并不顯著。因此,在基層臨床上可嘗試選擇成本更低且更易推廣的20號導尿管引產方式。

