子宮脫垂患者實施經陰道全子宮切除術治療的效果分析
陳曉霞 顧 云
江蘇省南通市通州區第八人民醫院婦產科 226361
子宮脫垂是較常見的婦科疾病,該病主要是因妊娠或分娩的損傷,使盆底的韌帶與筋膜、肌肉過度牽拉失去正常生理功能,支持結構的萎縮,盆底的松弛,造成子宮于正常位置沿陰道下降至坐骨棘水平以下部位,嚴重者甚至可全部從陰道口脫出,對廣大女性患者的身體及心理健康影響嚴重[1]。目前臨床上,針對該病多選擇手術治療,然手術種類繁多,療效高低不一,如何選擇簡單高效的治療措施尤為重要[2]。故本文為進一步分析子宮脫垂患者實施經陰道全子宮切除術治療的效果,特選取60例患者進行對比觀察,現將結果報告如下。
1 資料與方法
1.1 臨床資料 選取2017年1月—2019年12月本院收治的子宮脫垂病例60例作為觀察對象。納入標準:(1)經影像學等檢查確診為Ⅱ、Ⅲ度子宮脫垂,且癥狀明顯者;(2)年齡40~55歲者;(3)認知功能正常,可以自行配合研究者。排除標準:(1)嚴重肝、腎及心、腦血管疾病者;(2)宮頸、子宮及附件惡性病變者。將所選患者隨機分為對照組和觀察組,各30例。觀察組患者年齡40~55歲,平均年齡(48.66±5.14)歲,平均病程(5.20±0.89)年,平均孕次(4.37±0.57)次,平均產次(3.20±0.22)次;對照組患者年齡41~55歲,平均年齡(48.59±5.31)歲,平均病程(5.16±0.84)年,平均孕次(4.16±0.51)次,平均產次(3.29±0.31)次。參與此次研究患者及家屬知情且同意,本院通過并批準,尊重患者隱私權,資料保密處理。確保兩組患者基本臨床資料無明顯差異(P>0.05)。
1.2 方法
1.2.1 對照組患者實施陰道前后壁修補術治療:鉗夾固定雙側小陰唇,將生理鹽水、腎上腺素經陰道注入直腸間隙,陰道后壁處做一三角形切口并分離后壁,其次分離兩側肛提肌,對雙側肛提肌及直腸表面以荷包法縫合,間斷縫合會陰體與陰道后壁,術后常規留置導尿管,行抗感染治療。
1.2.2 觀察組予經陰道全子宮切除術治療:協助患者取截石位,行硬膜外麻醉,常規消毒,小陰唇縫合于外陰處并固定,以充分暴露手術視野,宮頸處用鉗夾處理后經此置入金屬材質導尿管至膀胱,確定宮頸前唇于膀胱后壁上的附著點,在此下方做一0.5cm橫弧切口,將宮頸黏膜處切開,于邊緣提起陰道后用導管提起膀胱壁,剪開附著的宮頸前壁組織,從宮頸中線處分離宮頸與膀胱,以陰道拉鉤拉開膀胱貼近宮頸,剪斷并分離雙側宮頸膀胱韌帶,繼續沿著此方向游離膀胱反折腹膜,向上拉開膀胱并剪開,反折雙側腹膜褶皺延長暴露部分,以鋼絲線于腹膜切緣中點處做牽拉記號,延伸宮頸黏膜切口,環形切口整體切開宮頸黏膜,分離宮頸與陰道黏膜至反折腹膜處剪開并向雙側延伸,以縫線于中點處做牽拉標記,充分暴露子宮主韌帶及宮骶韌帶,向上牽拉宮頸暴露對側韌帶,貼近鉗夾切斷并縫扎,保留縫合線,向下牽拉子宮暴露圓韌帶并在距子宮1.5cm剪斷、縫合結扎,再次牽拉子宮體向下以充分暴露輸卵管、卵巢韌帶及闊韌帶,逐次切斷、縫合,對側以同樣方法切除,取出子宮,陰道消毒,留置尿管導尿,紗布填塞陰道處止血,手術完畢。
1.3 觀察指標 (1)對比兩組治療后患者的手術時間、術中出血量、術后排氣時間及住院時間等手術指標情況。(2)對比兩組患者術后感染、出血、肺炎、血腦血管疾病等并發癥情況。(3)根據盆底障礙影響簡易問卷7(PFIQ-7)評估兩組治療前、治療后4周患者的膀胱與排尿、直腸與排便、陰道與盆腔癥狀情況,分數越高,癥狀越嚴重。
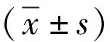
2 結果
2.1 兩組患者手術指標對比 觀察組患者的手術時間、術中出血量、術后排氣時間及住院時間與對照組患者的相比明顯較少(P<0.05)。詳見表1。

表1 兩組患者的手術指標對比
2.2 兩組患者術后并發癥情況對比 觀察組患者術后并發癥發生率與對照組患者的相比明顯較低,差異有統計學意義(P<0.05)。詳見表2。

表2 兩組患者術后并發癥情況對比[n(%)]
2.3 兩組患者盆底障礙癥狀評分對比 治療后觀察組患者的膀胱與排尿評分、直腸與排便評分、陰道與盆腔癥狀評分明顯低于對照組,差異有統計學意義(P<0.05)。詳見表3。

表3 兩組患者盆底障礙癥狀評分對比分)
3 討論
子宮脫垂是盆腔臟器脫垂性疾病中較嚴重的發病類型,患者發病后常合并陰道前后壁膨出,可見腰骶部位下墜感或疼痛、陰道脫出腫塊、排尿習慣變化等癥,且一旦子宮或宮頸長時間暴露后,易誘發黏膜潰瘍或糜爛,嚴重影響廣大女性患者的生活質量[3]。臨床上,子宮重度脫垂通常以傳統的經腹式、陰式子宮切除術或經陰道修補術等措施治療,傳統開腹式手術創傷大,恢復慢,患者接受度差[4]。經陰道修補術的應用,是以往臨床常用治療方案,對癥狀較輕、年齡較小患者治療效果較好,反之則差,術后復發風險高,增加患者痛苦的同時增加經濟負擔[5]。
本文中顯示,開展經陰道全子宮切除術治療后,患者的手術治療時間明顯減少,出血量下降,術后排氣及胃腸功能恢復加快,縮短患者的住院時間,降低并發癥發生率,膀胱與排尿、直腸與排便及陰道與盆腔等盆底障礙癥狀評分下降,與陰道前后壁修補術治療相比優勢顯著(P<0.05)。手術時間、出血量及術后排氣時間是評估手術效果的基本指標,盆底障礙癥狀改善狀況是評估術后患者恢復的主要指標,該結果中,經陰道全子宮切除術治療后指標均有效緩解[6]。文中經陰道全子宮切除術對不同程度的子宮脫垂癥患者均有較好療效,且大部分中老年患者或無生育需求者選擇全子宮切除術效果更為理想,對于中、重度子宮脫垂合并陰道膨出者,可以徹底清除異常部位,術后患者疼痛感較輕,且對患者腹腔內的臟器影響相對較小,術后腸道蠕動功能恢復快,手術治療無須任何材料輔助,符合微創操作技術特點,提高臨床治療效率[7]。
經陰道全子宮切除術改變了常規經腹切除術的手術路徑,患者術后能夠更早的下床活動,減少術后禁食時間,靜脈補液時間減少,避免或減少對患者的肺功能干擾,減少下肢靜脈血栓形成,有效預防術后感染的發生[8]。同時,該治療技術無手術瘢痕,使患者更易于接受,手術操作簡單,不需昂貴的儀器與設備,可以減少患者的治療費用,對存在冠心病、糖尿病、高血壓、肥胖等基礎內科疾病,無法接受開腹等大創傷性手術治療的患者更是一種相對理想的治療措施,有利于提高臨床療效,改善醫療技術服務質量,使患者對手術治療效果更滿意[9-10]。
綜上所述,對子宮脫垂患者開展經陰道全子宮切除術,縮短了患者的手術時間,有效控制術中出血量,避免或減少術后并發癥的發生,有利于促進患者術后胃腸功能恢復,減少住院時間,不同程度改善了患者的盆底功能障礙癥狀,具有良好臨床效果。

