鼻腔骨肉瘤1例
陳駿軍,羅東梅,郭成茂,陳武標★ (.廣東醫科大學附屬醫院,廣東湛江 54000;.廣東省江門市中心醫院,廣東江門 59000)
1 臨床資料
患者,男,22歲,因“右眼突出4個月,反復右鼻出血2 個月”就診。患者就診前4 個月無明顯誘因出現右眼視力模糊,視物重影、右眼疼痛,自行用左氧氟沙星滴眼液處理后稍好轉,就診前半個月右眼突出癥狀加重伴疼痛。專科檢查:右側中總鼻道見暗紅色結節狀腫物,表面尚光滑,觸之較韌,易出血,右側上頜竇體表投影區壓痛,眼瞼正常,鞏膜無黃染,右眼明顯向外向前突出,雙側瞳孔不等,對光反射正常。實驗室檢查:堿性磷酸酶為76.1 U/L。影像學表現見(圖1A?I)及(圖2J?K):右側鼻腔、右側篩竇為主軟組織占位,呈T1WI 低、T2WI 高低混雜信號,內見多發小囊狀壞死區,增強掃描呈不均勻明顯強化;右側眼球向前外側突出,視神經受壓(圖1B);右側內直肌及右眼眶內側壁受侵犯(圖1G、H);顱底及右側篩竇、額竇受侵犯(圖1F);腫塊內見云絮狀、條帶狀腫瘤骨、殘余骨(圖2K 白色箭頭)。影像學診斷為右鼻甲惡性骨腫瘤。患者在我院行鼻腔手術,在內窺鏡下,總鼻道完全堵塞鼻腔,腫物包膜完整,將腫物連同鼻腔外側壁一并切除,腫物膨脹生長,但未侵犯眼球,未侵犯上頜竇前壁、后外側壁及底壁;腫物向上侵犯右側額竇、右側鼻骨,向后上侵犯顱底,顱底部分骨質缺損,但硬腦膜完整,未發現腦脊液鼻漏,腫瘤基本肉眼下達到切除。腫瘤組織送病理檢查,病理大體(圖3N)所見:灰白灰黑組織一堆,體積11.5 cm×5.5 cm×4.0 cm,質稍硬,部分區域可見鈣化。結合顯微鏡下(圖3L)HE 染色、免疫組化(圖3M)及FISH 結果:符合骨肉瘤改變。免疫組化:CD1α(?),CD20(?),CD3(?),CD34(血管+),CD99(+),CK(+),Desmin(?),Ki?67 陽性率約50%,LCA(?),CD68(+),S?100(?),Vimentin(+);FISH:EWSR1 基因未發生斷裂,SYT基因未發生斷裂。
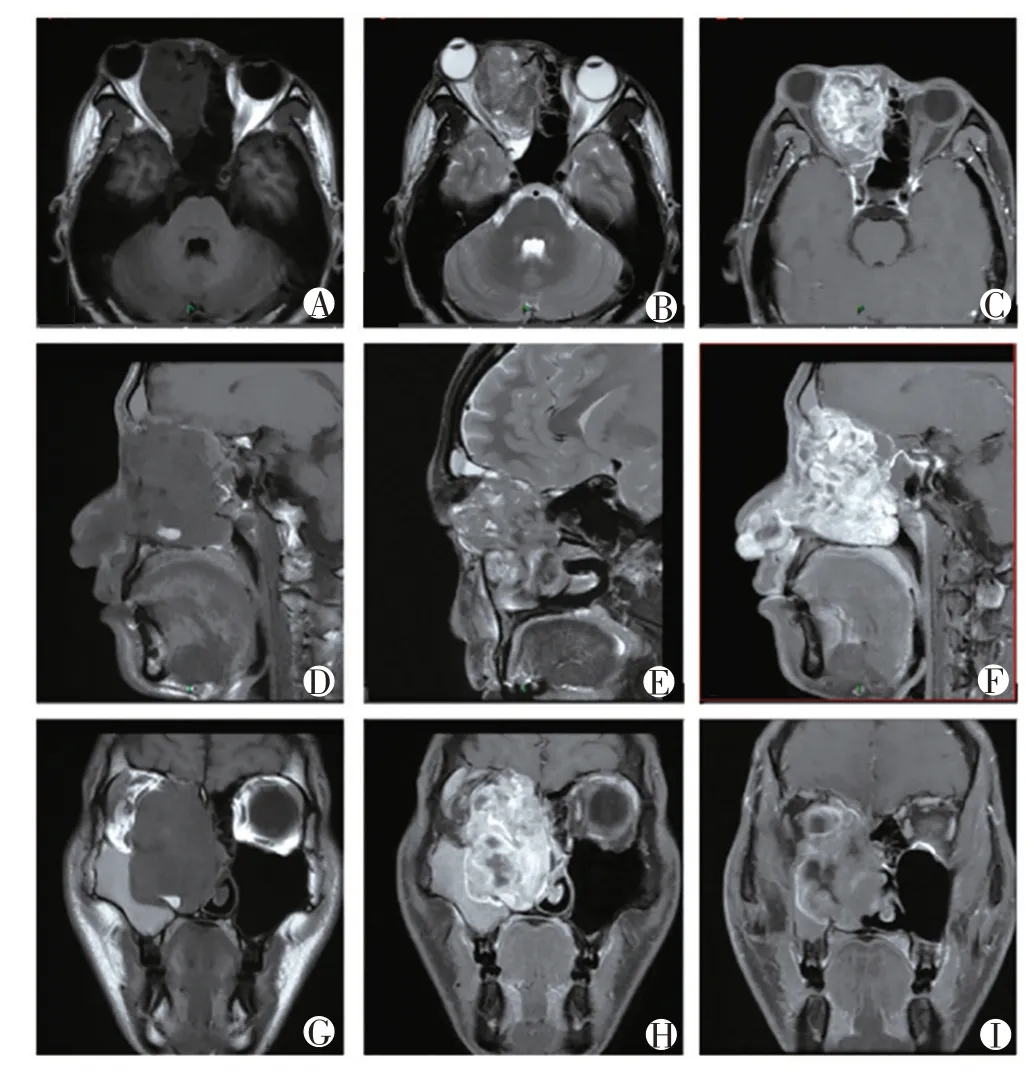
圖1 鼻腔內骨肉瘤MRI影像

圖2 鼻腔內骨肉瘤術前CT骨窗
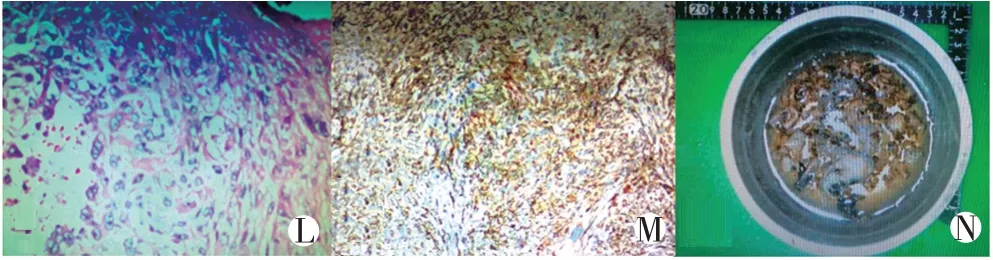
圖3 鼻腔腫物實驗室檢查圖片
2 討論
骨肉瘤是最常見的惡性骨腫瘤,但頭頸部骨肉瘤少見,占4%~8%[1],而鼻骨原發性骨肉瘤則是罕見。纖維異常增殖史、Paget病、頭頸部放療史、骨髓炎、創傷和骨軟骨瘤病被認為是骨肉瘤的危險因素[2?4]。骨肉瘤男性略高于女性,男女之比為1.4∶1,發病平均年齡為33~36 歲[2]。腫脹是骨肉瘤患者最常見的癥狀。影像學表現是基于骨肉瘤特定階段的組織學改變。它可以表現為骨形成、骨破壞或兩者兼而有之。頭頸部骨肉瘤病變區均有大范圍骨質破壞,容易侵犯眼眶、翼腭窩、顳下窩、顱底等鄰近結構伴有形態不規則的軟組織腫塊;軟組織內腫瘤骨是診斷本病最重要征象,腫瘤骨形態可出現云絮狀、放射狀、象牙質狀等,可伴有骨膜反應,其中放射狀改變是最典型的特征。MRI上頭頸部骨肉瘤根據其內部成分不同,信號不均勻,內散在T1WI 及T2WI 低信號影,對應CT 所顯示的腫瘤骨,增強后不均勻強化[5]。此例患者的鼻骨骨肉瘤表現為右側鼻腔、右側篩竇為主軟組織腫塊影,呈T1WI 低T2WI 高低混雜信號改變,增強掃描不均勻明顯強化,內見無強化壞死區,其中腫塊內見散在斑點狀、小斑片狀T1WI、T2WI 低信號影,在CT 螺旋掃描中表現出腫瘤骨、鈣化灶及殘余骨影像學特征,病理亦證實了腫瘤中找到骨基質。另外術中可見腫瘤骨質破壞范圍較廣,累及右側鼻骨、篩竇壁、額竇壁及顱底,但是在CT 中并沒有出現典型的骨膜反應及日光放射狀改變。頭頸部骨肉瘤在影像上有一定特征,但需與造釉細胞瘤、骨纖維異常增生癥、軟骨肉瘤、修復性肉芽腫相鑒別,結合MRI 增強檢查及CT骨窗重建,尋找較特征的影像表現能有效提高診斷準確率。
頭頸部骨肉瘤臨床表現無特異性:疼痛、鼻出血、感覺異常、腫脹、流淚、鼻塞和眼球移位[6]。骨肉瘤患者堿性磷酸酶(ALP)一般升高,但是本病例是在正常范圍內,這可能與腫瘤成骨細胞活躍程度較低相關,因為成骨細胞含有富含ALP,所有誘發骨細胞增生以及活動旺盛的因素均能引起血清ALP活力升高[7]。
頭頸部骨肉瘤治療方案包括手術、新輔助和輔助化療,但與四肢骨肉瘤相似,治療的主要手段主要靠充分的手術切除,根治性手術切除是總生存期超過5 a 的骨肉瘤的首選治療方法[8?9]。粒子植入治療頭頸部惡性腫瘤造成的組織損傷小,能提高患者生存率,不同于其他部位的骨肉瘤患者,頭頸部骨肉瘤遠處轉移發生率較低[10]。該患者較于CT 檢查,MRI 具有更好的軟組織分辨力,能更清晰顯示腫瘤與周邊組織結構的關系,對根治性手術切除病變具有臨床指導意義。

