常見人工甜味劑的介紹及其發展建議
◎ 謝 鵬,劉 星,楊旭萍
(1.廣西壯族自治區食品藥品檢驗所,廣西 南寧 530021;2.廣西-東盟食品檢驗檢測中心,廣西 南寧 530021;3.橫縣綜合檢驗檢測中心,廣西 南寧 530300)
人工甜味劑(artificial sweeteners,AS)安全性高,少量即可產生高甜度,且卡路里低,常在肥胖和糖尿病患者的飲食管理中代替糖類使用。我國常用的人工甜味劑有糖精、安賽蜜、甜蜜素、阿斯巴甜、紐甜和三氯蔗糖等,其具體信息見表1[1-2]。在國家標準規定的安全范圍內使用甜味劑,不會影響消費者的健康,但是如果超范圍、超劑量使用則可能引發一系列的安全問題。為確保人工甜味劑的合理使用,對人工甜味劑進行準確的檢測和監控具有重要意義。本文就6 種常見人工甜味劑的代謝特征及檢測方法進行綜述,并對其發展提出建議,以期促進人工甜味劑的深入研究開發,并為其科學檢測提供參考。
1 代謝動力學特征
盡管大量的研究均證明了常量下AS 對人體是無害的,但AS 的安全性和有效性仍存在爭議。大量研究對AS 的代謝動力學進行研究以了解其吸收、分布、代謝和排泄的特點,為其體內代謝過程及安全性提供證據。
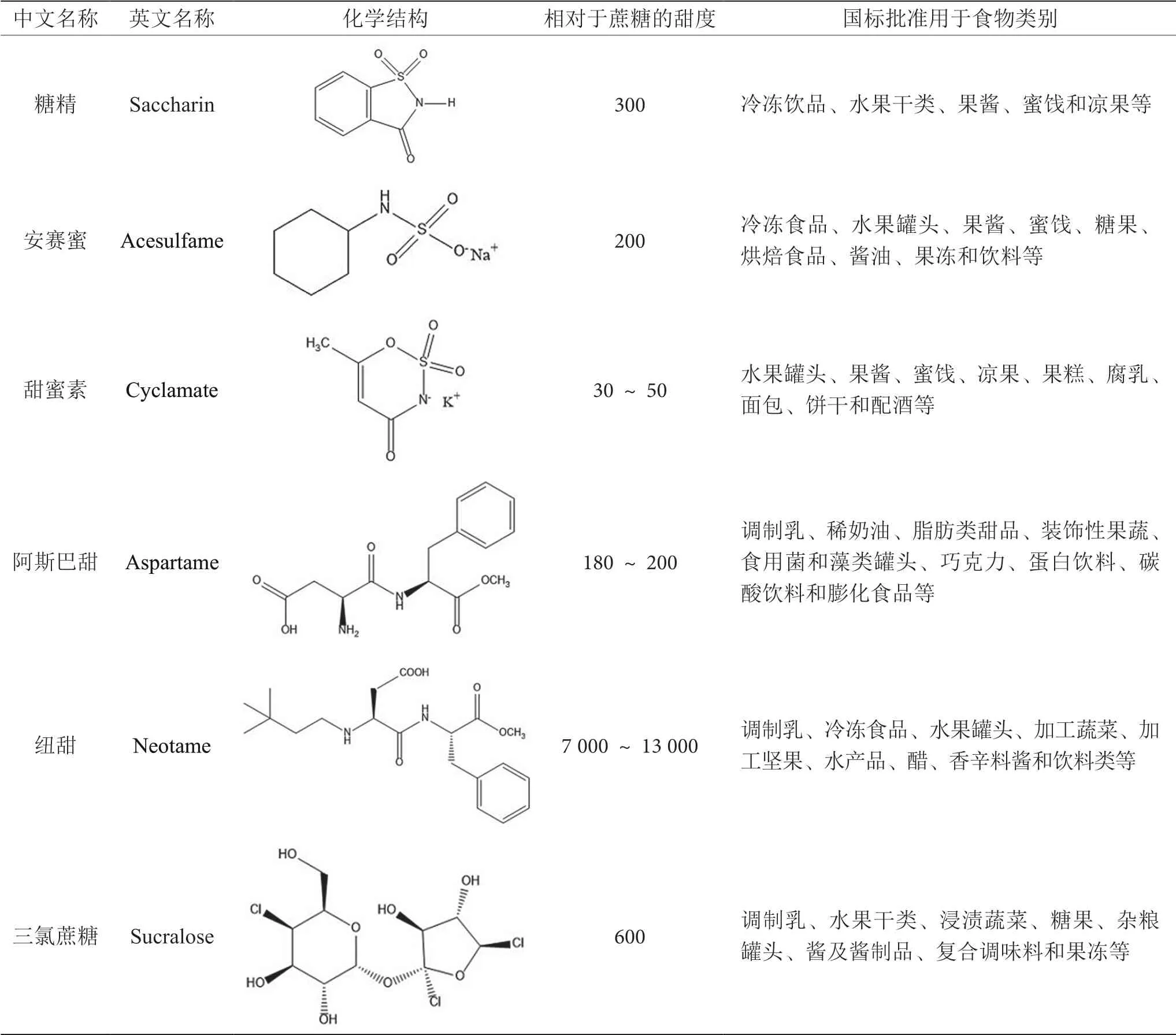
表1 常見人工甜味劑的基本信息表
1.1 糖精
糖精是一種水溶性酸,其酸度系數pKa 為1.8,在pH 值較低的環境中易被吸收。人體攝取的糖精在胃中被吸收,然后與血漿蛋白可逆地結合,通過血液循環至全身。腎臟中糖精的分布較高,其他組織均較低,且組織內糖精含量與血漿含量處于平衡狀態。糖精在動物和人類體內,均不被代謝,有85%~95%以原型從尿液排出,其余則隨糞便排出。其中腎小管運輸是其消除的主要機制,可被藥物丙磺舒所抑制,并存在飽和現象,高濃度攝入會導致糖精的過度積累。糖精能通過胎盤屏障,經母乳分泌,因此妊娠期和哺乳期婦女不推薦使用[3]。
1.2 甜蜜素
在不同種屬中甜蜜素的吸收和排泄方式有所不同,甜蜜素在家兔體內易于吸收,而在豚鼠、大鼠和人類體內不易吸收。口服甜蜜素用于豚鼠、大鼠和人類會在糞便中以原型排出,而家兔體內約90%的甜蜜素隨尿液排出。甜蜜素的主要代謝物是環己胺,也還會產生少量的環己醇、環己酮、跨環己烷-1,2-二醇、3-氨基環己醇和4-氨基環己醇等產物[4]。
1.3 安賽蜜
安賽蜜是一種親水性的有機酸衍生物,一旦攝入就會迅速且完全地吸收進入全身循環,并通過血液分布到全身各組織中,其中胃腸道、膀胱和腎臟等吸收、排泄器官濃度較高。安賽蜜可通過胎盤屏障,并在胎兒組織中可少量檢出。安賽蜜在人類和動物體內均不會被代謝,在血清、尿液、糞便及膽汁中均可檢測出其原型,在哺乳期動物中安賽蜜也可從乳汁中排出。安賽蜜在結構上是一種鉀鹽,但在其安全和毒理學研究中并未發現其能影響循環鉀水平或導致其他潛在不良反應,是中老年人、肥胖病人、糖尿病患者理想的甜味劑[5-6]。
1.4 阿斯巴甜
阿斯巴甜通過酯酶和肽酶分解為甲醇、天冬氨酸和苯丙氨酸,進入血液循環,并進一步被分解、吸收或排出體外。由于阿斯巴甜在胃腸道腔和小腸黏膜細胞中可被迅速分解,完整的阿斯巴甜分子在體內幾乎不存在,也不分泌于乳汁中。代謝產物甲醇進入門細胞循環,并被過氧化氫酶或乙醇脫氫酶迅速代謝為甲醛,隨后被甲醛脫氫酶氧化為甲酸,以尿液的形式從體內排出,或進一步代謝成二氧化碳,通過呼吸排出體外。另外兩種代謝產物均為氨基酸,在體內,天冬氨酸在進入門靜脈循環之前,通過轉氨作用在腸細胞中轉化為草酰乙酸,草酰乙酸和天冬氨酸在體內可相互轉化,參與尿素循環和糖異生。苯丙氨酸被胃腸道黏膜細胞吸收,進入肝臟的門脈循環,被苯丙氨酸水解酶部分轉化為酪氨酸,并最終轉化為兒茶酚胺類神經遞質,如多巴胺、去甲腎上腺素和腎上腺素。正常人群和其他敏感人群包括嬰兒和哺乳期婦女接受正常劑量的阿斯巴甜,均不產生顯著的積累現象,其苯丙氨酸和天冬氨酸濃度均保持在正常的范圍內。但對于苯丙酮尿癥患者,由于存在苯丙氨酸代謝缺陷,導致體內積累過多的苯丙氨酸,從而引起腦部損傷,因此苯丙酮尿癥患者不宜攝入阿斯巴甜[7]。
1.5 紐甜
作為阿斯巴甜的衍生物,紐甜的代謝跟阿斯巴甜類似。紐甜在體內主要代謝途徑是酯酶水解,生成脫酯化紐甜和極度少量甲醇,其代謝物在人體血液和血漿中的半衰期都很短,并隨排泄物排出體外,不會在人體內積蓄。盡管紐甜在結構上類似于阿斯巴甜,但由于它的分子中存在有3,3-二甲基丁基團,這個基團幾乎阻斷了破壞天門冬氨酸和苯丙氨酸之間肽鍵的肽酶的作用,從而減少了苯丙氨酸的形成,所以對苯丙酮尿患者是安全的[8]。
1.6 三氯蔗糖
口服三氯蔗糖在小鼠、大鼠、犬、兔和人體內的吸收、代謝、分布和排泄情況相似,約有90%的三氯蔗糖從糞便中排出,其余從尿液中排出,吸收率低,幾乎不被代謝。靜脈注射放射性三氯蔗糖,90%以上的三氯蔗糖以原型從尿液中排出。為評估三氯蔗糖在人體中的代謝,有研究人員采用薄層色譜、氣相色譜和質譜分析相結合的方法檢測并確定了尿液和糞便中放射性標記化合物的結構。糞便中放射性成分均為三氯蔗糖,尿液中發現的放射性成分主要為其原型,還檢測到兩種代謝物,約占總劑量的2%,為三氯蔗糖的共軛葡萄糖醛酸。由于吸收率低,結合體內對三氯蔗糖的清除作用,攝入常量的三氯蔗糖在體內聚積的可能性較低[9-10]。
2 檢測方法及其特點
有研究表明,甜味劑的超劑量超范圍使用會對人體健康產生影響,可能引起代謝紊亂、肥胖等疾病,因此甜味劑的使用需要嚴格依照食品標準。為了保證甜味劑的質量控制和安全評估,有必要開發可靠性高、靈敏度好、成本低及操作方便快捷的檢測方法。目前檢測甜味劑的方法包括光譜法、色譜法、色譜質譜聯用和電化學法等。
2.1 光譜法
光譜技術是對熱能、電能或光能產生的能量促使能級躍遷而產生的發射、吸收或散射輻射的波長和強度進行分析的方法。甜味劑中存在特殊官能團或者經過處理可產生強發色團,可在已知波長的電測輻射下被吸收,進而可被檢測。研究發現利用紫外照射三氯蔗糖后光解形成一種光活性化合物,形成發色團可用紫外分光光度法進行測定,其最大吸光度約在波長272 ~276 nm,測量前須校準紫外線通量的變化[11-12]。光譜法效率高、成本低、操作簡單,但由于食品分析中存在其他電磁輻射的吸收物質,受基質影響較大,在進行檢測之前需對樣品進行處理,以提高分析效率和選擇性。拉曼光譜是一種基于光散射的技術,由入射的單色輻射與樣品碰撞形成,適用于多種食品的檢測,樣品制備簡單,分析靈敏度較高。張愛榆等通過拉曼光譜建立了糖精鈉、安賽蜜和甜蜜素3 種人工甜味劑的快速檢測方法,該方法在一定濃度范圍內線性關系良好,操作簡單高效,3 種甜味劑的特征峰明顯,分別為704.68 cm-1、862.31 cm-1、796.88 cm-1[13]。
2.2 色譜法
色譜技術是利用不同物質在流動相和固定相中具有不同的分配系數,以流動相對固定相中的混合物進行洗脫,混合物中不同物質會以不同速度沿固定相移動,從而達到達到分離,主要用于物質的分離、鑒別和定量,在甜味劑的檢測中主要用到兩種色譜,氣相色譜和液相色譜。氣相色譜可分離和識別揮發性化合物,通常使用惰性氣體作為流動相,其檢測靈敏度高,人工甜味劑中甜蜜素常用氣相色譜法進行測定[14-15]。但多數人工甜味劑不揮發或者不穩定,不能用氣相色譜進行分離。液相色譜以液體作為流動相,可根據目標化合物的特性選擇適當的流動相,以提高分離效果。高效液相色譜法常用于糖精鈉、安賽蜜等多種甜味劑的同時測定[16-17],其效率高,固定相種類多,靈敏度高,分辨率好,但是其儀器成本較高,操作較專業,可能存在有機溶劑殘留的現象。毛細管電泳是一種多功能、高性能的分離方法,主要依賴于相關物質在電場作用下的電遷移而實現,常與高效液相色譜和質譜聯用,達到快速高效分離的效果。吳光倩等建立了毛細管電泳內標法分離測定飲料中甜菊糖、阿斯巴甜、糖精鈉含量的方法,發現在波長210 nm、分離電壓12.5 kV、pH=8.3、5 mmol·L-1Na2HPO4-5 mmol·L-1Na2B4O7緩沖溶液中,甜菊糖、阿斯巴甜、糖精鈉分離度較好,加標回收率為90%~105%[18]。
2.3 色譜質譜聯用法
色譜質譜聯用是近年來食品檢測中常用的分析手段,具有選擇性強、靈敏度高和抗基質干擾能力強等特點,也廣泛應用于人工甜味劑的檢測。王遠等建立了超高效液相色譜-串聯質譜測定葡萄干中安賽蜜、糖精鈉、甜蜜素、阿斯巴甜、阿力甜和紐甜等6 種人工甜味劑的方法,線性關系良好,相關系數均大于0.99,該方法靈敏度高,檢測時間短[19]。唐吉旺等建立了固相萃取-高效液相色譜-串聯質譜快速檢測食品中安賽蜜等9 種人工合成甜味劑的方法,該方法采用親水親脂平衡填料的固相萃取柱對樣品提取溶液進行凈化,結合高效液相色譜-串聯質譜技術及內標法進行測定,實現了準確、高效及高通量檢測復雜食品基質中多種人工合成甜味劑的目的[20]。
2.4 電化學法
電分析技術是通過電性能如電流、電位、電荷、電阻及電導等方式來識別目標物質,要求目標物質呈現電活性,其操作簡單、成本較低,樣品制備步驟少,在甜味劑的質量控制中普及度逐漸提高。Medeiros[21]等建立了一種簡單、高選擇性的電化學方法,在硼摻雜金剛石電極上同時測定食品中的阿斯巴甜和甜蜜素,硼摻雜金剛石電極能夠將存在于二元混合物中的阿斯巴甜和甜蜜素的氧化峰電位分離約400 mV,該方法已成功應用于多種食品中阿斯巴甜的測定,其結果與高效液相色譜法法在95%置信水平下的測定結果相似。
3 甜味劑的發展建議
限制糖類攝入量對食品企業、政府和消費者來說都是巨大的挑戰,但同時也充滿機遇。一方面,由于標準限制和安全考慮,必須研究和開發更有效、更安全的甜味劑,發揮更優的甜味作用;另一方面,減少糖的過度攝入,降低糖尿病、肥胖等有關的健康問題,可以減少政府的衛生支出。甜味劑的合理使用,食品安全的保障需從以下3 個方面著手。
3.1 食品企業方面
食品企業作為食品開發研究單位,要不斷尋找、研發甜度更高,生產成本更低,穩定性更高,且對健康無影響的甜味劑。應將目標集中于合成和天然的無熱量甜味劑上,可對已知化學成分的甜味劑的進行重排,尋找相似作用的同分異構體;也可從天然甜味劑提取發現甜味劑分子的新來源;還可對廣泛使用的甜味劑的生產工藝進行優化改善。
傳遞安全理念、開發可持續的生產模式也是食品企業要努力的方向,要更好地將甜味劑的發展與生態友好、和諧及安全可靠聯系起來。同時,要深入研究AS 對人體健康的影響,并進一步闡明其作用機制。現有的細胞系和動物實驗有助于篩選和鑒定AS 潛在的影響,但與人體研究的可能存在差異;且對于受體結合和信號轉導的生物學研究,特別是對甜味感知的影響、對調節外周代謝的影響、腸道微生物組以及相關的腸道功能的影響都需要進一步的研究。
檢驗機構要嚴格執行國家標準對各類甜味劑進行檢測,根據甜味劑理化性質及檢測機理選擇相應的分析檢測方法;并不斷研究開發更高效、更靈敏、更快捷、更可靠及成本更低的檢測技術,以提高對甜味劑的檢測水平,以滿足食品中甜味劑的檢測及安全控制需要。
3.2 食品監管部門方面
作為食品監管部門,一方面要建立科學、完善、統一、權威的食品監管機構體系,建立健全覆蓋全過程的食品監管方面的法律、法規體系與最嚴謹的技術標準體系,從制度方面保障我國的食品安全,為人們的飲食安全與生命健康保駕護航;另一方面要加強科學知識的普及,使消費者形成科學的消費觀。可以具體落實到以下幾個方面:①完善檢驗項目和檢驗標準。針對標準中存在檢驗范圍不夠全面、檢測項目不夠完善等問題,進行補充和完善,通過合理的規章制度規范甜味劑的使用,使整個食品市場有規可依。②加強監督管理,進一步理順監管體制,完善監管責任,將監管觸角觸及研發、生產、使用各環節。一方面,推進誠信體系建設明確生產經營者的主體責任,增強其自律意識,同時建立健全群眾監督舉報機制、監督舉報途徑,并設定相應的獎勵機制,以鼓勵知情者對違法使用食品添加劑、威脅食品安全的行為進行舉報。建立完善的信息共享機制,通過統一的信息平臺,匯集整合各類管理信息,實現資源共享,并發揮最大的社會效應,形成全民參與、社會共治的局面。另一方面,應加大非法使用食品添加劑行為的處罰力度,對違法使用食品添加劑行為采取重典治亂,加大對違法經營行為的懲處力度,提高企業的犯罪成本,加重處罰金額,并建立行政執法與刑事立案偵查工作的有機銜接,充分發揮法律的威懾作用,同時將違法犯罪行為與個人征信掛鉤,讓黑心企業家在這個誠信至上的社會中寸步難行。③加強相關知識的宣傳和普及。通過開展形式多樣的宣傳教育活動,積極開展食品安全法律法規以及食品安全標準和知識的宣傳工作,倡導健康的飲食方式,增強消費者對食品添加劑的認識及食品安全意識,提高消費者的自我保護能力。
3.3 消費者方面
作為消費者,要樹立正確意識,主動尋求可靠的信息,以便對食品做出明智的判斷。在這個互聯網+的時代,各種紛繁復雜的報道給尋找可靠、真實的信息帶來了困難,消費者可通過閱讀科學出版物的文章和研究來獲取相對正確的信息,通過正規渠道了解食品添加劑的相關知識。同時要加強自我保護意識,日常生活中在購買食品之前可查看食品的配料表,并嚴格控制長期攝入某種特定的食品添加劑,避免添加劑過度攝入對身體健康造成危害。
4 結語
食品添加劑的合理使用關系著人們的健康,甜味劑作為食品工業中重要的添加劑,其超劑量超范圍使用等安全隱患也成為人們關注的焦點。作為食品生產和消費大國,要開發安全、高效的人工甜味劑,并要加強甜味劑的監管力度,同時不斷研究開發更高效、更靈敏、更快捷、更可靠及成本更低的檢測技術,以提高對食品中甜味劑的監測水平,滿足檢測及安全控制需要,以保證食品安全,提高食品行業的規范性。

