精益A3管理模式在醫療欠費管理中的應用
□ 蔣婷婷 JIANG Ting-ting 吳曉艷 WU Xiao-yan 徐偉鋒 XU Wei-feng 劉志偉 LIU Zhi-wei 王軼寧 WANG Yi-ning 陳超 CHEN-chao 朱安然 ZHU An-ran
醫療欠費是指患者在醫院接受醫療服務未按時支付給醫院相應費用的一種經濟關系,包括賒賬享受醫療服務和出院后欠費呆賬。醫療欠費是醫院管理中的長期話題,隨著醫院醫療業務不斷增長,醫療欠費問題也越來越嚴重。患者欠費的增長,不利于醫院回籠資金,進而影響醫院發展。特別是新冠疫情爆發后,公立醫院經濟運營壓力巨大,據有關數據統計,三級綜合醫院2020年一季度收入基本是上年同期的55~60%之間,二級公立醫院及三級專科醫院的收入比例遠遠低于前者,醫院運營壓力的增加使其舉步維艱。
在此背景下,如何提質增效,加強運營管理,創造出更多的現金流,被許多的公立醫院提上議程,降低患者醫療欠費比例無疑與之契合。作為醫院老大難的管理問題,雖跟社會醫療保障體系、社會救助體系等有關系[1],但更重要還是在于醫院的管理。精益A3是用一張國際標準化的紙張,形成標準化的溝通方式,即把問題的源頭、分析、改進和執行計劃放在一張紙上表達出來,并及時更新和報告結果[2]。下面分享一下筆者所在某三級綜合醫院是如何利用精益A3工具降低患者醫療欠費比例,促進醫院提質增效的。
基礎資料
筆者所在醫院2017年度醫療欠費43.69萬元,占同期醫療收入比為0.24‰;2018年度醫療欠費289.31萬元,占同期醫療收入比為1.45‰;2019年度醫療欠費181.14萬元,占同期醫療收入比為0.83‰;總體上呈現增長趨勢。患者醫療欠費比例=某一時期患者醫療欠費凈增加值/同期醫療收入×100%。
2020年4月財務部牽頭聯合醫務部、護理部、信息中心、急診科等部門成立項目組,運用精益A3質量管理工具,對患者醫療欠費管理現狀進行深入分析。將項目范圍界定在醫院門急診及住院患者欠費,具體欠費數據從醫院財務用友NC系統導出。
過程分析
為落實公立醫院職責,體現以患者為中心,實施“分類管理、明確責任、合理控制、協同管理、降低損失”的管理原則。項目組將2017—2019年514.14萬元病人欠費按以下六大類進行分析,分別為:(1)綠色通道欠費:指患者符合醫院“綠色通道”規定進行救治所產生的欠費;(2)突發公共事件欠費:指患者因突發公共事件(如重大疫情、重大交通事故、食物中毒、地震、臺風、水災等)需救治產生的欠費;(3)政策性欠費:指醫院救治因符合國家相關政策規定的患者(如道路交通事故社會救助基金、“二癌”篩查)而產生的欠費;(4)科室管理不善欠費:指因科室管理不善,在費用控制、催交等方面存在缺陷而造成的欠費;(5)醫療糾紛欠費:指患者與醫院發生醫療糾紛,經相關管理部門確認的欠費;(6)其他欠費:除上述欠費分類外的其他欠費,如經濟困難欠費等。
分析發現突發公共事件欠費金額最大,為178.46萬元,其次為綠色通道、醫療糾紛,這三項合計占比81.54%。按具體科室來分析,病人欠費主要集中在燒傷科、醫務部(糾紛病人)、重癥醫學科、骨科、神經外科、康復科,這六個科室合計欠費434.17萬元,占比84.45%,其他科室金額相對較小。項目組還對標省內外標桿醫院在欠費管理方面的優秀管理經驗,反觀本院實際找差距。組織跨部門討論,借助魚骨圖等質量工具,從人、制度、流程等方面查找影響患者欠費的主要原因。
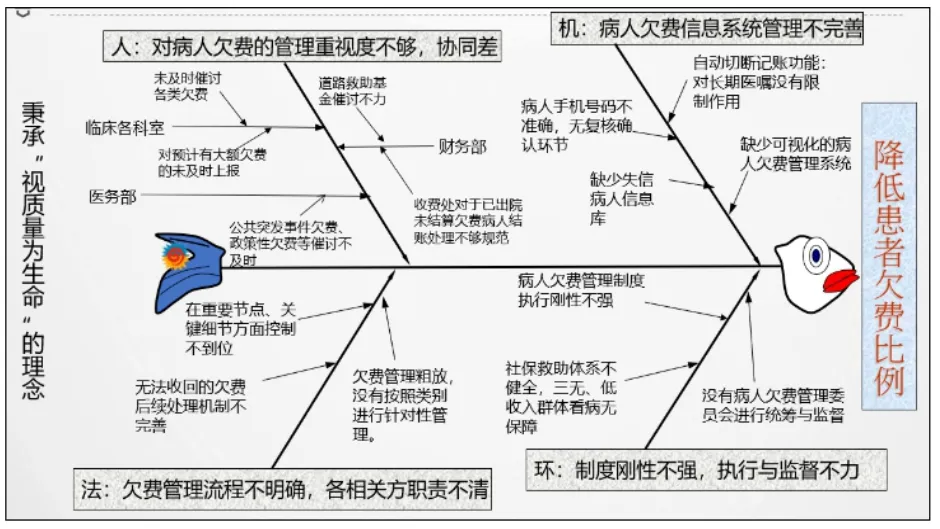
圖1 降低患者欠費比例的魚骨圖分析
1.人員方面的問題。財務部、醫務部等部門履職不到位,部門間協同有待提高;缺乏管理重視度,對欠費工作基本未作管理跟蹤。
2.制度方面的問題。原醫療欠費制度出臺年份早,部分條款與實際工作不符,流程催討等不夠完善,規定的獎罰機制及欠費分層管理等實際基本未執行。
3.流程方面的問題。欠費管理流程各環節預防及控制不到位,各類欠費管理操作流程不明確,各相關方職責不清。具體為:(1)前期預警系統有待完善。如欠費病人相關的基礎信息記錄不完整;欠費占比較大的突發公共事件欠費前期無專人負責催討。(2)欠費管理粗放,沒有按照類別進行針對性管理。(3)在重要節點、細節方面控制不到位。如:門急診診治時的收費環節、入院收費環節、住院過程中、出院環節上、出院后跟蹤環節。(4)無法收回的欠費后續處理機制不完善。如:追討力度不夠,沒有根據民政、財政、慈善機構等相關政策,多渠道解決病人欠費。
對策措施
針對以上問題,項目組從人員、制度、流程等方面進行針對性的改進。
1.加強組織管理,提高部門間協同管理能力。組建以分管院長為組長,財務部、醫保辦、醫務部、護理部、保衛科、辦公室和臨床醫技等部門人員組成的院級欠費處置小組,確保欠費管理有專門的組織部門,讓相關部門達成共識提高重視度,將欠費管理納入日常重要工作。每季度將病人欠費情況匯報院部,上下協同共同推進。明確不同欠費類別下各主要管理部門職責及時限要求,提高部門間協同管理能力。
2.根據“分類管理、合理控制、降低損失”等原則對制度進行修訂。(1)針對各類不同類型醫療欠費完成管理流程設計,見圖2、圖3,細化各部門如財務、醫務、臨床之間的處理程序,并借助HIS系統建立病人欠費可視化催討系統,確保制度有效落地;(2)明確分級催款原則,先責任科室、再院區欠費處置小組,并明確各自職責;(3)分類別結合目前績效方案完善獎懲機制和欠費后續處理。
3.重點在事先預防、事中控制和事后處置環節梳理流程、建立系統
3.1 做好重要節點控制,完善欠費預警機制。(1)在急診分診臺注明欠費類別,做好送治的單位或部門名稱、聯系人、聯系電話等關鍵信息錄入;(2)預計有大額欠費時要求臨床科室第一時間匯報醫務部及院部領導,突發公共事件欠費明確醫務部專人一個月內跟進;(3)除外傷等特殊病人外,通過HIS系統提醒科室在病人入院2日內刷病人醫保卡;(4)在病區護士站設置“欠費未結病人管理”專欄,在病人出院時在HIS系統記錄欠費原因等信息,見圖4;(5)收費處月末結賬前督促科室催討欠費。(6)根據金額大小分級設置“限制藥品醫囑開單”、“限制檢驗檢查開單”與“限制手術開單”等功能,如確需開通的,需醫務部審批同意。(7)住院期間欠費實行釘釘欠費分層審批制度。5000元以下的醫院授權科室管理,超過5000元的醫院HIS記賬功能予以凍結,如需要解凍,按分層級予以審批后解凍。欠費額5萬元以下的醫務部審批,5萬元-20萬元的分管院長審批,20萬元以上的院長審批。(8)對已達到出院標準但還欠費的患者,需與患者簽訂書面的交款計劃協議書,由科室交醫務部備案。患者擅自出院的,科室應在2個工作日內報告醫務部、保衛科,同時應在3天內完成非現場(如電話)催討,并做好催討記錄。對于非現場催討3次以上無效的,患者居住地在市域內的且欠費金額超過5000元的,科室應協同保衛科,在30天內完成上門催討。(9)建立失信庫,欠費病人下次來院住院時相關部門看到欠費提醒,見圖5。
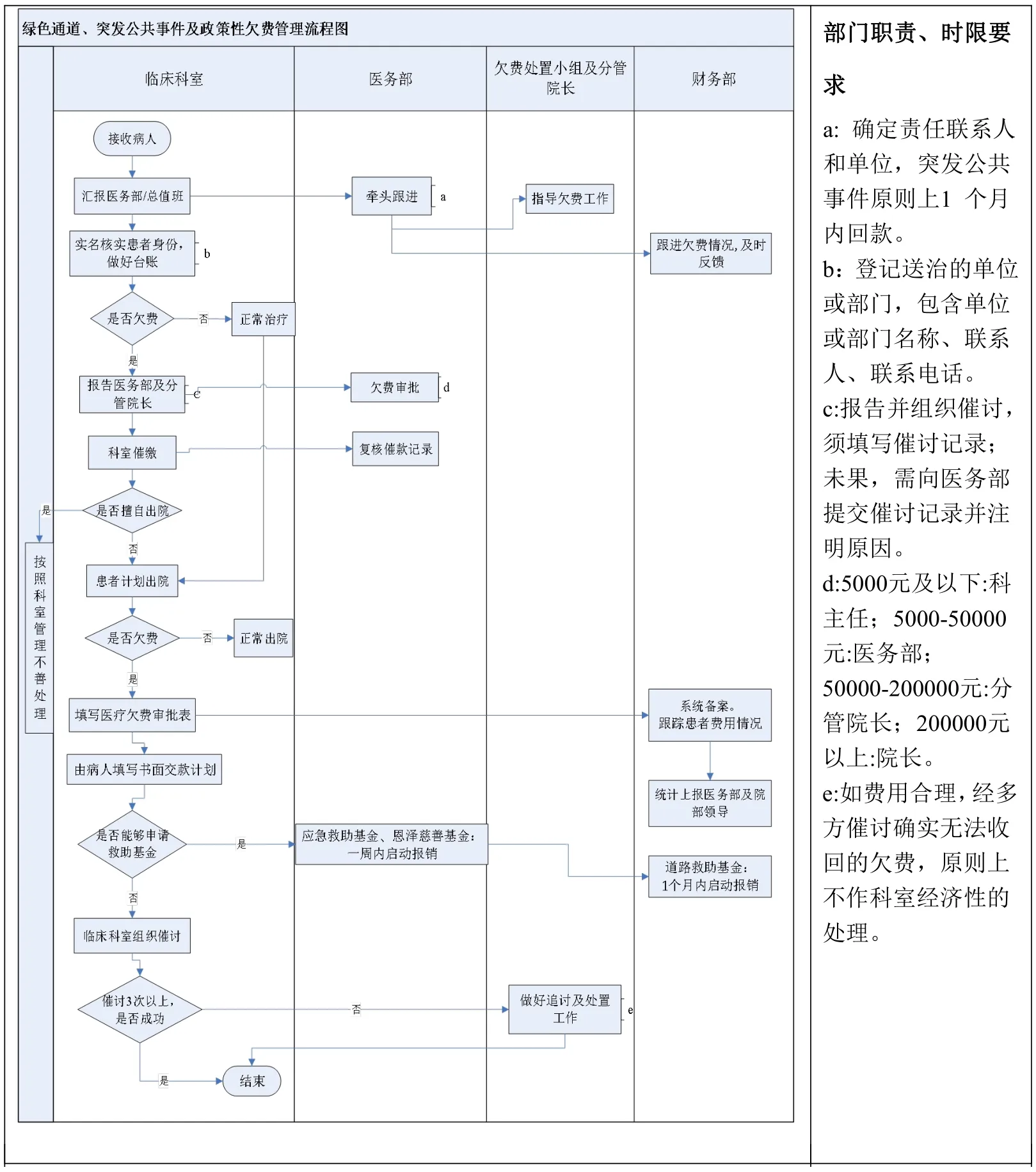
圖2 綠色通道、突發公共事件及政策性欠費管理流程圖
3.2 完善欠費后續處理機制。每季度至少一次對本病區未回款欠費進行催討,并通過HIS系統記錄催討結果。若3次以上催討仍無法追回的,轉至欠費處置小組,并匯報分管院長。對無法收回的欠費根據不同情況進行處置,如明確各類救助基金的啟動流程與責任人,簡化院內申報流程;明確壞賬核銷處理機制、分級審批。
3.3 建立公示制度。每月10日前在院內網對上月已出院未結算病人進行公示。
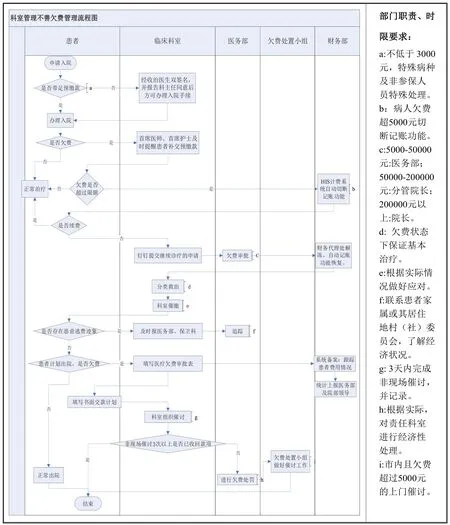
圖3 科室管理不善欠費管理流程圖
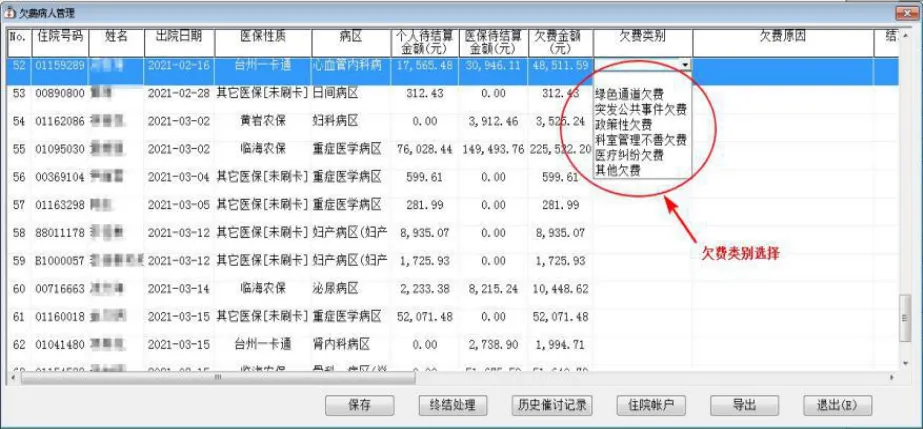
圖4 病人欠費類別及原因錄入界面
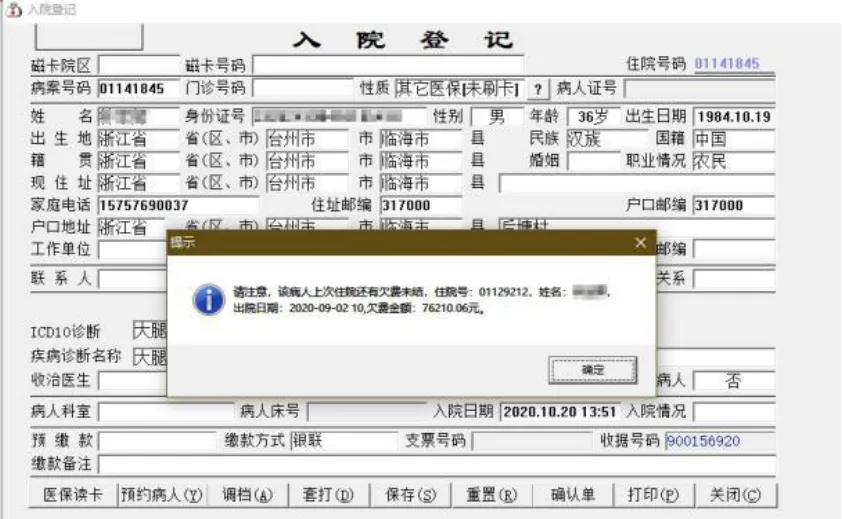
圖5 辦理入院手續時觸發欠費提醒
總結
經過探索實踐,一方面針對不同類型醫療欠費完成管理流程設計,細化各部門如財務、醫務、臨床之間的處理程序,并借助HIS系統建立病人欠費可視化催討系統,確保制度有效落地;另一方面加大欠費組織管理,將制度和操作規范植入醫院各相關環節,形成完整的人機閉合管理鏈條,構建了完善的欠費管理體系,收到了良好效果[3]。2020年1—9月患者醫療欠費比例下降到0.39‰,欠費數額大幅下降,極大地提高了管理效率。

