老年膽囊結石并膽總管結石病人經內鏡下逆行胰膽管造影術后序貫腹腔鏡膽囊切除術治療手術時機的研究
王磊 劉康偉 段玉靈 彭慈軍
膽囊結石并膽總管結石發病率不斷上升,且隨年齡的增長而升高。隨著內鏡與腹腔鏡技術的發展,經內鏡下逆行胰膽管造影術(endoscopic retrograde cholangio-pancreatography,ERCP)術后行腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)是治療膽囊結石并膽總管結石的有效方法[1],但ERCP術后何時行LC才能最大程度受益于病人,一直存在著爭議,尤其是60歲以上的老齡病人,其體質差、病情發展迅速,且合并多種基礎疾病,常導致膽道疾病的復雜化、嚴重化[2-3]。我們對年齡≥60歲老年膽囊結石并膽總管結石病人ERCP術后行LC的病例進行分析,探討ERCP術后何時行LC才是最安全且有效的。
對象與方法
一、對象
我院肝膽胰外科2015年1月~2020年6月ERCP后行LC的膽囊結合并膽總管結石老年病人99例,其中男性39例,女性60例,年齡60~86歲,平均年齡(68.8±5.6)歲。所有病人均有上腹部疼痛,其中黃疸60例,發熱77例,合并糖尿病30例、高血壓39例、心腦血管疾病40例。術前檢查均完善,手術操作成功,僅1例LC中轉開腹。依照ERCP術后不同時間點行LC,將病例分為試驗組(ERCP術后1天內,48例)和對照組(ERCP術后2~7天內,51例)。納入標準:(1)術前均完善相關檢查(CT/MRCP/B超),均確診為膽囊結石并膽總管結石;(2)無ERCP及LC的禁忌證;(3)年齡≥60歲。排除標準:因插管困難不易行ERCP;既往有多次腹部手術史;合并多種基礎疾病不易麻醉。術前均已簽署手術同意書。
二、方法
兩組病人入院后均積極完善相關檢查及檢驗,并且術前常規對癥補液等支持治療,待排除手術禁忌癥后,先施行ERCP取石術,試驗組在ERCP術后1天內行LC,對照組在ERCP術后2~7天內行LC。具體手術方法如下:術前口服鹽酸達克羅寧膠祛泡劑,用TJF-260V電子十二指腸鏡插至十二指腸降段,再用0.035Fr斑馬導絲引導下用三腔切開刀插入十二指腸乳頭,注入30%碘海醇約20 ml,用X線顯示出膽總管的位置及直徑大小,以弓狀切開刀切開十二指腸乳頭括約肌,用柱狀氣囊擴張膽總管下端,用取石網籃套住結石并取出,再采用取石球囊清理膽道,然后通過造影判斷充盈缺損影是否消失,最后沿導絲置入鼻膽管引流并固定。術后常規補液等治療,待病人情況穩定并排除并發癥后擇期行LC,多采用三孔法,所有病人均成功實施,僅1例中轉開腹。
記錄術前一般資料(年齡、性別、白細胞、總膽紅素、白蛋白、血紅蛋白、ALT、ALP)、LC中轉開腹率、LC術后總并發癥、LC術后住院時間、LC術中出血量、LC手術時間、總住院費用及總住院時間。
三、統計學處理
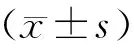
結果
1.兩組病人術前一般資料比較:兩組年齡、性別、術前ALT、ALP、血清白蛋白、血紅蛋白水平、白細胞數、總膽紅素比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組術前一般資料比較
2.兩組病人手術相關指標比較:兩組病人LC術后總并發癥發生率、LC術中出血量、LC中轉開腹率、LC手術時間比較,差異無統計學意義(P>0.05)。試驗組的總住院費用及總住院時間分別為(38172.5±12448.9)元及(13.0±4.6)天,對照組分別為(42535.4±8814.6)元及(15.1±4.4)天,試驗組的總住院費用及總住院時間均少于對照組,兩組比較差異有統計學意義(P<0.05)。見表2。

表2 兩組病人術中及術后相關指標比較
討論
目前,ERCP術后聯合LC是治療膽囊結石并膽總管結石較為可靠的方式,ERCP能準確了解膽管的走行以及膽管自身的病變、膽管中結石的大小及數量,同時還能準確判斷出膽總管的位置,防止ERCP術后行LC治療對膽總管造成不必要的損傷,如ERCP未成功,后續LC治療的同時還能繼續行取石治療,充分體現了微創的理念[4]。60歲以上老年人基礎疾病較多,手術耐受能力相對較差,自身膽道結構復雜且易發生膽道感染[5]。ERCP術后何時行LC才是最佳時機,目前國內外有學者研究認為,ERCP術后應立即行LC治療[6-7],因時間過長會導致膽囊結石掉入膽總管引起梗阻,造成病人再次行ERCP,增加病人住院時間,同時也造成不必要的住院費用。但考慮到ERCP術后胰液及膽汁會導致胰腺炎的可能性,如果此時盡快行LC治療會加重病人的應激反應,增加了手術難度,同時可能造成術后并發癥的發生。
本研究結果表明,試驗組和對照組LC術中出血量、LC手術時間、LC術后總并發癥、LC中轉開腹率比較,差異均無統計學意義。本究表結果表明,ERCP術后1天內行LC的老年病人并沒有受到胰液及膽汁的影響造成胰腺炎,且ERCP術后沒有造成膽囊與周圍組織的粘連,與2~7天內行LC的老年病人具有相同的優劣勢,提示兩組病人在術中安全性幾乎相同,且術后并發癥發生率均較低。對照組中1例行中轉開腹,分析表明,隨著慢性膽囊炎行LC手術時間的延長,病人炎癥加重,膽囊黏膜層水腫加重,其質地變脆,容易導致壞疽,周圍組織粘連緊密,難以清晰解剖膽囊結構,這與以往的研究有所差異[8-9]。主要原因可能是兩組均為體質差、基礎疾病較多的老年病人,術中及ERCP術后其手術的耐受性降低,同時,不同研究的手術醫生經驗有所差異,故ERCP術后2~7天內行LC并沒有增加手術難度及LC術后并發癥。本研究中,試驗組在總住院時間及總住院費用方面的比較均低于對照組,經研究發現,ERCP術后2~7天內行LC的老年病人更多是由于其合并的糖尿病、心腦血管等基礎疾病嚴重化,從而造成LC的手術等待時間較長,其次,是由于ERCP術后等待LC期間,造成膽囊結石掉入膽總管引起相應的膽總管梗阻,從而造成再次ERCP術,增加了總住院時間及總住院費用,這與以往的研究基本一致[10]。本研究中對照組為慢性膽囊炎或慢性膽囊炎急性發作病人,考慮到可能存在急性發作時的保守治療費用,故住院費用及住院時間均高于試驗組。相反,1天內行LC減少了病人的住院時間及住院費用,主要是由于在一些三級綜合醫院沒有雜交手術室或出于病人自身情況不穩定等原因,不能在1天內同時行ERCP及LC治療,病人需ERCP術后等待情況穩定或擇期再入院行LC治療,增加了病人的住院時間及住院費用。梁和業等[11]的研究認為,ERCP術后即時行LC治療是安全、經濟、有效,在保證手術安全可靠的情況下,也實現了病人利益的最大化。
本研究發現,試驗組病人ERCP術后1天內行LC并沒有增加手術難度及一系列的術后并發癥,但減少了住院時間及住院費用。

