氨基末端B型腦鈉肽前體和降鈣素原對急性心肌梗死患者預后評估的應用價值
徐飛, 江亞, 梁建軍
(西安交通大學附屬三二〇一醫院急診科,陜西 漢中 723000)
急性心肌梗死是臨床常見的心血管系統疾病,具有發病急驟,進展迅速,致死、致殘率高的特點,嚴重威脅患者生命安全[1]。早期診斷和治療能夠在急性心肌梗死發病初期得到有效控制,改善患者預后,促進病情轉歸。臨床多采用冠狀動脈造影診斷和判斷預后,然而部分地區醫療條件有限以及患者自身情況限制,無法在發病初期接受冠脈造影檢查[2]。氨基末端B型腦鈉肽前體(N-terminal B-type brain natriuretic peptide precursor, NT-proBNP)和降鈣素原(procalcitonin, PCT)作為急性心肌梗死心肌損傷標志物逐漸受到人們的關注[3]。NT-proBNP是血漿腦鈉肽前體裂解的無活性產物,在血液中具有濃度高、半衰期長、體外穩定性高的特點,且不易受機體狀態干擾影響,有利于臨床檢測[4]。PCT是由甲狀腺C細胞產生的一種無激素活性的糖蛋白,體內穩定性好,與炎癥反應綜合征的病情發展密切相關,而急性心肌梗死患者多伴有全身性炎癥反應[5]。本研究針對影響急性心肌梗死患者預后的相關因素進行回顧性分析,探討NT-proBNP和PCT聯合檢測對急性心肌梗死患者預后評估的價值。
1 資料與方法
1.1 臨床資料
回顧性選取2018年5月~2020年5月本院收治的260例急性心肌梗死患者,其中男138例,女122例,平均(58.96±7.33)歲;納入同期來院體檢的248例健康者作為對照,其中男131例,女117例,年齡(59.14±7.36)歲。納入標準:年齡22~76歲。均符合急性心肌梗死診斷標準:① 缺血性胸痛臨床病史,② 心電圖動態演變,③ 心肌壞死的血清心肌標記物濃度動態改變,符合任意2條即可[6];資料完整。排除標準:① 惡性腫瘤患者;② 嚴重肝腎功能障礙患者;③ 急慢性感染性疾病患者;④ 免疫性和血液性系統疾病患者。
1.2 方法
對所有研究對象空腹采血3 mL(急性心肌梗死患者于入院第2 天清晨,健康對照于體檢當天),采用醫用離心機(美國貝克曼公司)3 500 r/min離心15 min分離血清,ELISA法測定血清NT-proBNP水平,電化學發光法測定血清PCT水平,試劑盒均購自上海廣銳生物科技有限公司。隨訪1個月,統計急性心肌梗死患者生存情況及可能影響其死亡的因素,比較生存與死亡患者的性別、年齡、吸煙史、酗酒史、并發癥、心梗類型、Killip心功能分級、發病至就診時間、手術治療、藥物治療、血清NT-proBNP和PCT水平。
采用受試者工作特征(ROC)曲線分析NT-proBNP和PCT對急性心肌梗死患者預后的評估價值,其中曲線下面積(AUC)越大表示預測急性心肌梗死患者死亡的準確性越高。
1.3 統計學分析
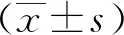
2 結果
2.1 兩組血清NT-proBNP和PCT水平比較
急性心肌梗死患者血清NT-proBNP和PCT水平均高于健康對照,差異均有統計學意義(P<0.01),見表1。

表1 兩組血清NT-proBNP和PCT水平
2.2 急性心肌梗死生存與死亡患者血清NT-proBNP和PCT水平比較
隨訪1個月,急性心肌梗死患者共有24例死亡,死亡率為9.23%,死亡患者血清NT-proBNP、PCT水平均高于生存患者,差異有統計學意義(P<0.01),見表2。

表2 急性心肌梗死生存與死亡患者血清NT-proBNP和PCT水平
2.3 急性心肌梗死生存與死亡患者臨床特征構成比及可能導致死亡的因素分析
統計分析顯示,急性心肌梗死死亡組性別、吸煙史、酗酒史、并發癥、心梗類型、發病至就診時間、手術治療、藥物治療構成比與生存組比較,差異均無統計學意義(P均>0.05);年齡、Killip心功能分級構成比比較,差異有統計學意義(P<0.05),見表3;Logistic多因素分析顯示年齡>60歲、Killip心功能Ⅲ~Ⅳ級、血清NT-proBNP和PCT水平均是影響急性心肌梗死患者死亡的獨立危險因素,見表4。

表3 急性心肌梗死生存與死亡患者臨床特征構成比

表4 Logistic多因素分析
2.4 血清NT-proBNP和PCT水平預測急性心肌梗死患者死亡的價值分析
ROC曲線分析顯示,血清NT-proBNP和PCT水平的最佳截斷點分別為228.95 ng/L和1.12 ng/mL,靈敏度分別為83.33%和79.17%,特異度分別為76.69%和84.32%,二者聯合的靈敏度、特異度、AUC分別為79.17%,99.58%和0.861,且特異度和AUC均最高,見表5和圖1。

表5 血清NT-proBNP和PCT水平預測急性心肌梗死患者死亡的價值分析

圖1 血清NT-proBNP和PCT水平預測急性心肌梗死患者死亡的ROC曲線
3 討論
急性心肌梗死是由于心肌持續性缺氧或冠狀動脈急性堵塞導致部分心肌損傷、壞死,可并發休克、心律失常或心力衰竭等癥狀,預后較差[7]。早期診斷并采取針對性治療措施,可以控制病情發展,有效縮小梗死面積,降低預后風險。研究發現[8],通過檢測心肌損傷標志物水平變化可以了解心肌狀態,對臨床預測具有指導作用。
本研究中,急性心肌梗死患者血清NT-proBNP和PCT水平均高于健康對照,且急性心肌梗死死亡組血清NT-proBNP和PCT水平均高于生存組。血清NT-proBNP由心室肌細胞產生,急性心肌梗死患者心臟收縮功能受損,心臟負荷增加或心室壓力均可導致NT-proBNP釋放增加,在短時間內達到較高水平[9]。動脈粥樣硬化是急性心肌梗死的病理基礎,患者機體存在微炎癥反應,血清PCT能夠反應感染和炎癥程度[10]。本研究結果顯示,年齡>60歲、Killip心功能Ⅲ~Ⅳ級、血清NT-proBNP和PCT水平均是影響急性心肌梗死患者死亡的獨立危險因素。由于老年患者機體免疫細胞和免疫活性因子的活性和數量降低,心功能衰退,死亡風險較大;Killip心功能Ⅲ~Ⅳ級患者重度心力衰竭、易出現心源性休克,病死率極高;血清NT-proBNP分泌增加與缺血損傷以及局部室壁牽張力增加有關,而心肌梗死后左心室進行性擴大[11];董芳等[12]研究發現,血清PCT水平與心力衰竭以及并發炎癥反應等嚴重程度有關。因此,臨床檢測血清NT-proBNP和PCT水平對于評估急性心肌梗死患者病情變化具有指導作用。
本研究結果顯示,血清NT-proBNP和PCT水平預測急性心肌梗死患者死亡的最佳截斷點分別為228.95 ng/L和1.12 ng/mL,二者聯合檢測能夠在發病早期做出快速準確判斷,及時控制病情發展,改善預后。