三間隙引流術和傳統切開掛線術在治療肛周膿腫中的運用價值研究
趙 鵬
東營機廠社區衛生服務中心醫療科,山東 東營 257000
肛周膿腫是常見肛腸外科疾病,發病率較高,且疼痛激烈,起病急,好發于20-40歲男性。目前針對肛周膿腫主張手術治療,且以往主要采用切開掛線、切開引流等術式,然而相關臨床實踐研究指出[1],上述術式存在內口定位不準確或術中引流不暢等問題,極易造成肛瘺形成與術后肛門功能缺損,并發癥發生率較高。TCC是符合肛周膿腫病理生理的改良術式,能夠盡可能的保護肛門功能與形態,減少術后并發癥,提高患者生活質量。本文就TCC和傳統切開掛線術運用在肛周膿腫治療中的價值進行了如下分析。
1 資料與方法
1.1一般資料 分組依據為隨機數字表法,將2019年4月—2020年7月我院接診的72例肛周膿腫患者分為對照組(納入36例)、研究組(納入36例)。對照組:男女分別為26例/10例,年齡22-43歲,平均年齡(33.6±5.7)歲,膿腫分類:盆骨直腸間隙膿腫13例、肛管后間隙膿腫8例、括約肌間膿腫15例;研究組:男女分別為24例/12例,年齡21-44歲,平均年齡(34.5±4.3)歲,膿腫分類:盆骨直腸間隙膿腫12例、肛管后間隙膿腫10例、括約肌間膿腫14例。研究活動的納入標準:①符合手術治療指征;②均了解研究內容、簽署知情同意書。排除標準:①既往肛腸手術史者;②哺乳、妊娠女性者;③克羅恩病者;④依從性較差者;⑤結直腸腫瘤者。組間一般資料(膿腫分類、年齡等)無差異,P>0.05,可對照研究。
1.2方法 對照組(行傳統切開掛線術):行骶管麻醉,取截石位,于膿腫明顯波動處行手術切口,充分排膿,用食指對膿腔間隙進行鈍性分離,之后用生理鹽水及2%過氧化氫溶液沖洗膿腔;對切口進行修剪,使之呈現梭形,自切口插入球頭軟探針,仔細探查,且應針指結合,確定內口;注射美蘭長效止痛劑,術畢。
研究組(行TCC):行蛛網膜下腔麻醉,取側臥位,探查膿腫位置與解剖關系,呈放射狀切開肛周膿腫皮膚明顯波動處,充分引流,分離括約肌間膿腔間隔,膿腔壁予以切除,適當擴大切口;針對合并感染者,對感染區痔核予以結扎,修補創緣,進行止血操作,留置排氣管,加壓包扎,術畢。
1.3觀察指標 (1)創面愈合時間、住院時間:統計且記錄;(2)術后并發癥:包括肛瘺形成、肛門畸形或缺損、創面感染[2];(3)肛門功能評分:以肛門失禁Wexner評分系統予以評估,其中20分表示完全失禁,0分表示正常;(4)疼痛程度:以數字疼痛強度量表(NRS)予以評估,其中10分表示劇痛,0分表示無痛。

2 結 果
2.1分析創面愈合時間、住院時間、術后并發癥 研究組創面愈合時間、住院時間均少于對照組,P<0.05;組間術后并發癥發生率無明顯差異,P>0.05(數據詳述于表1)。

表1 創面愈合時間、住院時間、術后并發癥對比
2.2分析肛門功能評分、疼痛程度 研究組術后1d、1周的Wexner評分、NRS評分均低于對照組,P<0.05(數據詳述于表2)。
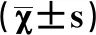
表2 肛門功能評分、疼痛程度對比
3 討 論
肛周膿腫主要由肛腺感染所致,多數肛周膿腫與肛腺化膿、感染密切相關,少數也可繼發于炎性病變、創傷與藥物注射。由于肛腺開口在肛隱窩,若是發生感染,可使腸腔污染物進入肛隱窩,通過肛腺管,蔓延至肛腺,最終引起肛腺炎。對于肛周膿腫而言,治療關鍵在于徹底引流、控制感染、妥當處理內口[3],以便減輕肛門括約肌損傷,減少術后并發癥。
本次研究表明,TCC比傳統切開掛線術更適宜于治療肛周膿腫,主要表現在研究組創面愈合時間、住院時間均少于對照組,Wexner評分、NRS評分均低于對照組,P<0.05;組間術后并發癥發生率無明顯差異,P>0.05。TCC是在肛周膿腫病理生理機制上的一種改良術式,可切開膿腫、外括約肌以外間隙、括約肌肌間間隙后充分引流,便于徹底清除潛在感染[4],加之術中不會切斷括約肌,所以能夠減輕疼痛,盡可能的保護肛門功能與形態,縮短術后康復時間,減少并發癥。
綜上所述,由于TCC對于治療肛周膿腫兼具并發癥少、住院時間短、創面愈合快、術后疼痛感輕、能夠盡快恢復肛門功能等優勢,值得臨床推廣。

