宮腔鏡電切術治療子宮內膜息肉療效分析:一項隨機對照實驗
袁亞玲
內蒙古自治區阿拉善盟阿左旗蒙中醫院婦產科,內蒙古 阿拉善 750300
子宮內膜息肉(Endometrial polyps EPs)為宮腔異物,能通過阻礙胚胎種植導致不孕,且有惡變風險[1],手術移除息肉組織是臨床針對EPs的基本處理原則。目前,宮腔鏡技術手段的成熟為EPs診斷及治療提供了金標準,對于息肉尤其是合并不孕患者,應及早在宮腔鏡輔助下手術積極處理。目前宮腔鏡直視條件下電切除術及摘除術是子宮內膜息肉治療的主要方法,然而上述不同手術方式治療效果仍有爭論。本文將設計隨機對照試驗,旨在明確宮腔鏡直視下電切術、摘除術二者在子宮內膜息肉不孕療效上的差異性,以期為臨床尋找合理手術方案提供可借鑒的依據,具體報道如下:
1 對象與方法
1.1研究對象 將我院近年收治的86例子宮內膜息肉患者納入研究,所有患者均為正常育齡期女性,平均年齡為(30.5±2.6)歲。納入標準:①合并不孕,均經病理檢查確診并符合宮腔鏡手術指征;②術前各項檢查資料完整,能配合隨訪;③術前3個月無激素類藥物應用史;④丈夫精液分析正常且EPs是唯一能解釋不孕的因素。排除標準:子宮肌瘤、子宮內膜癌、宮腔粘連、子宮畸形造成不孕者。經醫院倫理委員會批準,全部知情同意簽署同意書。
1.2方法
1.2.1治療方法 以上入選對象全部于月經干凈后3~7d進行宮腔鏡手術治療,根據宮腔鏡手術方式不同分為兩組,每組43例。實驗組給予宮腔鏡下電切術治療,對照組行宮腔鏡直視下摘除術治療,兩組在人口學資料、體重指數、不孕年限、臨床癥狀和體征等方面比較具有均衡性(P>0.05)。術時采用全身麻醉,取膀胱截石位,常規消毒外陰、陰道及宮頸,鋪巾,放置窺器,宮頸鉗鉗夾前唇,宮頸暴露后擴展頸管,以0.9%氯化鈉溶液膨宮,妥善置入宮腔鏡,探查確定息肉根蒂位置、大小和數量。宮腔鏡下電切除術組使用環形電極電切息肉基底部,電切功率70~80W,電凝功率50W,適當切除息肉組織旁子宮內膜,確認殘留物切凈。宮腔鏡直視下摘除術組以微型剪刀自息肉蒂部剪除息肉,電極電凝息肉基底,宮腔鏡下確認摘除干凈。以上兩種手術方式切除息肉后均行全面診刮,送病理檢查。術后均輔以孕激素藥物治療(炔諾酮30~40mg,3次/d,22d/月,連用3個月)。
1.2.2療效評定 兩組手術用時、術中出血量、住院天數及術后并發癥等手術指標,所有患者均術后隨訪12個月,觀察手術前后經量,并對臨床妊娠率、EPs復發率及陰道不規則出血復發情況做出評價。術后并發癥考察指標為:類人流反應綜合征、低鈉血癥、水中毒、感染、腹痛、大出血、頸管損傷、子宮穿孔、宮腔粘連等[2]。

2 結 果
2.1手術指標情況見表1。
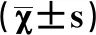
表1 兩組手術時間、術中出血量及住院時間比較
2.2手術前后月經改善情況見表2。

表2 兩組患者治療前后月經改善情況
2.3EPs復發率、陰道不規則出血復發率及臨床妊娠率比較見表3。

表3 兩組EPs復發率、臨床妊娠率及性生活滿意度調查結果(n%)
3 討 論
子宮內膜息肉(EPs)是婦科常見疾病,發病具有隱蔽性特征,目前發病機制并不十分清楚,多數學者認為,子宮內膜息肉的發生可能與高雌激素(E)暴露、內分泌紊亂、感染及慢性炎癥狀態有關,是子宮內膜在上述環境刺激下,基底層局限性增生形成息肉向宮腔內突出而導致[3、4、5]。EPs對生育期婦女生殖健康影響極大,是導致女性不孕的主要原因,對于證實為子宮內膜息肉合并不孕癥者,一旦發現,選擇有效方法徹底治療,對于生育力的改善、避免不良妊娠結局至關重要。EPs傳統的手術方法為鉗夾術、刮宮術,但這兩個手術存在盲目性,且對患者的創傷較大,不利于恢復。宮腔鏡作為應用日益成熟的微創技術,在子宮內膜息肉診斷及治療中得到了廣泛推廣。臨床研究證實,宮腔鏡具有宮腔“直視性”[6],用于手術治療時,有助于病灶準確定位,可避免反復操作對子宮內膜造成的組織損傷,彌補了傳統刮宮手術的盲目性,患者耐受度良好[7、8]。然而截止目前,宮腔鏡介導下電切除術或摘除術對子宮內膜息肉不孕治療效果及妊娠結局的影響并未完全得到統一。
本研究發現,實驗組及對照組手術均可一次性成功,相關手術風險很低,兩組住院時間差別不大(P>0.05),但平均手術時間及術中出血量比較,實驗組較對照組降低明顯(均P<0.05),推測原因可能與實驗組術中的電極凝固效率更佳,止血起效較迅速有關;而對照組的摘除操作與電凝不同步,在操作中存在時間差,進而可引起手術時間差及出血量的增加。兩組患者隨訪時間均超過1年,術后隨時間延長,兩組患者月經量均呈下降趨勢,月經異常情況均改善良好,且術后1個月和3個月時月經量的組間差異無統計學意義(P>0.05);體現出兩種術式均能夠有效清除子宮內膜息肉,在改善患者癥狀方面療效近似。然而,兩組EPs復發率、陰道不規則出血復發率及臨床妊娠率比較,實驗組較對照組更有優勢,差異具有統計學意義(均P<0.05)。以上結果提示,電切術治療的臨床效果更加顯著。這主要是基于電切除術環形電極的電切割切除深度可至子宮淺肌層2~2.5mm處,能夠更加完整切除息肉及周圍增殖內膜,防止其再生[9],術后恢復也更好,有效減少復發的同時對卵巢功能的干擾和影響也較小;而摘除術對基底部及周圍內膜的處理并不徹底,深層切除內膜息肉的效果不及電切治療。相比摘除術,電切術無疑在從“根本”上徹底治療子宮內膜息肉方面更具有優勢。
綜上所述,宮腔鏡電切術治療子宮內膜息肉,具有較持久的治療效果,其療效優于宮腔鏡直視下摘除術,可作為子宮內膜息肉首選的治療方式,值得臨床予以推薦。因研究時間及樣本量的限制,本研究缺乏對術后圍生期異常情況更全面的比較,對不同術式下更廣泛的生殖預后評估仍有待進一步研究。

