高危型人乳頭瘤病毒作為初篩農村婦女宮頸癌篩查情況分析
王佳陪 陳龍 郜曉瑩 張萍
【關鍵詞】子宮頸癌篩查;人乳頭瘤病毒;農村婦女;銀川
宮頸病變是我國持續存在的公共衛生問題,根據我國近年癌癥統計數據,宮頸癌發病率位于女性生殖系統之首,持續的高危型人乳頭瘤病毒感染是宮頸癌發生發展最主要的影響因素。高危型人乳頭瘤病毒(High-riskHumanPapillomavirus,HR-HPV)檢測因為是宮頸病變的病因學檢測,且不受主觀因素影響,越來越多地應用于宮頸病變篩查,并認為其可能是作為初始篩查的最佳手段【1】。宮頸細胞學的不足可以通過高危型HPV((HR-HPV)檢測來做出必要的補充,臨床上有多項研究實驗結果表明。采用高危型HPV分型檢測、細胞學檢查聯合陰道鏡下活檢,宮頸癌前病變的篩查效率大大提高。
1資料與方法
1.1研究對象2020年對銀川地區(包括三區:興慶區、金鳳區、西夏區;兩縣:永寧、靈武)31-65歲農村婦女進行宮頸癌篩查。參與篩查人群需符合以下條件:非月經期;檢查前3天不得進行陰道放藥或沖洗;采樣前24小時不得同房或坐浴。
失訪率:
1.2研究方法
1.2.1組織實施和質量控制由銀川市衛健委制定統一的篩查方案、技術服務規范、質量控制方案等,HR-HPV標本取材、實驗室檢測、細胞學制片、陰道鏡檢查及取材均經過統一培訓并由定點衛生服務站醫師操作,正式操作前召開“宮頸癌篩查動員大會”做好前期宣教工作。銀川市婦幼保健院病理科負責樣本的HR-HPV檢測、宮頸薄層液基細胞學檢測(TCT)及陰道鏡活組織病理學檢測相關技術及結果判讀,細胞學判讀醫師均參加由中國優生科學協會陰道鏡和宮頸病理學分會(CSCCP)和國家衛計委病理質控評價中心(PQCC)舉辦的全國宮頸細胞學規范化系統學習班培訓并通過考核獲得合格證書。組織學診斷報告由至少2位年資不同的病理診斷醫師進行復核后發出。
1.2.2HR-HPV分型檢測:所有參與篩查的婦女樣本檢測均選用上海宏石醫療科技有限公司SLAN-96S全自動醫用PCR分析系統,應用高危型人乳頭瘤病毒核酸檢測試劑盒進行熒光PCR法檢測HPV16,18分型及其他12種高危型(包括31,33,35,39,45,51,52,56,58,59,66,68)不進行分型檢測。
1.2.3宮頸薄層液基細胞學檢測:對于HR-HPV分型檢測結果為其他12種高危型HPV分型陽性者進行宮頸薄層液基細胞學檢測(樣本采用HR-HPV檢測后剩余樣本)。診斷標準采用TBS系統分級判讀,結果包括未見上皮內病變及惡性細胞、不明確意義非典型鱗狀上皮細胞、低度鱗狀上皮內病變、非典型鱗狀上皮細胞-不除外上皮內高度病變、高度鱗狀上皮內病變、鱗狀細胞癌。
1.2.4陰道鏡及活組織病理檢查:對于HR-HPV分型檢測結果為16,18型陽性者及液基細胞學檢測為Ascus、LSIL、HSIL或鱗狀細胞癌的患者進行陰道鏡下取活組織病理學檢查。診斷結果包括:粘膜組織慢性炎,低級別鱗狀上皮內病變(LSIL/HPV 感染或CIN1)、高級別鱗狀上皮內病變(HSIL/CIN2 或3)及鱗狀細胞癌。
1.3統計學方法采用Excel建立數據庫,通過SPSS21.0統計軟件進行分析。計數資料采用(%)表示,進行χ2檢驗,計量資料采用(χ±s)表示,進行t檢驗,P<0.05為差異具有統計學意義。
2結果
2.1HR-HPV篩查結果HR-HPV陽性檢出率為12.68%,其中,HPV16/18檢出率2.35%,其他12種高危型檢出率10.84%。
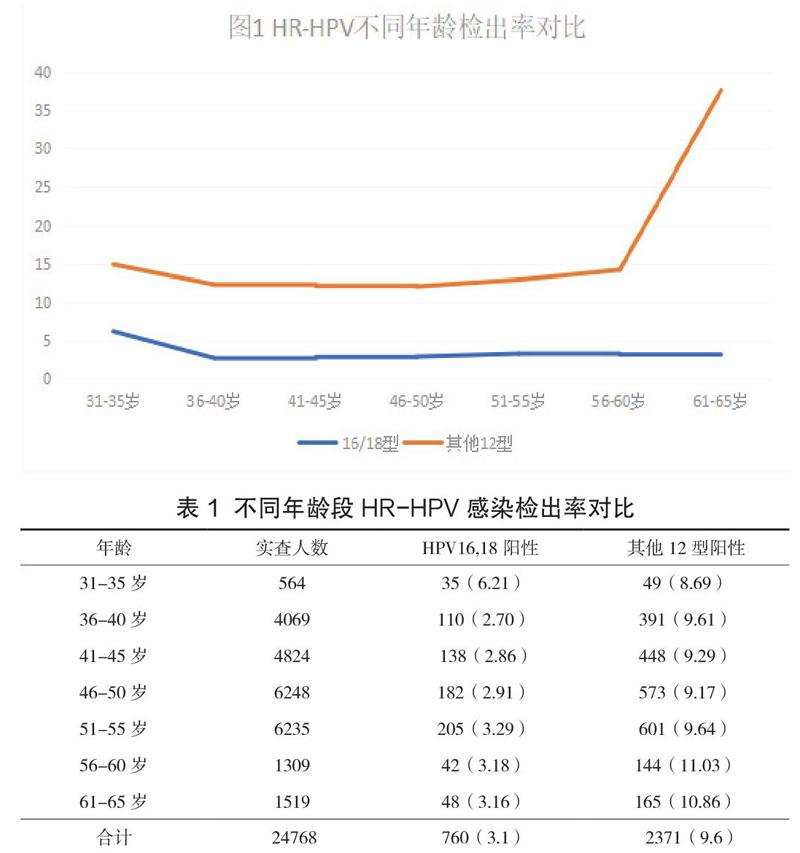
2.2對比不同年齡段HR-HPV感染檢出率,35-56歲趨于平穩,60-65歲出現小高峰(圖1,表1)。HPV16陽性年齡平均值為49歲,18陽性年齡平均值為50歲,其他12陽性年齡平均值為49歲。
2.3液基細胞學和組織病理學結果參加細胞學檢查2438人,細胞學異常檢測率29.7%,組織學高級別鱗狀上皮內病變檢出率17.7%,檢出宮頸鱗狀細胞癌2例。
2.4不同型別HPV感染患者,其組織學之間存在統計學差異。HPV16/18感染組 ,組織學診斷≥ CIN2的檢出率明顯高于HPV其他12型感染組,見表2。
3 討論
在美國,宮頸癌篩查的廣泛應用已使宮頸癌的致死率明顯下降,現宮頸癌僅為引起女性死亡的惡性腫瘤的第14位【2】。在美國,約有一半的宮頸癌發生于從未進行過宮頸癌篩查的女性,另有10% 發生于過去五年未曾進行過相關宮頸癌篩查的女性【3】。2014年,WHO提出將HPV檢測作為子宮頸癌篩查的初篩手段【4】。
本研究對參加宮頸癌篩查的農村婦女為研究對象,采用HR-HPV分型檢測作為初篩,16/18陽性者直接進行陰道鏡檢查取活組織病理檢查,其他12高危型陽性者行液基細胞學檢查,診斷高于Ascus者進行陰道鏡取活組織病理檢查,對宮頸癌的診治可做到早發現、早診斷、早治療。
年齡是HR-HPV感染的影響因素之一,本研究發現56-60歲篩查的農村婦女其他12型HPV感染出現感染小高峰,考慮與此年齡段婦女機體清除病毒能力下降有關。銀川地區HR-HPV感染檢出率為12.68%,雖未達到全國其他省市較高的篩查檢出率-16.3%【5-6】,但高于北京農村婦女HPV陽性檢出率【7】,高級別鱗狀上皮內病變檢出率為17.7%,高于2009-2013年全國農村婦女宮頸癌篩查中癌前病變的平均檢出率0.05%【8】。
本次篩查分析中存在其他12型HPV感染,且細胞學為Ascus診斷的部分患者,尚未進行陰道鏡檢查,Ascus為一個對于細胞形態的不確定診斷,可重復性差,因此是一個不可靠的細胞學診斷類別,允許這部分患者在12個月后重復細胞學及HR-HPV分型共同檢測。
本研究尚存在不足。尚未覆蓋30歲以下性活躍群體,且不能對其他12高危型HPV具體分型進行檢測,因此尚不能明確銀川地區農村婦女其他的HR-HPV感染情況。也有研究表明,HPV病毒在<30歲的婦女中流行率很高,此年齡段的婦女機體清除能力較強,多數為一過性感染,因此,針對此年齡段的HR-HPV檢測無論是單獨使用還是與細胞學聯合應用,篩查指南都不建議使用,對此年齡段只推薦每3年進行一次細胞學檢測即可【9】。
此外,HPV16/18型感染是導致宮頸癌發生發展的一個重要的影響因素,且一經感染不易經機體自動清除,最終導致宮頸癌的發生。本次研究顯示HPV16/18型感染患者中高級別鱗狀上皮內病變的檢出率為15%。但是,研究發現有一部分HPV16/18型感染患者經醫生反復勸說目前仍未進行陰道鏡下取活組織檢查,因此,加強全社會人群,尤其是經濟相對落后的農村婦女對于宮頸癌預防治療及相關知識的普及、培訓和傳播就顯得尤為重要,這是一個社會現象,應引起全社會,尤其是醫務工作者及相關基層單位的高度重視。目前,國內的宮頸癌篩查在預防宮頸癌的發生發面已經取得了顯著的成效,但是由于國內經濟發展與技術水平的不均衡,如何縮小地區差別,借鑒、學習國外宮頸癌篩查指南的同時,如何在國內進一步優化宮頸癌篩查方案,使其適合中國國情并能在欠發達地區實施從而提高篩查率仍需繼續探討和研究【9】。

