中心靜脈導管胸腔閉式引流術治療結核性胸膜炎的臨床效果觀察
梁婕,孫瑞琳,王燕
(廣東省第二人民醫院 呼吸與危重癥醫學科,廣東 廣州 510317)
胸膜炎是指細菌或病毒感染對胸膜造成刺激后誘發的一種胸膜炎癥,而結核性胸膜炎則是因結核桿菌及其代謝產物刺激胸膜腔引起的胸膜特異性炎性反應[1]。結核性胸膜炎一般發生在病毒感染的后期,若不及時治療,則會壓迫胸腔,增加積液量,使患者病情進一步加重,誘發胸膜增厚、包裹、粘連,甚至引起肺功能障礙、呼吸困難等癥狀,危害極大[2]。目前,臨床上對結核性胸膜炎的治療一般是在抗結核治療基礎上對胸腔積液進行引流排出。基于此,本研究探討中心靜脈導管胸腔閉式引流術治療結核性胸膜炎患者的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料選取2018年1月至2020年12月我院收治的94例結核性胸膜炎患者作為研究對象。納入標準:符合結核性胸膜炎的臨床診斷標準[3];有發熱畏寒、咳嗽咳痰、乏力等結核中毒的典型臨床癥狀;涂片檢查結果顯示分支桿菌;肺部X線攝片可見明顯結核灶;有抗結核藥使用史。排除標準:合并消化系統疾病或內分泌疾病;合并免疫功能障礙、凝血功能障礙;腫瘤或嚴重臟器功能不全;有其他感染性疾病。按照治療方式不同將其分為兩組各47例。對照組男25例,女22例;年齡20~76歲,平均年齡(35.26±10.81)歲。觀察組男26例,女21例;年齡21~76歲,平均年齡(35.68±10.25)歲。兩組的一般資料比較無統計學差異(P>0.05),具有可比性。
1.2 方法所有患者均給予常規抗結核治療。采用HRZE治療方案,其中H(異煙肼)、R(利福平)、E(乙胺丁醇)口服,1次/d,一次給藥量分別為0.3 g、0.45 g、0.5 g;Z(吡嗪酰胺)口服,3次/d,每次0.75 g。同時,對照組實施胸腔穿刺抽液治療:在B超輔助下做好定位后對患者胸腔實施穿刺,并將橡膠管留置在胸腔內,便于后續抽液;患者每周抽液2~3次,每次低于1 000 m L,每次抽液結束后向胸腔內注射10萬單位尿激酶(以30 m L生理鹽水溶解);至胸腔積液完全抽出,經B超復查確認后拔除橡膠管。觀察組實施中心靜脈導管胸腔閉式引流術治療:結合患者胸部叩診及B超探查結果,對于常規胸腔積液患者,經局部皮膚消毒、麻醉后,在其叩診實音最明顯處穿刺;對于胸腔積液較多的患者,可選擇肩胛線或腋后線第7~8肋間作為穿刺點;對于超聲顯示存在包裹性胸腔積液的患者,可選擇液性暗區中心處作為穿刺點。中心靜脈導管穿刺針刺入胸腔并抽到積液后,按照導入導絲、拔出穿刺針、沿導絲送入中心靜脈導管、抽出導絲的步驟依次進行操作,做好注射器的連接并確認引流通暢的情況下,將引流管固定在胸壁上。在此期間,可結合患者胸腔內積液引流狀態對置管深度進行適當調整,一般在12 cm左右。患者的初次引流量應不超過1 000 m L,且在引流管開放時要合理控制其引流速度、引流量,密切監測患者引流過程中的臨床反應、生命體征,最大程度降低氣胸、復張性肺水腫等不良反應發生率。每次抽液結束后,向患者胸腔內注射10萬單位尿激酶(以30 m L生理鹽水溶解)。每周治療結束均實施B超復查,至胸腔積液完全抽出。
1.3 觀察指標①比較兩組患者的臨床指標,包括胸腔積液排出量、胸腔積液消失時間、胸悶消失時間、退熱時間、胸膜厚度。②比較兩組患者的臨床治療效果,評價標準如下:顯效:患者臨床癥狀消失,且胸部X線攝片見肋膈角銳利;有效:患者臨床癥狀明顯改善,但超聲見胸腔內仍有少量積液,胸部X線攝片見肋膈角鈍化;無效:患者臨床癥狀未見改善,胸部X線攝片見胸膜粘連、包裹現象。總有效率=(顯效例數+有效例數)/總例數×100%。③統計兩組患者的并發癥(胸膜反應、皮下氣腫、氣胸、出血等)發生情況。
1.4 統計學方法采用SPSS 21.0統計軟件處理數據。計量資料行t檢驗,計數資料行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 臨床指標與對照組比較,觀察組胸腔積液排出量明顯較高,胸腔積液消失時間、退熱時間、胸悶消失時間明顯較短,胸膜厚度明顯較低(P<0.05)。見表1。
表1 兩組患者的臨床指標比較(±s)
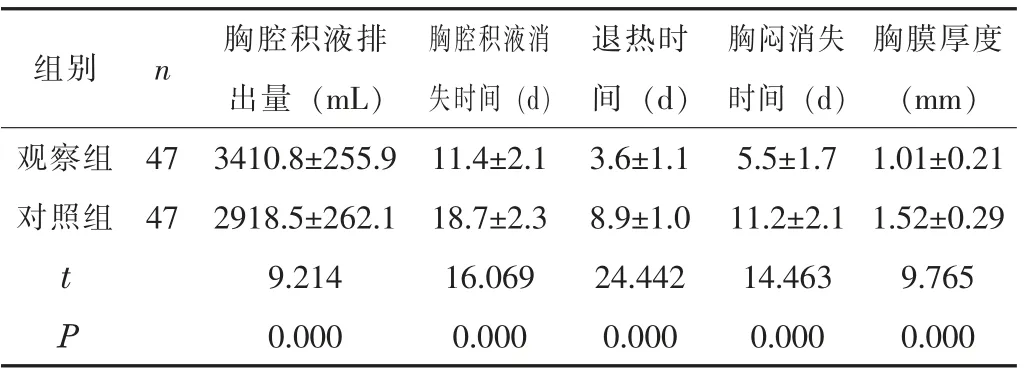
表1 兩組患者的臨床指標比較(±s)
胸膜厚度(mm)觀察組 47 3410.8±255.9 11.4±2.1 3.6±1.1 5.5±1.7 1.01±0.21對照組 47 2918.5±262.1 18.7±2.3 8.9±1.0 11.2±2.1 1.52±0.29 t 9.214 16.069 24.442 14.463 9.765 P 0.000 0.000 0.000 0.000 0.000組別 n 胸腔積液排出量(mL)胸腔積液消失時間 (d)退熱時間 (d)胸悶消失時間(d)
2.2 臨床治療效果觀察組的治療總有效率為93.62%,明顯高于對照組的74.47%(P<0.05)。見表2。
2.3 并發癥觀察組中出現1例胸膜反應,1例氣胸,并發癥發生率為4.26%(2/47);對照組中出現5例胸膜反應,2例皮下氣腫,2例氣胸,1例出血,并發癥發生率為21.28%(10/47),組間比較差異有統計學意義(χ2=6.114,P=0.013)。
3 討論
結核性胸膜炎是一種臨床上十分常見的感染性胸膜疾病,大部分患者在患病早期可通過抗結核治療有效改善臨床癥狀,但也有部分患者接受常規治療后仍無法有效控制病情,出現遷延難愈、反復感染的情況,且易并發包裹性積液等[4]。患者胸腔內積液長時間滯留會使胸膜滲出蛋白纖維素增加,誘發胸膜粘連增厚壓迫肺臟血管,影響呼吸及循環功能,因而短時間快速排空胸腔積液成為治療結核性胸膜炎的關鍵。
與傳統胸腔穿刺抽液相比,采用中心靜脈導管胸腔閉式引流術對患者的胸腔積液實施引流,僅需一次胸穿,可有效避免多次穿刺對患者造成的痛苦[5]。中心靜脈導管胸腔閉式引流采用管腔較細的聚氨酯引流管,創傷小,與機體組織有更好的相容性,患者耐受性高,即使長時間留管也不會對其造成嚴重刺激[6]。另外,中心靜脈導管胸腔閉式引流術在引流時能夠通過調節引流速度,保持胸腔內壓力相對穩定,避免短時間內壓力改變引起的胸腔刺激和不良反應(如復張性肺水腫等),而持續引流則能保證合理控制引流量,引流更為徹底[7]。本研究結果顯示,與對照組比較,觀察組胸腔積液排出量明顯較高,胸腔積液消失時間、退熱時間、胸悶消失時間明顯較短,胸膜厚度明顯較低(P<0.05);觀察組治療總有效率高于對照組,并發癥發生率低于對照組(P<0.05),表明中心靜脈導管胸腔閉式引流術療效優于傳統胸腔穿刺抽液,且安全性較高。
綜上所述,采用中心靜脈導管胸腔閉式引流術治療結核性胸膜炎臨床效果顯著,且安全性較高,值得臨床推廣應用。

