基于ERAS理念的圍術期護理干預在腦積水患兒行腹腔鏡輔助腦室腹腔分流術中的應用
牟榕輝,王智超,李興霞
(山東大學齊魯醫院 山東濟南250012)
加速康復外科(Enhanced Recovery After Surgery,ERAS)是丹麥學者Kehlet H于1997年首次提出,指在多學科合作基礎上,采取一系列基于循證醫學的圍術期措施,以減少患者手術創傷和應激,實現術后快速康復[1]。腦積水是小兒神經外科常見的顱腦疾病,產傷、腦出血、顱內感染及腫瘤等因素均可引起腦脊液分泌與重吸收平衡障礙,使顱內壓增高、腦室系統及蛛網膜下腔擴張。腦室腹腔分流術是治療腦積水的首選治療方案。近年來,我院將腹腔鏡應用于小兒腦積水腦室腹腔分流術中,取得了滿意的手術效果。腦積水患兒的生理、心理及生長發育特點與成人存在差異,其護理方式與成人也存在不同之處。本研究對腹腔鏡輔助下腦室腹腔分流術治療的腦積水患兒實施基于ERAS理念的圍術期護理,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年1月1日~2021年3月31日因腦積水于我院行腹腔鏡輔助下腦室腹腔分流術的40例患兒作為研究對象。納入標準:①年齡<16歲;②影像學及臨床表現確診為腦積水;③行腹腔鏡輔助下腦室腹腔分流術;④取得患兒父母或監護人知情同意。排除標準:①患兒家長焦慮,無法有效溝通者;②因其他病因停止治療或死亡者。將2019年1月1日~2020年1月31日收治的20例患兒作為對照組,其中男14例、女6例,年齡0.17~12.00(3.4±1.71)歲;致病原因:先天性12例,出血性4例,腫瘤性3例,感染性1例;臨床表現:頭痛嘔吐19例,頭圍增大4例,雙眼落日征1例,智力障礙4例,走路不穩9例;Vassilouthis分級:輕度4例,中度10例,重度6例。將2020年2月1日~2021年3月31日收治的20例患兒作為實驗組,其中男12例、女8例,年齡0.08~15.00(3.76±2.12)歲;致病原因:先天性11例,出血性3例,腫瘤性5例,感染性1例;臨床表現:頭痛嘔吐18例,頭圍增大5例,雙眼落日征2例,智力障礙4例,走路不穩11例;Vassilouthis分級:輕度3例,中度13例,重度4例。兩組患兒性別、年齡、致病原因、臨床表現等一般資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會批準,所有患兒父母或監護人均簽署知情同意書。
1.2 方法 手術由同一組神經外科醫生、麻醉醫生完成,術后護理由小兒內科及新生兒科監護室完成。
1.2.1 對照組 實施常規護理干預。主要內容包括:①入院健康教育。對患兒及家屬進行腦室腹腔分流術的圍術期健康教育。②圍術期常規護理。包括基礎護理、術前準備、術后排氣后進飲食、病情觀察和用藥護理等。③出院指導。對患兒出院后的病情觀察及護理要點進行指導。
1.2.2 實驗組 在對照組基礎上實施基于ERAS理念的圍術期護理干預。①心理疏導:術前對患兒及家長進行心理疏導。患兒可從術前準備,如理發備皮、抗生素皮試等操作和家長反應中覺察到即將進行的手術,由于緊張害怕等負性情緒影響,可能會加重其頭痛、惡心、嘔吐等癥狀,要求家屬對患兒進行安撫和關愛,淡化手術帶來的心理影響,使其放松心情,穩定情緒。手術醫生向家長介紹手術風險、并發癥等情況后,家長會有不同程度的焦慮、緊張。責任護士通過對其進行術前、術后護理注意事項和可能出現的并發癥及處理方法的耐心講解,一定程度上緩解其過度緊張情緒。②環境舒適護理:為患兒營造安靜、舒適和潔凈的病房環境,使患兒術前術后不會因環境的變化而產生焦慮或抵觸情緒。監測病房的溫度與濕度,室溫維持在20~24 ℃,濕度55%~65%,除常規消毒外,每日對病房進行紫外線消毒。盡量將年齡相近的患兒安排在同一房間,在房間內粘貼卡通圖片,以減少患兒對陌生環境的恐懼。③術前個性化禁飲食:患兒術前6 h禁飲食,術前4 h禁母乳喂養,術前2 h禁飲水。為每位患兒制訂飲食飲水卡,術前1 d由手術醫生、麻醉醫生和主管護士進行溝通,確定手術臺次,預測上臺手術時間和手術銜接時間,推算術前麻醉開始時間并記錄在卡片上。主管護士計算術前禁飲食時間,記錄在卡片上。夜班時再次溝通,確認明日手術無變化后,按卡片時間執行。④術中護理:患兒進入手術室后,將室溫調整至26~28 ℃,手術床保溫毯調整至37 ℃并覆蓋棉被,以防患兒術中體溫過低。麻醉前,由于無家長陪護,患兒多會緊張或恐懼,需要對其進行耐心解釋和安撫,避免其因哭鬧影響開通靜脈通道和麻醉前準備。患兒全麻后取仰臥位,墊肩歪頭,頸部充分展開,使耳后、頸部及劍突下3點盡量保持同一水平,并用束身帶固定。術中記錄液體量及吸引器引流量,計算失血量并與手術醫生、麻醉醫生及時溝通,盡量做到液體出入量平衡。⑤術后飲食及胃腸道護理:患兒麻醉清醒后觀察并記錄排氣時間,記于飲食飲水卡上。即使術后6 h未排氣,也開始喂溫開水。每2 h喂水1次,每次20~50 ml,2次后若無惡心嘔吐,可喂奶或進食流質飲食。由于腦脊液引流入腹腔,部分患兒可能出現腹脹、腹痛等不適感,應認真觀察并記錄,積極對癥處理。⑥術后切口護理:患兒頭部有2處切口,腹部有3處切口。術后護理時應觀察切口敷料是否松動脫落、是否干燥、有無滲血滲液。如敷料脫落或滲濕應通知醫生及時更換,換藥時觀察切口愈合程度,采用紫外燈照射促進愈合。觀察分流管經過的皮膚有無紅腫或破潰,若出現紅腫或破潰,及時通知醫生處理。⑦分流閥及分流管護理:患兒所用腦室腹腔分流管皆為抗虹吸可調壓分流管,術前根據腰穿測壓設置初始壓力值。既往分流管植入后,為防止堵管,護理時常按壓分流閥球囊,主動使腦脊液向腹腔內引流。本組患兒術后護理均未按壓球囊,術后頭部盡量偏向健側或平躺,避免頭部分流閥處頭皮受壓,防止頭皮缺血壞死。⑧個體化出院指導:因患兒性別、年齡、病因和臨床表現各不相同,每位患兒圍術期出現的情況及后續治療護理措施也各不相同。根據ERAS理念,所有治療和護理的目的都是為了讓患兒早日康復,因此,護理人員應與主管醫生、患兒家長共同制定患兒出院后的觀察要點、護理措施及隨訪復診計劃,確保患兒出院后順利康復。
1.3 觀察指標 ①比較兩組手術相關指標:包括手術時間、術后排氣時間、拆線時間、住院時間。②比較兩組術前、術后Karnofsky(KPS)評分。③比較兩組術后并發癥發生情況。④比較兩組患兒家長護理滿意度情況:采用護理服務質量評價量表[2]進行評價,包括病區管理、服務態度、護士工作能力和健康教育。
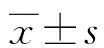
2 結果
2.1 兩組手術相關指標比較 見表1。

表1 兩組手術相關指標比較
2.2 兩組術前、術后KPS評分比較 見表2。
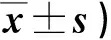
表2 兩組術前、術后KPS評分比較(分,
2.3 兩組術后并發癥發生情況比較 見表3。

表3 兩組術后并發癥發生情況比較(例)
2.4 兩組護理滿意度情況比較 見表4。
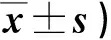
表4 兩組護理滿意度情況比較(分,
3 討論
腦積水是小兒神經外科較常見疾病,腦室腹腔分流術是治療小兒腦積水的有效手術方式[3-4]。術前實施ERAS護理,對患兒及家屬進行人文關懷和心理疏導,營造安靜舒適的環境,為手術和術后護理奠定了基礎。相較于傳統護理,ERAS護理更注重人文關懷和心理疏導。術前與患兒耐心交流,觀察其反應或傾聽其訴求,可增加患兒的信任感,提高患兒后續治療的配合度和依從性。在治療效果相同的情況下,ERAS護理能加速患兒術后康復,減少并發癥的發生。兩組患兒術后KPS評分均高于術前(P<0.01),反映了腹腔鏡輔助下腦室腹腔分流術治療小兒腦積水的效果好,與之前研究結果相符[5]。在手術效果確定的情況下,實驗組住院天數和手術時間均短于對照組(P<0.05);排氣時間及拆線時間比較差異無統計學意義(P>0.05)。手術時間的縮短能減少麻醉時間,促進患兒術后康復。與ERAS護理在其他兒童疾病圍術期護理中取得的效果相符[6]。有研究顯示,腦室腹腔分流術后護理中,需按壓分流閥球囊,以促進腦脊液向腹腔端引流并沖洗引流管,避免堵管[7]。但按壓分流閥,可能會引起分流閥皮下移位、分流閥與分流管連接端斷裂、皮下積液、刀口感染等并發癥。本研究中兩組患兒應用的分流管均為可調壓抗虹吸分流管,術前根據腰穿測壓結果,設置分流管壓力。實驗組術后均未按壓分流閥,對照組均按壓分流閥,術后實驗組未發生引流管梗阻和感染,對照組發生1例引流管梗阻和1例感染,兩組比較差異無統計學意義(P=0.235)。雖然需要更多的樣本量和更長的隨訪時間來進一步研究,但本組研究表明未按壓分流閥,并不會增加分流管梗阻的可能,提示在腦室腹腔分流術后,按壓分流閥可能為非必須護理措施。結果顯示,實驗組護理滿意度高于對照組(P<0.05)。
綜上所述,腹腔鏡輔助下腦室腹腔分流術是治療小兒腦積水的有效方式,ERAS護理能夠縮短患兒手術時間和住院時間,促進術后恢復,減少并發癥的發生,提高護理服務質量。在臨床工作中,應繼續探索和優化ERAS護理方式,制定腦積水患兒的標準化護理流程,達到快速康復的目的。

