急性肺血栓栓塞癥危險度分層的相關因素分析
吳 敏, 梁文啟, 江 磊, 劉月娥, 王美堂
海軍軍醫大學長海醫院急診科,上海 200433
急性肺血栓栓塞癥(acute pulmonary thromboembolism,APTE)是因栓子脫落堵塞肺血管導致一系列呼吸循環功能障礙的病理生理表現,情況嚴重時可危及生命[1]。歐洲心臟病學會制定的2014年版《急性肺栓塞診斷與管理指南》[2]提出應對APTE死亡風險早期危險度進行分層,以利于針對性選擇治療方案。肺動脈造影檢查對操作者的技術能力和影像設備的級別要求高,且操作風險較大。肺栓塞患者臨床表現的非特異性,阻礙了快速和準確診斷。因此,目前迫切需要探索APTE 其他危險因素以提高快速診斷的準確性。本研究選取本院近年來收治的肺栓塞住院患者作為研究對象,探討APTE住院患者危險度分層的相關因素。
1 資料與方法
1.1 一般資料 選取本院2019年5月至2020年5月收治的123例疑似APTE住院患者為研究對象,均行肺動脈CT血管造影(CTA)。根據CTA結果分為栓塞組 93例和正常對照組30例。入選標準:(1)符合歐洲心臟病學會制定的《急性肺栓塞診斷與管理指南》[2]中的相關診斷標準;(2)經肺動脈增強CT、CTA中至少1項檢查確診;(3)臨床資料完整;(4)“可疑APTE患者”或“確診APTE患者”。排除標準:(1)慢性肺栓塞者;(2)合并脂肪栓塞、羊水栓塞、氣體栓塞、腫瘤栓塞等非血栓栓塞性疾病;(3)既往有溶栓或抗凝治療史;(4)妊娠女性。
栓塞組男性44例、女性49例,年齡21~91歲,平均年齡(65.71±15.23)歲。將符合納入標準的患者根據血流動力學情況、有無右心功能不全及心肌損傷進行危險度分層[2](表1),分為中高危組60例,低危組33例。正常對照組男性13例、女性17例,年齡29~88歲,平均年齡(61.07±15.48)歲。3組性別構成、年齡分布差異無統計學意義。
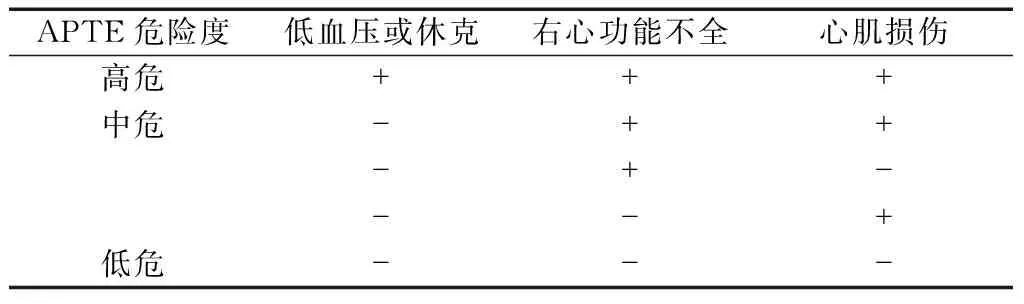
表1 APTE危險度分層[2]
1.2 觀察指標 比較3組患者的臨床資料,包括生命體征、纖維蛋白原(fibrinogen,FIB)、D-二聚體(D-Dimer,D-D)、心肌肌鈣蛋白I(cardiac troponin I,cTnI)、血小板(blood platelet, PLT)、C反應蛋白(C-reactive protein,CRP)、肺泡動脈氧分壓差、腦鈉肽(brain natriuretic peptide,BNP)。采集3 mL空腹肘靜脈血,3 000r/min 離心15 min,然后在-4℃靜置分離血清。用美國貝克曼公司DXI800化學發光儀及配套試劑檢測樣本D-D、BNP、cTnI、CRP,用血細胞分析儀檢測PLT。D-D正常值為0.2~5.0 mg/L,BNP正常值為0~100 pg/mL,cTnI 正常值為0~0.3 ng/mL,肺泡動脈氧分壓差正常值為15~20 mmHg(1 mmHg=0.133 kPa),PLT正常值為(100~300)×109個/L,CRP正常值為0.068~8.200 mg/L,FIB正常值為2~4 g/L。 分析APTE危險分層與患者發病因素的相關性。
2 結 果
2.1 臨床資料 93例APTE患者中,低危組男性20例(60.61%)、女性13例(39.39%),年齡21~78歲;中高危組男性38例(63.33%),女性22例(36.67%),年齡29~91歲。結果(表2)顯示:正常對照組、APTE低危組、APTE中高危組年齡及心房顫動、冠心病、下肢靜脈血栓、腦血管病發生率差異有統計學意義,呈依次升高趨勢((P<0.05)。
2.2 實驗室指標 結果(表3)顯示:正常對照組、APTE低危組、APTE中高危組D-D、FIB、肺泡動脈氧分壓差差異有統計學意義,呈依次升高趨勢(P<0.01)。
2.3 APTE低危組、中高危組臨床表現比較 結果(表4)顯示:APTE低危組、中高危組患者呼吸急促、心動過速、發熱、紫紺、頸靜脈怒張、肺部啰音、三尖瓣區收縮期雜音、雙下肢不對稱腫大發生率差異無統計學意義。
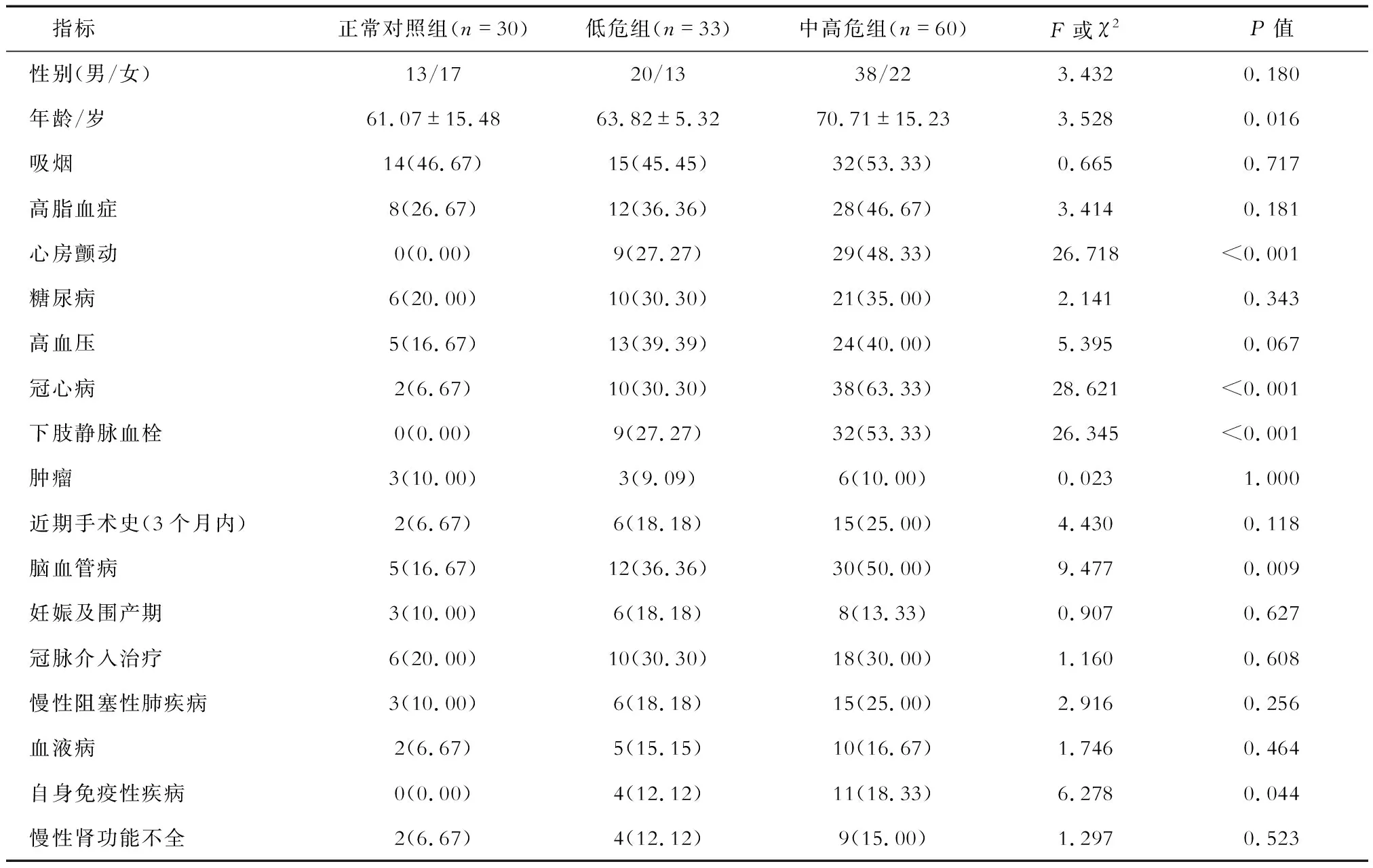
表2 3組對象APTE相關臨床資料比較 n(%)
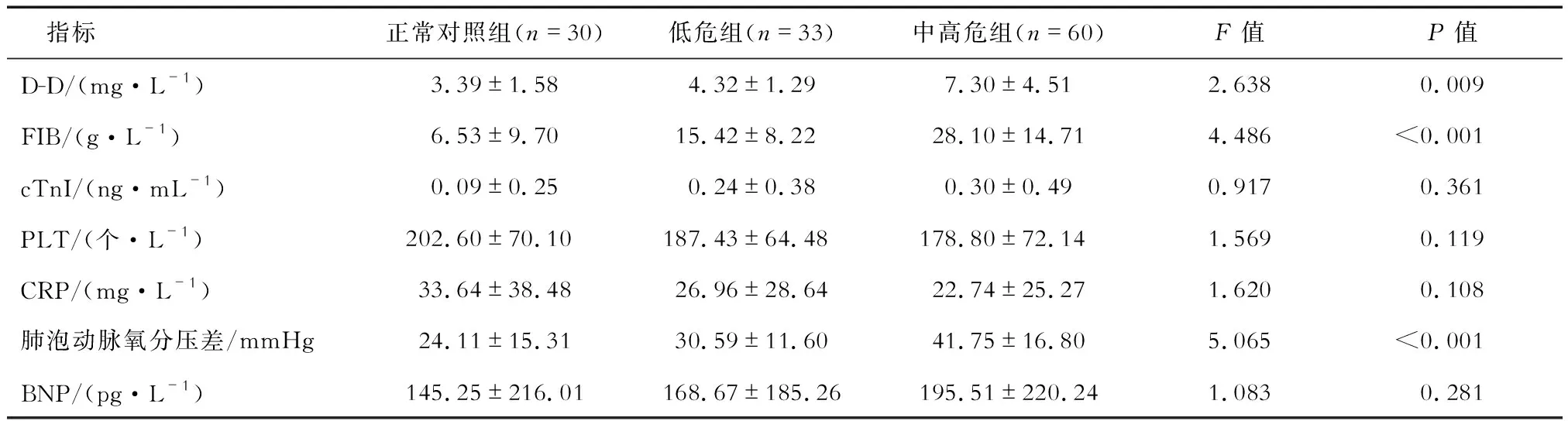
表3 3組對象APTE相關實驗室指標比較
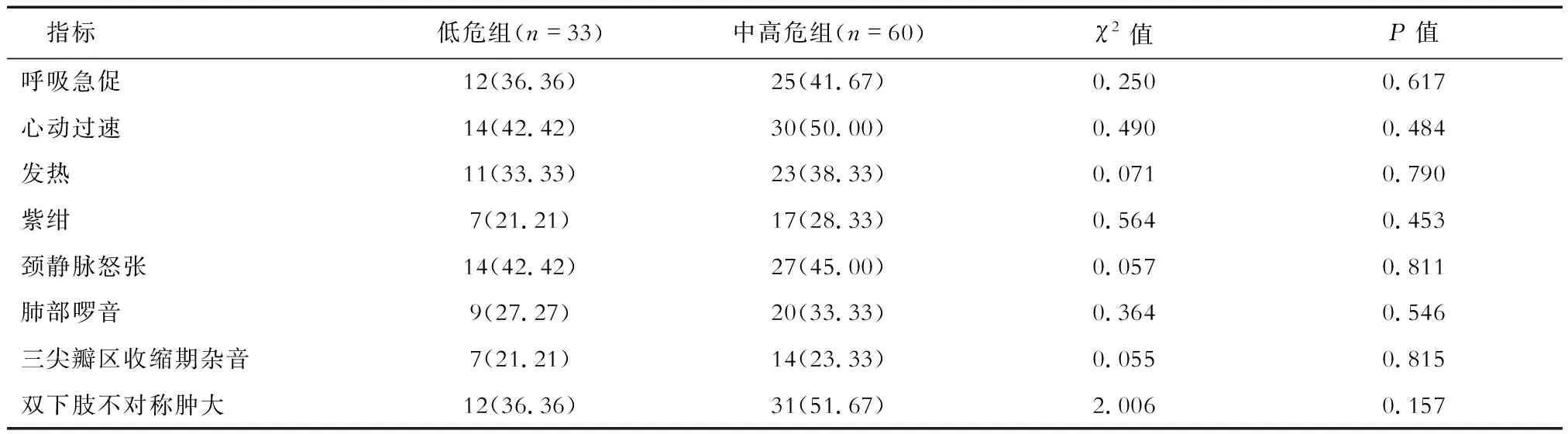
表4 APTE低危組、APTE中高危組患者臨床表現比較 n(%)
2.4 APTE低危組、中高危組患者的心臟彩超表現比較 結果(表5)顯示:APTE患者心臟彩超表現以肺動脈壓增高占比最高(62.37%)。APTE低危組、中高危組患者彩超表現差異無統計學意義。
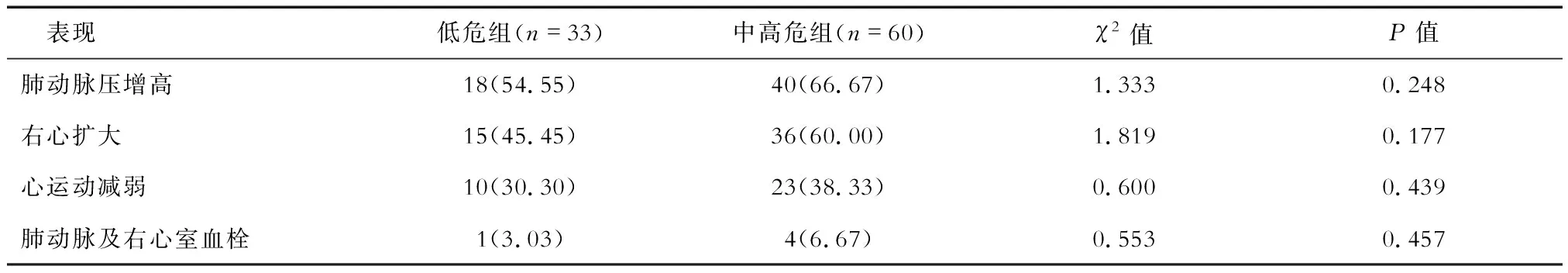
表5 APTE患者的心臟彩超表現構成比較 n(%)
2.5 APTE危險度分層影響因素的的多因素logistic回歸分析 以 APTE 危險度分層(低危和中高危)為因變量,以患者基礎情況和臨床相關資料和實驗室指標為協變量,進行 logistic 回歸分析,結果(表6)顯示:年齡、冠心病、腦血管病、下肢靜脈血栓、D-D、FIB、肺泡動脈氧分壓差獨立影響 APTE 危險度分層(P<0.05)。
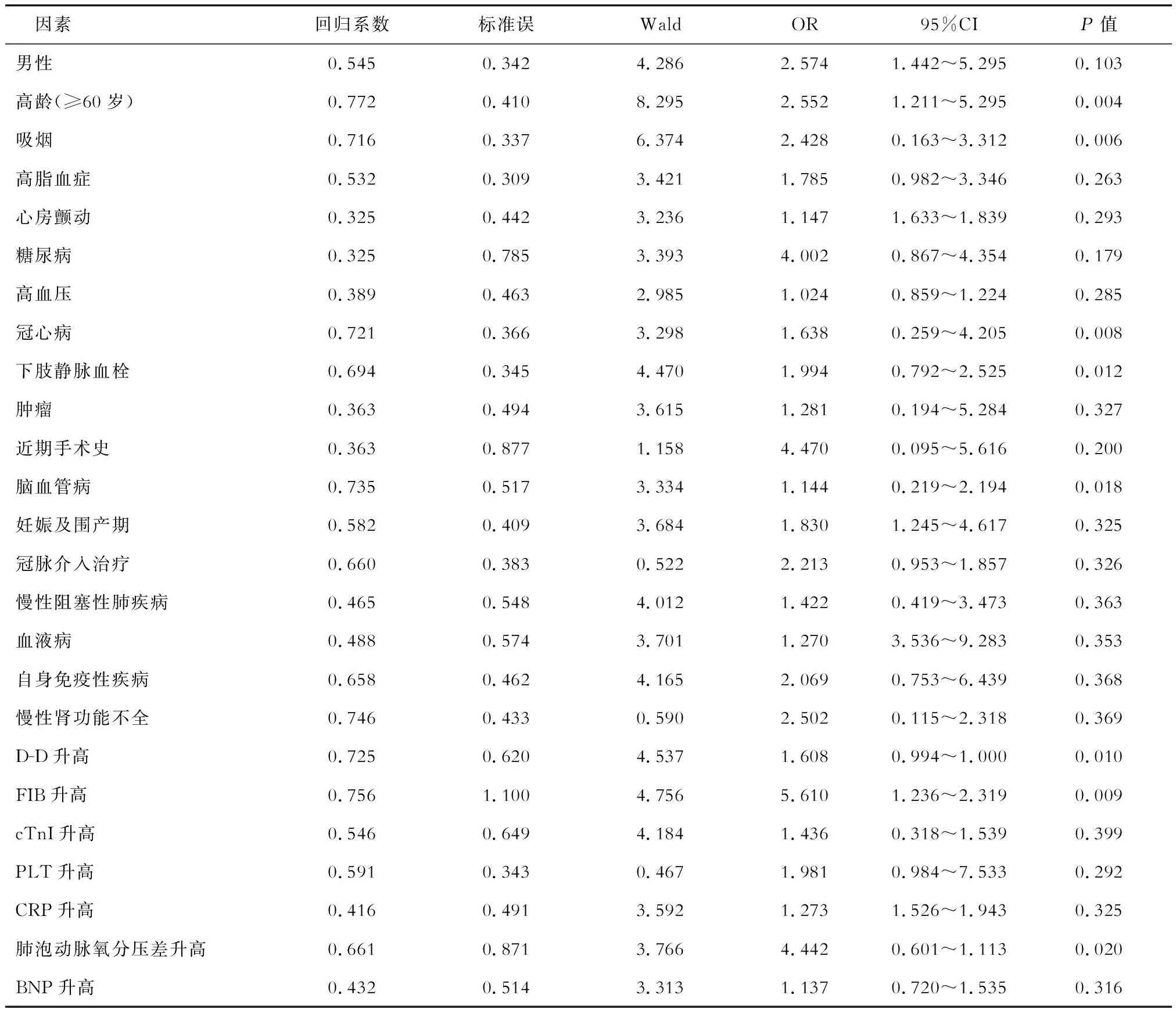
表6 APTE危險度分層影響因素的的多因素logistic回歸分析
2.6 APTE危險度分層獨立影響因素評估價值 繪制年齡、D-D、FIB、肺泡動脈氧分壓差對 APTE危險度分層預測價值的受試者工作特征曲線(ROC),結果(圖1)顯示:年齡、D-D、FIB、肺泡動脈氧分壓差預測APTE危險度分層的ROC曲線下面積(AUC)分別為 0.621(95%CI 0.571~0.782)、 0.646(95%CI 0.580~0.792)、0.887(95%CI 0.815~0.958)、0.785(95%CI 0.686~0.885)。
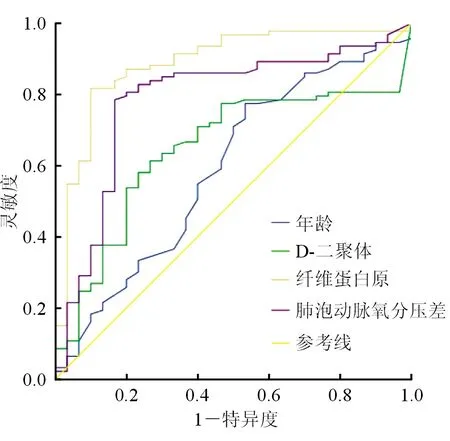
圖1 年齡、D-二聚體、纖維蛋白原、肺泡動脈氧分壓差預測APTE危險度分層的ROC曲線
3 討 論
APTE 是一種常見的致死率較高的肺栓塞類型,主要病理生理學特征為肺循環障礙和呼吸功能障礙。APTE臨床表現多種多樣,特異性臨床表現少,輕癥者可無癥狀,重癥者可突發引起心功能衰竭、多個系統衰竭,甚至休克、猝死[3]。APTE的發病率隨著年齡增長上升。有研究[4]報道年輕人每年APTE發病率<1/10 000人,而老年人每年發病率高達1/100人。由于APTE的治療方案及預后均存在較大差異,《急性肺血栓栓塞癥診斷治療中國專家共識》(2010)提出對APTE進行危險度分組,以指導臨床治療。APTE住院患者常存在一種或多種發病危險因素[5]。本研究回顧性納入本院APTE住院患者,分析APTE危險度分層與發病危險因素的相關性,以期對APTE的早診斷、早治療、早預防提供參考。
本研究共納入123例住院患者,結果顯示,年齡為APTE危險度分層的影響因素,高齡為中高危APTE的危險因素。老年人心肺儲備功能逐漸降低,更易同時罹患心腦血管疾病、高脂血癥、糖尿病等慢性基礎疾病。老年人血管內皮細胞功能退化、血小板激活增多,凝血和纖溶系統平衡發生變化,血漿中促凝物質釋放較多,加之機體含水量較青年人少、總脂肪含量增加,導致血液黏滯度增加,因此血栓形成風險明顯增加,患中高危APTE的風險隨之增加[6]。
獲得性危險因素為APTE的一類危險因素,臨床中常見的獲得性危險因素除高齡、高血壓、糖尿病等慢性疾病外,還包括高脂血癥、冠心病、下肢靜脈血栓、手術創傷史、感染、腫瘤、妊娠、激素改變等。本研究顯示,冠心病、腦血管病、下肢靜脈血栓獨立影響 APTE 危險度分層(P<0.05),是APTE的發病危險因素。發生APTE時,肺循環阻力突然增加致右心室和右心房擴張,患者心電圖會出現多個方面的改變,主要表現包括右束支傳導阻滯、肺型P波、V1~4 T波改變等[3]。同時APTE患者的超聲心動圖表現為肺動脈壓增高、右心擴大和三尖瓣反流加快。因此,心臟疾病和不同程度的肺動脈壓力升高可能對APTE的嚴重程度有提示作用。腦梗死患者因存在血管病變、血液學異常或血流動力學異常等因素,極易形成血栓,因此腦血管病也是APTE重要危險因素之一[7]。下肢近端深靜脈血栓形成也可引起肺栓塞,其引發的易栓傾向是APTE的危險因素,常導致肺段、肺葉、肺動脈發生堵塞[8]。
在實驗室指標方面,D-D、FIB、肺泡動脈氧分壓差獨立影響 APTE 危險度分層(P<0.05),是APTE的發病危險因素。血漿D-D是血栓排查的常用指標,對血栓形成具有較高的診斷靈敏度,多用于排除血栓形成。FIB與D-D類似,可反映機體繼發性纖溶亢進及高凝狀態[9]。在肺栓塞病理生理過程中血栓形成引起繼發性纖溶亢進,D-D和FIB平行升高,而D-D和FIB水平越高可能預示APTE進展為中高危風險增加。此外,APTE患者由于肺通氣/灌注失衡,導致PaO2和PaCO2下降、pH升高,可能導致患者表現為肺泡動脈血氧分壓差增大。
綜上所述,本研究發現,年齡、冠心病、腦血管病、下肢靜脈血栓、D-D、FIB、肺泡動脈氧分壓差能獨立影響APTE的危險分層,對預測中高危APTE價值較高。APTE患者以肺動脈壓增高為心臟彩超主要表現。臨床上應警惕高齡患者向中高危APTE進展,檢測D-D、FIB、肺泡動脈氧分壓差水平有助于評估APTE患者病情。通過評估不同危險度患者相關因素,可為危險度分層提供一定的臨床依據。通過對不同危險度患者的臨床及實驗室指標的差異分析,可提高現有危險度分層的準確性。因大多數肺栓塞患者的臨床表現不典型,臨床上對于存在肺栓塞高危因素的患者應提高警惕,通過相關臨床癥狀、體征及實驗室指標,早期識別中高危APTE患者,及時給予治療。
利益沖突:所有作者聲明不存在利益沖突。

