睡眠時長和睡眠質量與卒中后抑郁狀態的關系研究
王雪,余蘋,陳天勇
卒中后抑郁狀態是卒中患者常見的情感和心理障礙,研究顯示卒中后第1年抑郁狀態發生率高達30%,嚴重影響患者認知功能、軀體功能的恢復和生活質量,甚至增加患者死亡率[1-2]。卒中后抑郁的發生機制復雜,受生物學、社會心理學等多種因素影響。研究顯示,生活質量差、睡眠質量差、社會支持度低、認知障礙、功能障礙、高齡、女性、重度抑郁史等都是卒中后抑郁的潛在危險因素[3]。睡眠時長和睡眠質量與卒中后抑郁狀態的關系受到越來越多的關注[4-8]。多項前瞻性研究結果顯示睡眠質量差會顯著增加卒中后抑郁狀態的風險[5-6],但睡眠時長與卒中后抑郁狀態的關系卻存在較大爭議,尤其是睡眠時間延長與卒中后抑郁狀態的關系。有研究顯示睡眠時間延長會增加卒中后抑郁狀態的發生風險[7],也有研究顯示睡眠時間延長與卒中后抑郁狀態之間無明顯相關性[8]。同時這些研究在探討睡眠時長與卒中后抑郁狀態的關系時,未將睡眠質量作為混雜因素。基于以上考慮,本研究擬探討睡眠時長和睡眠質量與卒中后抑郁狀態之間的關系,為卒中后抑郁狀態的防治提供參考。
1 對象與方法
1.1 研究對象 前瞻性連續納入2017年7月-2019年5月在天津醫科大學總醫院神經內科住院的卒中患者為研究對象。納入標準:①年齡≥18歲;②缺血性卒中或出血性卒中,符合第四屆腦血管病學術會議通過的卒中診斷標準[9],經頭顱CT或MRI證實;③首次卒中;④生命體征平穩,意識清楚,能配合醫師完成指令;⑤既往無精神疾病史,未服用精神科和神經科藥物。排除標準:嚴重的認知障礙、失語、失聰及意識障礙(GCS<15分)。本研究已獲天津醫科大學總醫院倫理委員會批準,所有受試者均自愿參與本研究并簽署知情同意書。
1.2 數據采集 自制一般資料調查問卷。具體包括:①受試者的人口學信息(性別、年齡、婚姻狀況和文化程度);②BMI;③日常活動水平,采用國際體力活動問卷(international physical activity questionnaire,IPAQ)進行評估[10],按照IPAQ計算標準,低強度活動(如步行)、中等強度活動(如搬舉輕物、騎自行車、打太極拳等)和高強度活動(如搬舉重物、跑步、干農活等)的代謝當量(metabolic equivalent,MET)賦值分別為3.3、4.0和8.0,受試者過去一周內鍛煉水平(MET-min)=3.3×低強度活動天數(d)×每天持續時間(min)+4.0×中等強度活動天數(d)×每天持續時間(min)+8.0×高強度活動天數(d)×每天持續時間(min);④其他,包括吸煙史(累計或連續吸煙時間≥6個月)、酗酒史(每日攝入乙醇量≥80 g,飲酒頻率≥3次/周,連續>1年)和疾病史(有糖尿病、高血壓、高脂血癥、心臟病任意一種)等。
卒中后抑郁狀態采用抑郁自評量表(selfrating depression scale,SDS)和17項漢密爾頓抑郁量表(Hamilton depression scale-17,HAMD-17)評定,對于文盲受試者可由測試人員采用面對面問答的形式協助填寫。
睡眠行為評估由經過系統培訓的研究人員完成。睡眠時長評估:詢問受試者過去一個月通常的入睡時間和起床時間,計算睡眠時長。按睡眠時長分為5組:<7 h、7~<8 h、8~<9 h、9~<10 h和≥10 h組。睡眠質量評估:詢問受試者過去一個月主觀的睡眠質量,分為好、一般和差三級。
1.3 分組和數據比較 先采用SDS對患者進行評定,如受試者SDS總分≥30分,再采用HAMD-17進行評定,HAMD-17評分≥8分為抑郁狀態[11]。按此標準,將入組受試者分為抑郁狀態組和非抑郁狀態組,比較兩組一般資料、睡眠質量和睡眠時長的差異。
1.4 統計學方法 采用SPSS 19.0軟件進行統計分析。計數資料以例數(率)表示,兩組間單因素分析采用χ2檢驗;多因素分析以卒中后抑郁狀態為因變量、以納入單因素分析的所有指標為自變量進行logistic回歸分析,計算各個自變量指標的OR值和95%CI。以P<0.05表示差異有統計學意義。
2 結果
2.1 單因素分析 最終納入836例卒中患者;男性388例(46.4%),女性448例(53.6%);平均年齡56.3±8.3歲,≥60歲者232例(27.8%);文化程度為文盲者355例(42.5%);缺血性卒中719例(86.0%),出血性卒中117例(14.0%);抑郁狀態組453例(54.2%),非抑郁狀態組383例(45.8%)。睡眠時長<7 h、7~<8 h、8~<9 h、9~<10 h和≥10 h組的抑郁狀態檢出率分別為57.4%(39/68)、50.8%(63/124)、51.3%(142/277)、54.8%(121/221)、60.3%(88/146)。抑郁狀態組的睡眠質量較非抑郁狀態組差,差異有統計學意義,但兩組的睡眠時長差異無統計學意義。此外,與非抑郁狀態組比較,抑郁狀態組的IPAQ評分更低,女性比例更高,有疾病史者比例更高,差異有統計學意義(表1)。
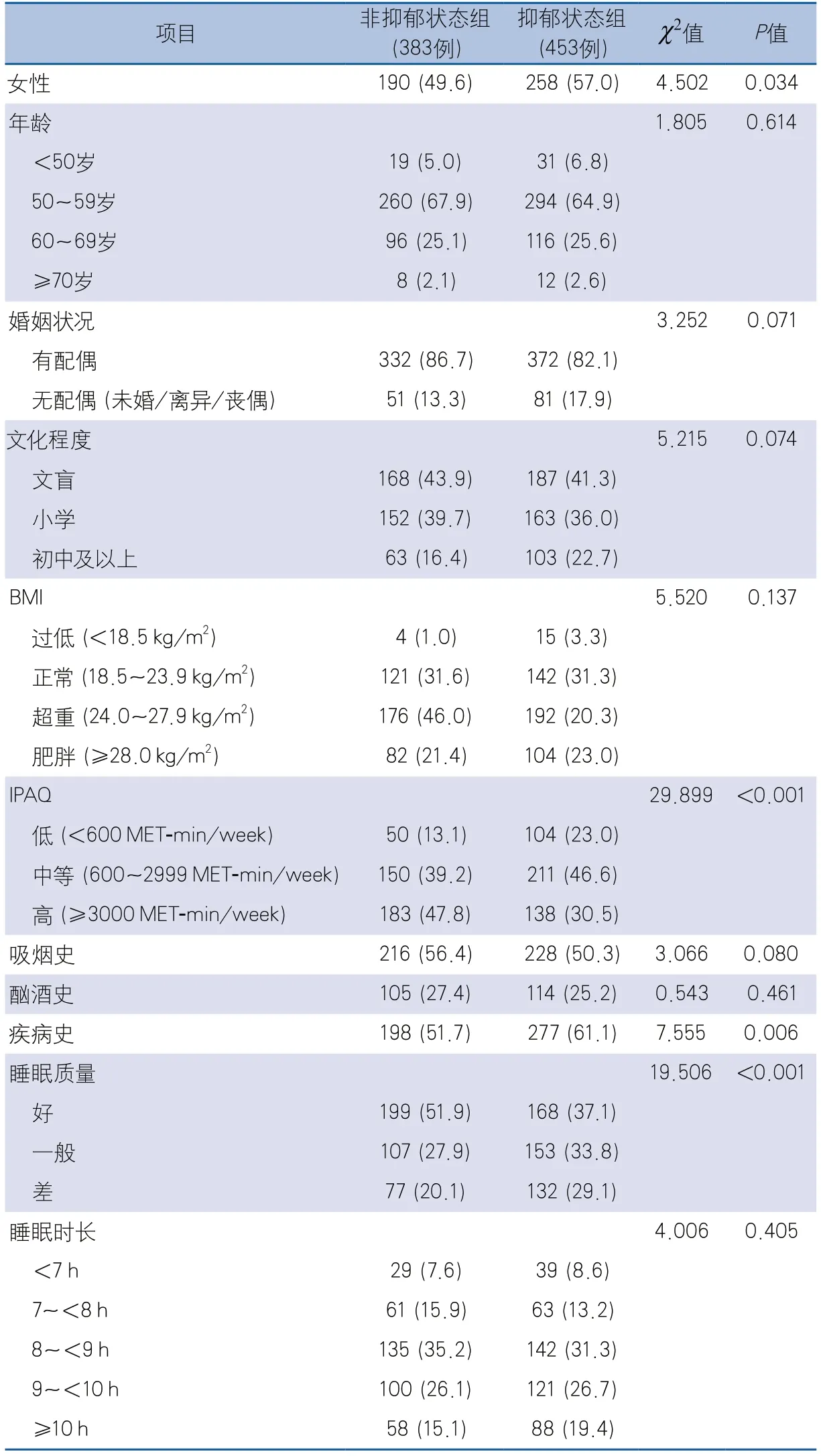
表1 非抑郁狀態組和抑郁狀態組受試者一般資料和睡眠狀態比較[單位:例(%)]
2.2 多因素分析 logistic回歸分析結果顯示,在調整其他混雜因素的影響后,睡眠質量仍是卒中后抑郁狀態的獨立影響因素,睡眠質量一般和睡眠質量差的受試者出現抑郁狀態的風險分別是睡眠質量好者的1.729倍和1.817倍。IPAQ評分也是卒中后抑郁狀態的獨立影響因素,低強度活動和中等強度活動的患者出現抑郁狀態的風險分別是高強度活動者的1.890倍和2.513倍。此外,有疾病史、初中及以上文化程度、BMI過低也是卒中后抑郁狀態的危險因素(表2)。
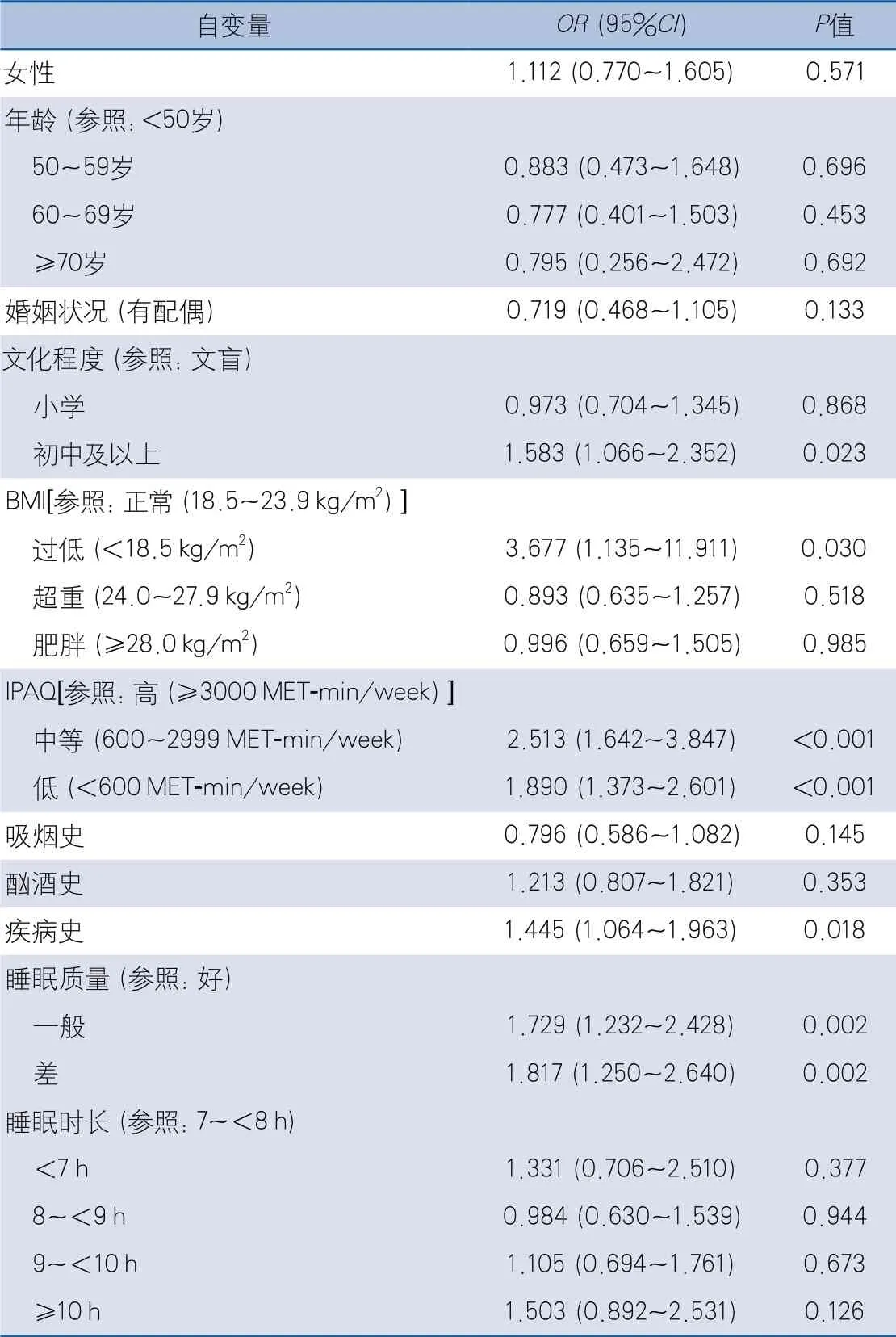
表2 卒中后抑郁狀態影響因素的logistic回歸分析
3 討論
卒中后抑郁狀態患者臨床表現為情緒低落、興趣減退、自責、絕望等一系列癥狀,嚴重影響患者的日常生活質量,甚至會增加患者的死亡率。關于卒中后抑郁狀態的檢出率,以往研究報道差異較大,從20%~79%不等,但多集中在40%~50%[12]。本研究卒中后抑郁狀態的檢出率為54.2%,屬于較高的水平。該領域普遍存在將“卒中后抑郁狀態”與“卒中后抑郁障礙”混用的情況,較高的檢出率可能大多歸因于“卒中后抑郁狀態”。抑郁狀態的嚴重程度相對較輕,還未達到抑郁障礙診斷標準的,在人群中的比例往往更高,研究表明老年人群中抑郁狀態的檢出率約為40%[13-14]。本研究的受試者均為卒中患者,老年人比例為27.8%,54.2%的抑郁狀態檢出率應屬合理范圍。
研究結果顯示,睡眠時長與卒中后抑郁狀態有一定關系,具體表現為睡眠時長過長(≥10 h)或過短(<7 h)者卒中后抑郁狀態檢出率更高,而睡眠時長適中(7~9 h)者卒中后抑郁狀態檢出率相對較低,即睡眠時長與卒中后抑郁狀態檢出率呈U型關系,但差異無統計學意義。以往關于睡眠時長與卒中后抑郁狀態關系的研究很少,Dong等[15]對1369例卒中患者進行研究發現,睡眠時長<6 h者較睡眠時長7~8 h者卒中后抑郁的風險顯著增加(OR2.27)。對非卒中人群的研究也顯示,睡眠時間短是抑郁狀態的高危因素[16-17]。本研究雖然樣本量較大(836例),但睡眠時長<6 h者例數太少(僅17例,2.0%),未能單獨作為一組進行分析。綜上所述,睡眠時長與卒中后抑郁狀態的關系仍有待進一步研究。
研究結果顯示,睡眠質量差者卒中后抑郁狀態的發病風險顯著增加(OR1.817),這與既往研究結果一致[5-6],表明睡眠質量與卒中后抑郁狀態密切相關,原因可能是睡眠質量能夠較好地反映卒中患者的整體恢復情況。睡眠質量是衡量人體自身健康狀況的良好指標之一,充足的睡眠是身體健康的保證,影響人的認知功能、生理過程、情緒調節、身體發育和生活質量等多個方面[4]。因此,在卒中后抑郁患者的治療方案中經常將抑郁和失眠同時作為干預目標[18]。此外,本研究還發現卒中患者的日常活動水平(用IPAQ評估)低是卒中后抑郁狀態的高危因素。既往研究也提示,較低的日常活動水平與卒中患者日常活動能力恢復不良有關,而日常活動能力恢復不良是卒中后抑郁最重要的預測因素[19]。綜上所述,睡眠質量和日常活動水平可能是卒中后抑郁狀態的重要預測因素,在卒中后抑郁的防治工作中需要加以重視。
本研究對睡眠行為的評估均采用患者自評的方式,具有一定的局限性。如應用匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)量表對受試者的睡眠質量進行評估,結果會更加準確。但由于本研究受試者中文化程度為文盲者比例較高(42.5%),而文化程度低的受試者通常難以理解并獨立完成整套PSQI量表。既往也有研究采用主觀自評方式對受試者的睡眠時長和睡眠質量進行評估[20-21],這樣的評估方式對樣本量較大、文化程度較低的受試群體具有較好的適用性。此外,本研究僅探討了睡眠行為對卒中后抑郁狀態的影響,而卒中后抑郁的影響因素很多,相關機制也較復雜[22],有待今后研究進一步揭示。
【點睛】本研究前瞻性研究836例卒中患者發現,卒中后抑郁狀態的發生率較高,睡眠質量是卒中后抑郁狀態的獨立預測因素,但睡眠時長與卒中后抑郁狀態的關系有待進一步研究。

