血清胰脂肪酶、血管生成素樣蛋白4在診斷非酒精性脂肪性肝病中的臨床意義
劉剛 熊國衛 王玖
非酒精性脂肪性肝病(NAFLD)可致機體脂質代謝失衡,可能發展成脂肪性肝炎等[1-2]。經皮肝穿刺活檢的方法診斷NAFLD具有一定的創傷性,不適合作為其早期診斷的方法,因此急需尋求具有特異性的生物學標志物對NAFLD進行診斷[3]。研究表明,血清胰脂肪酶(P-LIP)、血管生成素樣蛋白4(ANGPTL4)均與NAFLD的發生相關[4-5],但目前血清P-LIP、ANGPTL4在NAFLD中的變化及臨床意義尚不明確。本研究探討血清P-LIP、ANGPTL4檢測在NAFLD中的變化及臨床意義。
資料與方法
一、病例選擇
選取江蘇省宿遷市中醫院2018年2月至2020年10月收治的NAFLD患者128例,并選取120名健康者為對照組。NAFLD患者依據有關標準進行分級[6,7]。排除精神疾病或認知功能障礙者、代謝異常等其他原因導致的肝病、妊娠或哺乳期婦女。
二、血清P-LIP、ANGPTL4檢測
采集清晨空腹靜脈血液3 mL(NAFLD患者于住院次日,健康者于體檢當天),離心后分離血清。比色法測定血清(P-LIP)、酶聯免疫吸附法(ANGPTL4)檢測水平。
三、統計學分析
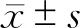
結 果
一、兩組研究對象臨床資料對比
NAFLD收縮壓、舒張壓、ALT、AST、CK及TC水平高于對照組(P<0.05)。見表1。

表1 兩組研究對象臨床資料對比
二、血清P-LIP、ANGPTL4水平對比
與對照組相比,NAFLD組血清P-LIP水平偏低(t=9.308,P<0.05),ANGPTL4水平偏高(t=3.051,P<0.05)。三組NAFLD患者血清P-LIP和ANGPTL4水平對比,差異均有統計學意義(t=11.357、7.518,P<0.05);重度組血清P-LIP低于輕度組、中度組(t=4.295、2.467,P<0.05),中度組血清P-LIP低于輕度組(t=2.009,P<0.05);重度組NGPTL4高于輕度組、中度組(t=4.417、2.047,P<0.05),中度組ANGPTL4高于輕度組(t=2.332,P<0.05)。見表2。

表2 血清P-LIP、ANGPTL4水平對比
三、血清P-LIP、ANGPTL4及其兩者聯合對NAFLD的診斷效能
ROC分析顯示,血清P-LIP、ANGPTL4診斷NAFLD患者的最佳截斷點分別為33.6 U/L、164.2 ng/mL,兩者聯合的特異度為96.7%,高于血清P-LIP、ANGPTL4單獨進行診斷的特異度70.8%和60.8%,血清P-LIP、ANGPTL4兩者聯合診斷NAFLD患者的AUC為0.874,高于血清P-LIP、ANGPTL4單一進行診斷的0.718和0.663(Z=4.015,P=0.003;Z=4.042,P=0.001)。如圖1所示。血清P-LIP、ANGPTL4兩者聯合診斷NAFLD患者與腹部超聲檢查結果的一致性較好(Kappa=0.715,P=0.008)。

圖1 血清P-LIP、ANGPTL4及其兩者聯合診斷NAFLD的ROC
討 論
NAFLD是臨床上常見的一種慢性肝病,近年來,隨著人們生活水平的提高、膳食結構的改變,其發病率呈逐年升高趨勢[8-9]。目前尚缺乏對NAFLD進行診斷的特異性生物學標志物。探討血清P-LIP、ANGPTL4檢測對NAFLD患者具有十分重要的臨床意義。
本研究中,NAFLD患者收縮壓、舒張壓、血清P-LIP、ANGPTL4水平等均存在異常。熊永瑞等[10]研究發現,相比健康者,NAFLD患者血清P-LIP水平明顯偏低。Aryal等[11]研究表明,ANGPTL4水平與代謝性、心血管疾病的發生直接相關。本研究結果顯示,隨著NAFLD患者病情的加重,血清P-LIP呈下降趨勢,ANGPTL4呈上升趨勢。多項研究證實血清P-LIP、ANGPTL4水平與NAFLD的發生、發展有關[12-14]。
ROC分析顯示,血清P-LIP、ANGPTL4診斷NAFLD患者的最佳截斷點分別為33.6 U/L、164.2 ng/mL,兩者聯合的特異度為96.7%,高于血清P-LIP、ANGPTL4單獨進行診斷的特異度,血清P-LIP、ANGPTL4兩者聯合診斷NAFLD患者的AUC為0.874,且兩者聯合診斷NAFLD患者與腹部超聲檢查結果的一致性較好,提示血清P-LIP、ANGPTL4兩者聯合診斷NAFLD的效能較高。血清P-LIP、ANGPTL4均與NAFLD疾病的發生、發展相關[15-17]。采用單一的方法對NAFLD進行診斷相對而言效能較低,兩種方法綜合應用可發揮各自的優勢,故而具有更高的效能。
綜上所述,聯合檢測血清P-LIP、ANGPTL4對NAFLD的診斷效能較高。建議在臨床中,對NAFLD患者血清P-LIP、ANGPTL4進行檢測,若出現異常時需及時進行調控。

