86例淋巴瘤患者外周血造血干細胞采集影響因素分析
程沈菊 聶 波 楊金榮 賀振新 李艷紅 羅 珊 武 坤▲
1.昆明醫科大學第一附屬醫院醫學檢驗科,云南昆明650032;2.云南省檢驗醫學重點實驗室,云南昆明650032;3.臨床檢驗診斷省創新團隊,云南昆明650032;4.昆明醫科大學第一附屬醫院血液科,云南昆明650032;5.云南省血液病研究中心,云南昆明650032
惡性淋巴瘤是機體造血系統常見的一類惡性腫瘤,目前其治療方案是主要以化療為主的綜合療法,對于部分預后不良因素較多的患者,單純化療效果較差[1-2]。自20世紀90年代開始,隨著對淋巴瘤發病機制研究的不斷深入,自體外周血造血干細胞移植(autologous hematopoietic stem cell transplantation,Auto-HSCT)在治療惡性淋巴瘤患者中取得了顯著療效[3-4]。孫穎等[5]研究表明,Auto-HSCT治療淋巴瘤能夠增強腫瘤緩解率,降低復發率并延長患者生存時間。然而由于造血干細胞自動員到采集時的環節較多,接近5%~46%患者進行外周血造血干細胞采集時難以達到移植需要的細胞數目,影響治療效果[6]。故本研究收集昆明醫科大學第一附屬醫院86例惡性淋巴瘤患者的臨床資料,分析影響患者外周血造血干細胞采集的相關因素,為進一步提高患者干細胞采集效率提供參考。
1 資料與方法
1.1 一般資料
回顧性分析昆明醫科大學第一附屬醫院2014年2月至2020年6月收治的86例惡性淋巴瘤患者的臨床資料,所有患者均行Auto-HSCT方案治療,其中男52例,女34例,年齡15~65歲,平均(42.06±11.37)歲。86例患者中非霍奇金淋巴瘤64例,包括彌漫性大B淋巴瘤31例、T細胞淋巴瘤8例、NK/T細胞淋巴瘤5例、間變大細胞淋巴瘤5例、其他類型15例。霍奇金淋巴瘤22例,包括結節硬化型16例、混合細胞型6例。
納入標準:①臨床資料完整;②符合惡性淋巴瘤的診斷標準[1],并經病理學確診;③精神狀態正常,能順利配合治療。排除標準:①合并其他惡性腫瘤;②妊娠、哺乳期婦女;③合并自身免疫性疾病;④藥物過敏者。
1.2 外周血造血干細胞的動員與采集
1.2.1 采集檢測儀器 德國費森尤斯COM.TEC型血細胞分離機(北京埃克森科技有限公司,批號:9008021);美國BD FACSCantoⅡ型流式細胞儀(北京眾力挽生物科技有限公司,批號:V145687);日本SysmexXN型血細胞分析儀(涵飛醫療科技有限公司,批號:2400324)。
1.2.2 建立靜脈通路 首先采用兩側正中或貴要靜脈進行穿刺,穿刺失敗或血管條件差者可選擇股靜脈穿刺留置雙腔管,以保證采集順利。
1.2.3 采集方法 根據患者病情的差異選擇相應的化療方案并聯合重組人粒細胞集落刺激因子(recombinant human granulocyte colony stimulating factor,rhG-CSF)(輝瑞制藥生物科技有限公司,批號:S20063065)進行動員,化療過程中密切監測患者外周血白細胞(white blood cell,WBC)水平,當WBC水 平 低 于1.0×109/L時 注 射rhGCSF[5~10μg/(kg·d)],同時每天復查外周血WBC,當外周血WBC水平升至(6~15)×109/L,并且單個核細胞(mononuclear cell,MNC)超過30%,開始造血干細胞采集。選擇血細胞分離機autoMNC程序,輸入患者性別、體重、身高、外周血WBC、血小板等相關參數,采集時根據患者具體情況隨時調整。使用ACD-A型抗凝劑(青島捷世康生物科技有限公司,批號:T2574),循環血量設為2.5~3.5倍患者血容量(量約8~12 L),全血流速為45~55 ml/min,采集時間為2~4 d。采集過程中嚴密觀察患者癥狀,一旦出現不良反應需及時予以對癥處理。
1.3 觀察指標
采集結束后根據血常規計算采集液MNC數量,使用流式細胞儀技術檢測CD34+細胞百分比,同時計數采集標本有核細胞數目,CD34+細胞數量(×106/kg)=采集液白細胞總數×CD34+細胞所占有核細胞百分比/采集者體重。分析采集者每千克體重CD34+細胞數量與患者性別、年齡、淋巴瘤病理類型及分期、血常規指標、動員采集時間、化療時間、病程時間、是否輸血等因素間的關系。
1.4 統計學分析
2 結果
2.1 患者一般資料描述
本研究中,86例患者共行288次外周血造血干細胞采集,所有患者一般資料統計結果見表1。
表1 患者一般資料(±s)

表1 患者一般資料(±s)
?
2.2 不同病理類型及分期間CD34+細胞數比較
霍奇金淋巴瘤與非霍奇金淋巴瘤間,不同病理類型及分期的淋巴瘤采集者每千克體重CD34+細胞數量比較,差異無統計學意義(P>0.05),見表2。
表2 不同病理類型及分期間CD34+細胞水平差異比較(±s)
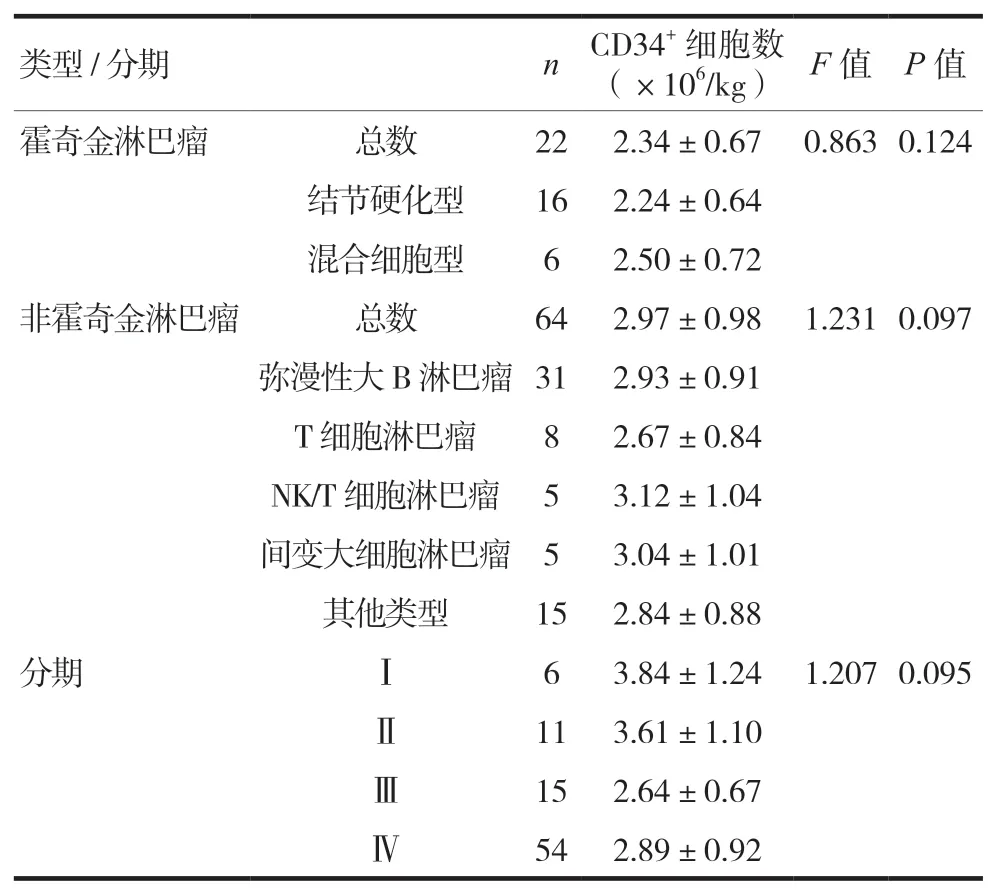
表2 不同病理類型及分期間CD34+細胞水平差異比較(±s)
?
2.3 影響采集CD34+細胞水平單因素分析
不同性別、不同動員時間、是否輸血、外周血WBC水平采集者每千克體重CD34+細胞數量無明顯差異(P>0.05),而患者年齡、病程時間、化療療程、有核細胞水平是影響CD34+細胞采集數的重要因素,年齡越大、病程時間越長、化療療程越多、外周血MNC越低,CD34+細胞采集數量越少,差異均有統計學意義(P<0.05),見表3。
表3 影響CD34+細胞采集水平單因素分析(±s)

表3 影響CD34+細胞采集水平單因素分析(±s)
?
2.4 影響采集CD34+細胞水平多因素logistic回歸分析
將單因素分析有意義的指標設為自變量(賦值情況見表4),采集CD34+細胞水平高于平均值為高水平,否則為低水平,CD34+細胞采集水平設為因變量(0=高水平,1=低水平),全部納入多因素logistic回歸分析,結果顯示病程時間、化療療程、有核細胞水平是影響CD34+細胞采集水平的獨立性危險因素。見表5。

表4 不同指標賦值情況

表5 影響CD34+細胞采集水平多因素logistic回歸分析
3 討論
Auto-HSCT是治療白血病、淋巴瘤、骨髓增生異常綜合征等各類血液系統疾病的重要方法,其在患者治療的合適時期采集自身造血干細胞進行特殊處理后保存,當患者進行放化療后進行回輸繼而促進造血功能的恢復[7-8]。喬營等[9]報道顯示確保移植成功的關鍵因素是獲取足夠數量的干細胞,以確保進行移植時達到最低閾值數,才能夠在患者體內增殖分化。由于造血干細胞的動員到采集過程復雜,部分患者難以采集足夠數量的細胞,故探討影響Auto-HSCT細胞采集數量的因素對提高采集效率具有重要的臨床意義。目前臨床醫生多采用CD34+細胞數作為評估采集造血干細胞水平的指標[10],本研究中筆者以CD34+細胞數量代表造血干細胞的采集水平進行分析。
本研究結果顯示,患者年齡、病程時間、化療療程、外周血MNC是影響CD34+細胞采集數量的重要因素,其中年齡越大、病程時間越長、化療療程越多、外周血MNC越低患者CD34+細胞采集數量越少,而患者性別、動員時間、是否輸血及WBC水平與CD34+細胞采集水平無關,值得臨床醫生關注。具體原因分析如下,年齡越高,CD34+細胞采集水平越低,主要由于隨著年齡的增長,患者自身骨髓儲備能力逐漸減退,同時化療的不良反應引起骨髓抑制,提高了造成干細胞的動員采集難度[11]。因此對于老年患者,應慎重選擇Auto-HSCT進行治療,必要時需要進行兩次動員采集,同時應盡早進行首次動員采集[12]。
患者動員采集前的病程時間和化療療程對采集效率有一定的影響。本研究結果顯示患者病程時間越長、所經歷的化療療程越多,CD34+細胞采集數量越少,這一結果與Cottler-Fox等[13]的研究結論一致,主要由于患者經過多次大劑量的重復化療,引起患者多潛能造血干細胞損耗過多,同時機體骨髓造血功能的抑制作用增強,降低了骨髓再生能力,影響干細胞采集效率。本研究對CD34+細胞采集水平與患者血常規指標分析發現,CD34+細胞采集水平與患者外周血WBC水平無相關性,而與外周血單個核細胞的絕對值密切相關。因此患者外周血單個核細胞的絕對值能夠作為預測患者CD34+細胞水平的簡易指標,這一結果與陸華等[14]報道類似。本研究也存在一定局限性,首先本研究結果僅代表云南地區患者的研究結果,病例數有限,對于其他地區能否得到同樣的結果值得進一步研究[15];另外本研究為回顧性分析,研究過程中可能存在極端值的情況和醫師的回顧偏倚;同時由于不同醫師的采集水平可能對結果產生影響,本研究未對醫師的采集水平進行量化評估。
綜上所述,對于年齡大、病程時間長、化療療程多、有核細胞數低患者,外周血造血干細胞的采集效率較低,對于淋巴瘤患者外周血干細胞采集要取得更好的效果,應盡早進行動員,必要時需進行兩次動員采集,以提高成功采集的幾率和安全性。

