延續性護理對青光眼手術患者自我管理能力的影響
楊雪梅
湖北省潛江市中心醫院眼科,湖北潛江 433100
青光眼作為一種視覺神經損害的慢性疾病,發病機制主要由于病理性的眼部壓力升高,其發病特征為視神經損害、視野的缺損和縮小[1]。不同類型的青光眼所屬病因不同,臨床診斷分為:原發性開角型、原發性閉角型以及繼發性[2]。目前,延續性護理在此病癥術后護理的臨床應用效果顯著,進一步延長病程護理周期,有效規避患者術后并發癥的發生,加強術后疾病的自我管理能力[3]。本研究以我院收治的90例接受青光眼(原發性閉角型)手術患者為研究對象,探討延續性護理對青光眼手術患者自我管理能力的影響,現報道如下。
1 資料與方法
1.1 一般資料
選 取2018年1月 至2020年6月 我 院 收 治的90例接受青光眼手術的患者(均為原發性閉角型)為研究對象,隨機分為對照組和研究組。對照組45例,男29例,女16例,年齡60~75歲,平均(68.21±4.30)歲;病程6個月~5年,平均(2.71±0.93)年。研究組45例,男24例,女21例,年齡60~74歲,平均(67.13±4.20)歲;病程6個月~5年,平均(2.71±0.93)年。納入標準:①本研究經醫院醫學倫理委員會批準:臨床診斷(ISGEO分類系統)為原發性閉角型青光眼患者[4];②兩組患者均經過手術治療,且符合介入治療適應證,患者均可耐受;③患者意識清楚,自愿簽署本調查知情同意書,能與醫生進行溝通、交流,可接受心理干預以及隨訪。排除標準:①合并精神異常、凝血異常或入院資料不全者;②合并惡性腫瘤、認知功能障礙或伴有腦出血者;③合并嚴重器質性疾病、伴有自身免疫系統疾病者;④合并繼發性、外傷性一類的青光眼患者。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組予以常規手術護理,研究組采用延續性護理模式。具體操作方式:
1.2.1 常規手術護理 以健康宣教為主要方式向患者講授術后治療常識和注意事項;患者在術后出現并發癥(前房出血、前房形成延遲、視神經萎縮、血管形成性疼痛)時,采取針對性舉措進行護理。告知患者采取正確的眼部護理方法(自測眼壓、滴眼藥水法)。
1.2.2 延續性護理模式 在常規手術護理基礎上,給予延續性護理模式。①針對患者術后各項指標情況進行分類,建立護理干預小組。組內成員:主治醫生一名、主任護師/主管護師一名、護士兩至三名(如患者術后情況較為危急或術后并發癥突發頻發可酌情調配醫護分配資源)。②確立患者的延續性護理檔案(臨床診斷情況、入院/出院時間、家庭地址、經濟情況),避免檔案同一化,應根據患者個人病情發展情況及時跟進。③依據患者檔案中所記錄的家庭地址和聯系方式進行及時回訪,對比患者在入院和出院時的生活質量評分、自我管理能力評分的變化情況。回訪頻次為出院1~2個月內1次/周,2個月之后可為1~2次/個月(2020年6月均已結束回訪、完成研究)。④心理干預。鼓勵患者在術后、出院時及時進行自我情緒梳理,正確看待自身疾病,加強痊愈信心。控制或減少患者與壓力源進行接觸,在與患者建立良好的溝通橋梁前提下,介紹該疾病治愈,恢復良好的案例,增強患者的自信心,多與患者交流,了解患者的心理狀態,引導患者,減輕壓力。建立心理防線。提前幫助患者了解疾病特點,治療方案以及并發癥等,提高患者對疾病的認識,做好心理防線以防止患者出現強烈的應激反應。⑤引導患者正確發泄情緒,正確自我調節,并對患者的飲食及運動適當給予指導。監測患者的應激反應情況,給予患者心理支持,保持患者心情愉快。避免誘發因素,減緩疾病的進展速度。督促患者做好自我護理,包括合理飲食、用眼衛生、用藥管理等方面,發現錯誤及時糾正,提醒患者按時復診,如有特殊情況可預約門診處理。
1.3 觀察指標
①兩組患者護理前后發展青光眼病自我管理問卷(GSMQ)評分情況,包括生活方式,服藥依從、自我檢測、求診意識。該問卷由上海復旦大學編制而成,問卷包括3個維度,每個評估維度共有4~5個條目:為1~5分;該問卷總分范圍:18~70分,評分越高代表該患者自我管理能力越強[5]。②兩組患者護理后并發癥發生情況,包括前房出血、前房形成延遲、視神經萎縮、血管形成性疼痛。③兩組患者護理后視功功能和生存質量調查問卷(NEIVFQ-25)評分情況,包括日常活動、周邊視野、感覺適應(明/暗適應)、立體覺。該問卷由美國眼科研究所編制而成,問卷包括12 個維度,每個評估維度共有2~3個條目,等級評分(Lirkert)范圍取值為0~100分,評分越高代表該患者視覺功能以及生存質量水平能力越高[6]。
1.4 統計學處理
應用SPSS 18.0軟件處理,計數資料以[n(%)]表示,行χ2檢驗,計量資料以(±s)表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者護理前后GSMQ評分比較
兩組患者護理前GSMQ評分比較,差異無統計學意義(P>0.05),兩組護理后GSMQ評分均得到明顯提高(P<0.05),且研究組護理后的生活方式、服藥依從、自我檢測、求診意識等評分情況均高于對照組(P<0.05),見表1。
表1 兩組患者護理前后GSMQ評分比較(±s,分)

表1 兩組患者護理前后GSMQ評分比較(±s,分)
?
2.2 兩組患者護理后并發癥發生情況比較
研究組術后出現前房出血、前房形成延遲、視神經萎縮、血管形成性疼痛等并發癥總發生率為13.33%,低于對照組的53.33%,差異有統計學意義(P<0.05)。見表2。

表2 兩組患者護理后并發癥發生情況比較[n(%)]
2.3 兩組患者護理后NEI-VFQ-25評分情況比較
研究組護理后日常活動、周邊視野、感覺適應(明/暗適應)、立體覺評分均高于對照組(P<0.05),見表3。
表3 兩組患者護理后NEI-VFQ-25評分情況比較(±s,分)
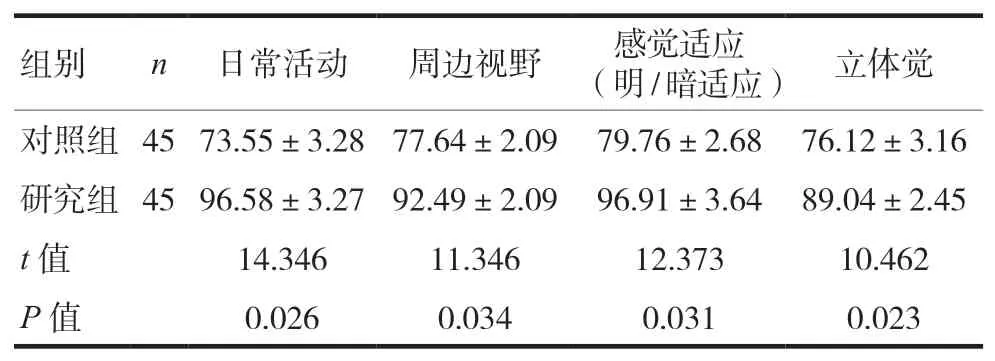
表3 兩組患者護理后NEI-VFQ-25評分情況比較(±s,分)
?
3 討論
青光眼的常見病因是由于房水循壞障礙,進而導致的眼部壓力增高。常見癥狀有:眼脹畏光、頭痛流淚、視力銳減等[9]。患者在接受手術治療后的護理模式要求十分嚴苛,如不采取有效且針對的護理模式,患者的視覺功能會逐步減退、甚至出現失明[10-13]。為保證患者術后生活質量,提升自我管理能力,對此延續性護理模式將及時跟進患者病情,做好及時評估,延長患者的護理周期,從治療方式、長期藥物服用、心理干預、問診態度等方面進行全面、綜合的控制和管理[14]。
本研究結果顯示,兩組患者護理前GSMQ評分比較,差異無統計學意義(P>0.05),兩組護理后GSMQ評分均得到明顯提高(P<0.05),且研究組護理后的生活方式、服藥依從、自我檢測、求診意識等評分情況均高于對照組(P<0.05),提示采用延續性護理模式能夠增強患者的生活調適能力,豐富自我疾病醫療管理能力。研究組術后出現前房出血、前房形成延遲、視神經萎縮、血管形成性疼痛的發生率13.33%,低于對照組的53.33%,且研究組護理后日常活動、周邊視野、感覺適應(明/暗適應)、立體覺評分均高于對照組(P<0.05),提示延續性護理模式能夠減少并發癥發生,建立患者健康信念和痊愈信心,提升患者在入院、出院階段的自我管理認知概念,滿足護理優質效力的發揮[15]。青光眼手術治療易造成患者(老年群體)心理調適的失控,影響臨床治療的成效以及恢復效果,促使病情惡化或產生心理疾病。延續性護理模式側重實施患者個體針對性心理指導,以完善回訪跟進制度監控患者病情,提供持續且長期具有效力的幫助。為滿足本研究,回訪頻次確立為出院1~2個月內1次/周,2個月之后可為1~2次/個月,時效較短,不能完全說明問題。相信隨著后續的持續性深入調查,延續性護理模式將會完全幫助患者持續健康心理防御機制,樹立良好遵醫行為,提升總體疾病管理成效。
綜上所述,針對青光眼患者手術后自我管理能力的提升,采用延續性護理模式具有顯著的臨床應用價值,減少患者術后并發癥發生情況,增加日常生活能力和感覺適應能力,全面提升患者的視功能和生活質量,值得推廣和應用。

