胸腔鏡直視下椎旁阻滯在胸腔鏡下肺葉切除術(shù)術(shù)后鎮(zhèn)痛中的應(yīng)用
柯品輝,林良青,吳清華,喻耀華
(莆田市第一醫(yī)院麻醉科,福建 莆田351100)
胸腔鏡手術(shù)作為肺癌微創(chuàng)手術(shù)最常見的一種術(shù)式,相較于傳統(tǒng)的開胸手術(shù),具有手術(shù)切口小、全身反應(yīng)輕、術(shù)后恢復(fù)快等優(yōu)點(diǎn),明顯減少患者術(shù)后呼吸困難、運(yùn)動(dòng)受限等不良癥狀的發(fā)生,近年來廣泛應(yīng)用于臨床[1-2]。目前胸科手術(shù)的主流鎮(zhèn)痛模式為硬膜外鎮(zhèn)痛與靜脈鎮(zhèn)痛[3],而胸椎旁神經(jīng)阻滯(thoracic paravertebral block, TPVB)是將局麻藥物緩慢注射到胸椎旁間隙,以阻滯胸脊神經(jīng)及其分支和交感神經(jīng),從而產(chǎn)生同側(cè)軀體鎮(zhèn)痛的效果,是一種良好的胸外科手術(shù)術(shù)后鎮(zhèn)痛方法[4-5]。為提高患者的舒適度和安全性,本研究在肺葉切除后關(guān)閉胸腔前行TPVB,觀察TPVB聯(lián)合靜脈自控鎮(zhèn)痛(patient-controlled intravenous analgesia, PCIA)相較于單獨(dú)使用PCIA是否能改善胸腔鏡手術(shù)患者的術(shù)后鎮(zhèn)痛效果。
1 病例與方法
1.1 病例
選擇2019年5月至12月本院收治的行胸腔鏡下肺葉切除術(shù)患者80例,年齡30~70歲,美國(guó)麻醉協(xié)會(huì)(ASA)分級(jí)Ⅱ-Ⅲ級(jí)。采用隨機(jī)數(shù)字表法分為椎旁阻滯組和對(duì)照組,每組40例。納入患者均無麻醉藥物過敏史,無慢性疼痛或長(zhǎng)期使用阿片類藥物史;未見凝血功能異常,無嚴(yán)重心血管疾病。排除標(biāo)準(zhǔn):對(duì)麻醉藥物過敏者;近期內(nèi)使用止痛藥者;體重指數(shù)(BMI)≥35 kg/m2者;合并有穿刺部位感染、凝血功能障礙等神經(jīng)阻滯禁忌證者。剔除標(biāo)準(zhǔn):術(shù)中及術(shù)后出現(xiàn)嚴(yán)重并發(fā)癥者;不能配合視覺模擬評(píng)分(visual analogue scale,VAS)者。本研究經(jīng)本院倫理委員會(huì)批準(zhǔn),所有患者均簽署知情同意書。
1.2 分組與處理
椎旁阻滯組關(guān)閉胸腔前由同一外科醫(yī)生在胸腔鏡直視下以術(shù)側(cè)T4-5和T8-9間隙的胸交感神經(jīng)鏈外側(cè)1 cm為穿刺點(diǎn),采用頭皮針經(jīng)手術(shù)切口到達(dá)穿刺點(diǎn),進(jìn)針0.5 cm,回抽無血和腦脊液后緩慢注射0.5%鹽酸羅哌卡因10 mL,直視下可見胸膜隆起,并向頭尾擴(kuò)散。對(duì)照組未做任何處置。所有患者采用PCIA,配方及設(shè)定:舒芬太尼3 μg/kg、帕洛諾司瓊0.25 mg加鹽水至150 mL,持續(xù)劑量3 mL/h,單次按壓劑量2 mL,間隔時(shí)間10 min,開始皮膚縫合時(shí)接PCIA泵。
1.3 麻醉方法
所有患者均應(yīng)術(shù)前禁食固體食物8 h、禁飲清亮液體2 h,無任何術(shù)前用藥。患者入手術(shù)室后穿刺并建立外周靜脈通路。連接麻醉機(jī)監(jiān)護(hù)儀,監(jiān)測(cè)心電圖、無創(chuàng)血壓、心率、血氧飽和度及熵指數(shù),利多卡因局麻后行橈動(dòng)脈穿刺術(shù)并持續(xù)監(jiān)測(cè)有創(chuàng)動(dòng)脈壓。采用靜脈麻醉誘導(dǎo),誘導(dǎo)前充分給氧去氮3 min,依次給予咪達(dá)唑侖0.05 mg/kg、舒芬太尼0.5 μg/kg,靶控輸注丙泊酚2.5 μg/mL,當(dāng)熵指數(shù)降至40~60時(shí)靜脈注射羅庫溴銨0.6 mg/kg,輔助通氣,2 min后待肌肉松弛后行雙腔支氣管導(dǎo)管插管術(shù),經(jīng)纖維支氣管鏡定位后開始機(jī)械通氣。通氣模式設(shè)定為壓力控制容量保證,VT8 mL/kg,呼氣末正壓 5 cmH2O[6]。麻醉誘導(dǎo)完成后行右側(cè)頸內(nèi)靜脈穿刺置管并開放該靜脈通路。術(shù)中麻醉維持:丙泊酚靶控輸注1.5~3.0 μg/mL,瑞芬太尼靶控輸注2.5~3.5 ng/mL,維持熵指數(shù)在40~60。間斷靜脈注射羅庫溴銨0.1 mg/kg,手術(shù)結(jié)束前15 min停用所有全麻藥。術(shù)中控制血壓、心率波動(dòng)范圍在基礎(chǔ)值±20%之內(nèi),根據(jù)需要輸注林格氏液、羥乙基淀粉注射液,維持循環(huán)穩(wěn)定,必要時(shí)使用阿托品、麻黃堿、去甲腎上腺素等心血管活性藥物。術(shù)畢自主呼吸恢復(fù)后靜注阿托品0.5 mg、新斯的明1 mg以拮抗肌肉松弛殘留。
1.4 觀察指標(biāo)
記錄術(shù)后2、4、8、12、24、48 h患者動(dòng)態(tài)VAS評(píng)分,鎮(zhèn)痛泵按壓次數(shù),鎮(zhèn)痛滿意例數(shù),鎮(zhèn)痛補(bǔ)救例數(shù),術(shù)后惡心嘔吐和頭暈等不良反應(yīng)的發(fā)生情況。
1.5 統(tǒng)計(jì)分析
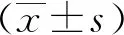
2 結(jié)果
2.1 一般資料
入組患者均順利完成手術(shù)并全部納入統(tǒng)計(jì)。椎旁阻滯阻與對(duì)照組患者間的年齡、性別、體重指數(shù)、ASA分級(jí)以及吸煙史、高血壓、糖尿病及冠心病史比較,差異均無統(tǒng)計(jì)學(xué)意義(P>0.05),見表1。
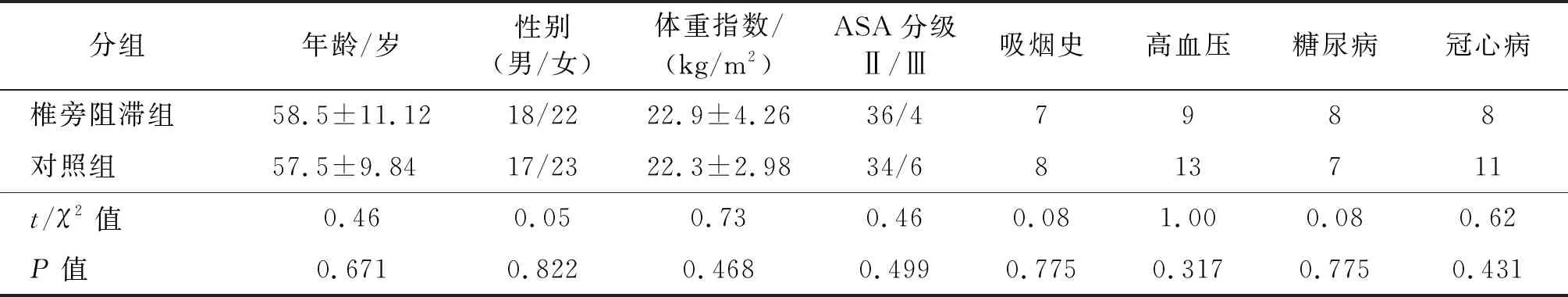
表1 兩組患者一般資料比較
2.2 術(shù)后鎮(zhèn)痛效果比較
椎旁阻滯組患者在術(shù)后2 h和8 h動(dòng)態(tài)VAS評(píng)分明顯低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.01),見表2。

表2 術(shù)后動(dòng)態(tài)VAS評(píng)分
與對(duì)照組比較,椎旁阻滯組患者PCIA按壓次數(shù)明顯減少;需要補(bǔ)救的例數(shù)明顯降低;患者術(shù)后滿意例數(shù)增多,差異均有統(tǒng)計(jì)學(xué)意義(P均<0.05),見表3。
2.3 不良反應(yīng)
椎旁阻滯組患者術(shù)后惡心嘔吐和頭暈的發(fā)生率均明顯低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P均<0.05),見表4。
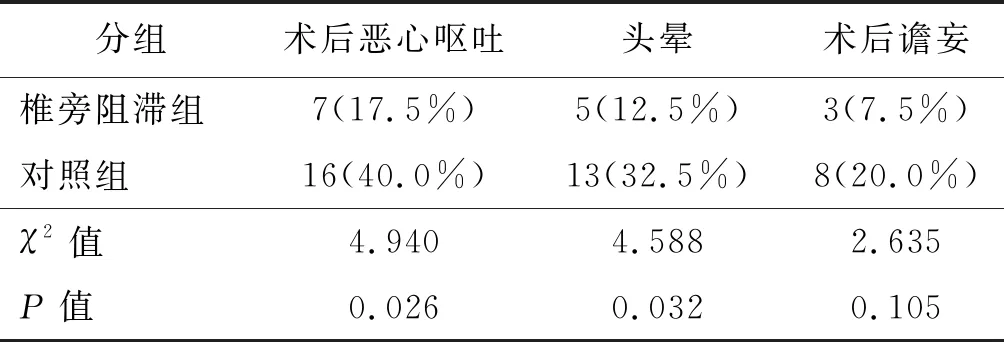
表4 不良反應(yīng)發(fā)生情況
3 討論
胸外科手術(shù)患者術(shù)后存在中重度疼痛[7],疼痛控制不充分可導(dǎo)致肺不張、支氣管痙攣和肺炎等并發(fā)癥[8],嚴(yán)重影響患者術(shù)后康復(fù)和生存質(zhì)量。研究表明,胸腔鏡下肺腫瘤切除術(shù)采用單純?nèi)砺樽恚g(shù)后急性疼痛發(fā)生率高,而阿片類藥物使用會(huì)導(dǎo)致術(shù)后惡心嘔吐和頭暈等不良反應(yīng)明顯增多[9],聯(lián)合區(qū)域阻滯技術(shù)可明顯減少上述不良事件的發(fā)生[10]。加速康復(fù)外科理念提倡在圍術(shù)期采取多模式鎮(zhèn)痛并減少阿片類藥物的使用,利于患者術(shù)后康復(fù)[11]。
TPVB不僅能減少圍術(shù)期阿片類藥物的用量,還具有鎮(zhèn)痛效果確切、并發(fā)癥少等優(yōu)勢(shì)[2],其常用的方法有超聲引導(dǎo)穿刺法和盲探穿刺法。但這兩種方法學(xué)習(xí)周期長(zhǎng),掌握難度大,并發(fā)癥的概率也高。本研究采用在肺葉切除后,由手術(shù)醫(yī)師在胸腔鏡直視下胸交感神經(jīng)鏈旁開1 cm的肋間隙進(jìn)針,經(jīng)延長(zhǎng)管將局麻藥緩慢注射到壁層胸膜下,以達(dá)到阻滯脊神經(jīng)和交感神經(jīng)的目的。本方法穿刺路徑較短、直觀、穿刺點(diǎn)易于辨認(rèn),并能實(shí)時(shí)觀察到局麻藥擴(kuò)散的情況。
研究表明,TPVB可通過阻滯交感神經(jīng),緩解內(nèi)臟神經(jīng)痛或胸椎痛的方式,對(duì)減輕肺癌患者的手術(shù)應(yīng)激反應(yīng),降低炎性因子水平與減少阿片類藥物用量具有積極作用[12]。本研究結(jié)果顯示,與對(duì)照組相比,椎旁阻滯組術(shù)后動(dòng)態(tài)VAS評(píng)分、術(shù)后48 h內(nèi)PCIA按壓次數(shù)及需要補(bǔ)救的例數(shù)都明顯降低,術(shù)后鎮(zhèn)痛滿意率明顯增加。椎旁阻滯組患者術(shù)后惡心嘔吐和頭暈的發(fā)生率也顯著降低,與祁羽鵬等[13]的研究結(jié)論一致。
本研究仍有幾點(diǎn)不足之處,如納入的病例較少,未與胸段硬膜外鎮(zhèn)痛、肋間神經(jīng)阻滯及單點(diǎn)椎旁阻滯進(jìn)行比較,其具體臨床應(yīng)用效果仍需進(jìn)一步多中心大樣本的研究。
綜上所述,為胸腔鏡下肺葉切除術(shù)患者實(shí)施胸腔鏡直視下多點(diǎn)椎旁阻滯能明顯緩解患者術(shù)后疼痛,減少術(shù)后鎮(zhèn)痛藥的使用,降低術(shù)后不良反應(yīng)的發(fā)生率,有利于患者術(shù)后康復(fù)。

