改良式痔上黏膜環切術對混合痔患者肛腸動力學指標的影響
魏小龍
張掖市第二人民醫院肛腸外科,甘肅張掖 734000
根據痔的發病部分可分為外痔、內痔及混合痔,其中混合痔是合并內痔和外痔的混合類型,在臨床較為常見,痔核脫出、出血是該病的主要臨床表現,對患者的工作及生活造成嚴重的影響[1]。對于混合痔的治療,臨床多采用外科手術治療,其中外剝內扎術是臨床較為常用的手術方式,可有效將病灶清除,但該術式創傷較大,易影響患者的肛腸功能,且術后并發癥較多,療效欠佳[2-3]。而痔上黏膜環切術具有微創、療效肯定的優點,在臨床應用廣泛。但隨著痔上黏膜環切術(PPH)的廣泛應用,也有吻合口狹窄、出血等并發癥發生,且PPH術后無法有效處理殘余皮贅,易導致術后復發[4]。而改良式PPH是通過對PPH術中荷包縫合技術改良,術中采用降落傘式縫合,可有效減少術后復發的風險,但關于其效果還有待進一步研究證實[5]。鑒于此,該研究將對在該院2019年11月—2020年6月收治的68例混合痔患者進行分析,進一步探討改良式PPH對混合痔患者的效果。現報道如下。
1 資料與方法
1.1 一般資料
該院醫學倫理委員會已審核該研究方案,患者及家屬均自愿簽署知情同意書。回顧性分析該院收治的68例混合痔患者臨床資料,根據手術方式的不同分為對照組(外剝內扎術,33例)與觀察組(改良式PPH治療,35例)。觀察組男19例,女16例;年齡23~73歲,平均年齡(46.78±7.48)歲;病程6個月~6年,平均病程(3.64±1.20)年。對照組男18例,女15例;年齡23~72歲,平均年齡(46.41±7.58)歲;病程5個月~6年,平均病程(3.67±1.16)年。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準
納入標準:①符合相關診斷標準確診[6];②臨床伴有排便不盡、疼痛、墜脹及間歇性便血等癥狀;③臨床資料完整。排除標準:①嚴重精神疾病者;②有既往肛門手術史者;③妊娠期哺乳期婦女;④腸結核等特意向肛腸疾病或直腸病變者。
1.3 方法
術前,兩組均給予清潔灌腸,并進行硬腰聯合麻醉,取截石位,常規進行消毒、鋪巾,充分擴肛,對痔核大小及分布情況進行觀察。
1.3.1 觀察組 觀察組采用改良式PPH術治療。采用4把艾利斯鉗提起肛緣皮膚,置入擴肛器,并將其縫合固定在肛緣旁,直腸黏膜呈唇狀突起,直視下進針在齒狀線上2.0 cm左右3點處,順時針采用3-0可吸收縫合線單荷包縫合,深度至腸黏膜下層,盡量相鄰針腳,密度較傳統單荷包縫合高,并放置預置線在6、9、12點位置,置入吻合器,收緊、打結3點位的荷包線,直腸黏膜呈傘面,采用勾線器從吻合器線槽內拉緊荷包縫合線及3根預置線,松開艾利斯鉗,牽拉預置線,使直腸黏膜呈降落傘狀,根據痔核情況,向內按壓痔核,直腸黏膜環進入吻合器擴張器內,收緊,擊發,保持60 s,打開吻合器并取出,仔細檢查吻合口,如有活動性出血應給予8字縫合止血,如肛緣有皮贅存在,將外痔痔核剝除,并修剪肛緣皮贅,使其平整,置入吸收性明膠海綿或止血紗布于直腸內。
1.3.2 對照組 對照組采用外剝內扎術。常規消毒肛周皮膚,并消毒肛管及直腸下段,將外痔頂端夾住后,經外痔外緣作倒“V”型切口向肛管,對皮下外靜脈叢仔細剝離直至齒狀線上方0.5 cm處,將內痔基底部暴露,并對其進行鉗夾,采用4號絲線貫穿結扎,再次對內痔基底部進行雙重結扎,將痔核組織剪除。
1.4 觀察指標
(1)比較兩組臨床療效,療效評定標準[7],①顯效:患者疼痛、墜脹、脫出、便血等癥狀消失,痔萎縮;②有效:患者臨床癥狀有所緩解,痔明顯萎縮;③無效:患者臨床癥狀無改善或加重。總有效率=(顯效例數+有效例數)/總例數×100.00%。(2)比較兩組臨床指標,包括愈合時間、術后3 d時疼痛程度、手術時間、住院時間及術中出血量,采用視覺模擬評分法(VAS)評分評估疼痛程度,0~10分,分數越高疼痛越劇烈。(3)比較兩組術前及術后7 d時肛腸動力學指標,采用消化道壓力檢測儀測定最大收縮壓(MSP)、靜息壓(ARP)、肛管高壓區長度(HPZ)。(4)比較兩組并發癥發生情況,包括肛門水腫、尿潴留、術后出血、肛門失禁、肛門疼痛。
1.5 統計方法
采用SPSS 22.0統計學軟件進行數據處理,計量資料以(±s)表示,組間差異比較以t檢驗,計數資料以頻數及百分比表示,組間差異比較以χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者的臨床療效對比
對照組顯效24例,有效6例,無效3例,總有效率為90.91%(30/33),觀察組顯效29例,有效5例,無效1例,總有效率為97.14%(34/35);兩組治療總有效率對比,差異無統計學意義(χ2=0.332,P=0.564)。
2.2 兩組患者的臨床指標對比
對比兩組手術時間,差異無統計學意義(P>0.05);觀察組術中出血量、愈合時間、住院時間及術后3 d時VAS評分均比對照組低,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者的臨床指標對比(±s)
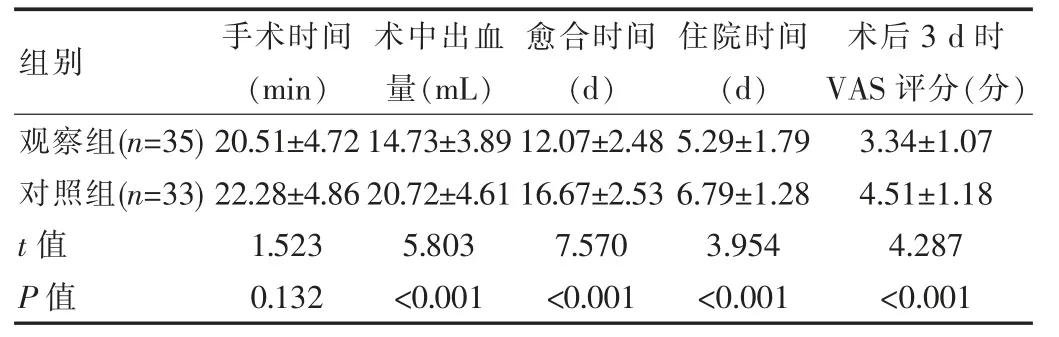
表1 兩組患者的臨床指標對比(±s)
組別 手術時間(min)術中出血量(mL)愈合時間(d)住院時間(d)術后3 d時VAS評分(分)觀察組(n=35)對照組(n=33)t值P值20.51±4.72 22.28±4.86 1.523 0.132 14.73±3.89 20.72±4.61 5.803<0.001 12.07±2.48 16.67±2.53 7.570<0.001 5.29±1.79 6.79±1.28 3.954<0.001 3.34±1.07 4.51±1.18 4.287<0.001
2.3 兩組患者肛腸動力學指標對比
術前,兩組MSP、ARP、HPZ指標對比,差異無統計學意義(P>0.05);術后,兩組MSP、ARP、HPZ水平均比術前高,且觀察組比對照組高,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者肛腸動力學指標對比(±s)
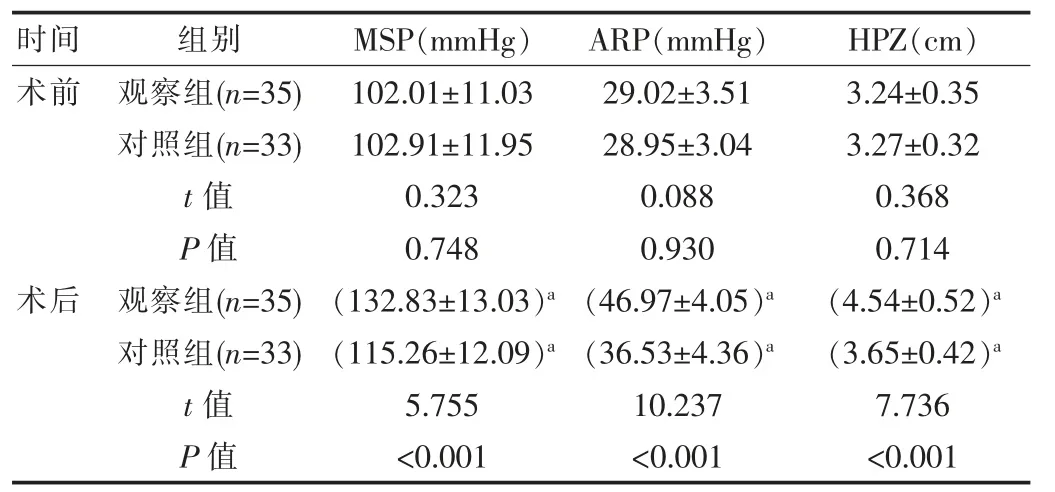
表2 兩組患者肛腸動力學指標對比(±s)
注:與同組術前相比,a P<0.05
時間 組別MSP(mmHg)ARP(mmHg) HPZ(cm)術前術后觀察組(n=35)對照組(n=33)t值P值觀察組(n=35)對照組(n=33)t值P值102.01±11.03 102.91±11.95 0.323 0.748(132.83±13.03)a(115.26±12.09)a 5.755<0.001 29.02±3.51 28.95±3.04 0.088 0.930(46.97±4.05)a(36.53±4.36)a 10.237<0.001 3.24±0.35 3.27±0.32 0.368 0.714(4.54±0.52)a(3.65±0.42)a 7.736<0.001
2.4 兩組患者的并發癥對比
觀察組術后出現尿潴留1例,肛門水腫1例,并發癥發生率為5.71%(2/35);對照組術后出現肛門水腫2例,肛門疼痛2例,出血2例,尿潴留3例,肛門失禁1例,并發癥發生率為30.30%(10/33);觀察組術后并發癥發生率低于對照組,差異有統計學意義(χ2=7.066,P=0.008)。
3 討論
混合痔是較為常見的肛腸疾病,其發病與患者的不良飲食、排便習慣及生活等因素有關,臨床可表現為局部疼痛、肛門出血、墜脹等[8]。以往臨床多采用藥物或其他保守治療,雖可有效緩解患者的臨床癥狀,但病情反復,無法從根本上對該病進行治療[9]。因此,臨床治療混合痔多采用手術治療,其中外剝內扎術是臨床傳統手術方案,具有一定的臨床效果,但因在術中將部分肛墊切除,影響患者的控便能力,術后易出現肛緣水腫、肛門失禁、尿潴留等并發癥;同時如術中切除過多,創面較大,術中出血量較多,易引起術后疼痛,不利于愈合[10]。
該研究結果顯示,觀察組術中出血量(14.73±3.89)mL、愈合時間(12.07±2.48)d、住院時間(5.29±1.79)d及術后3 d時VAS評分(3.34±1.07)分均比對照組(20.72±4.61)mL、(16.67±2.53)d、(6.79±1.28)d、(4.51±1.18)分低,且并發癥發生率(5.71%)比對照組(30.30%)低,而兩組治療總有效率比較差異無統計學意義(P>0.05),表明混合痔患者改良式PPH術創傷較小,術后疼痛較為輕微,可有效改善患者肛腸動力學水平,且具有一定的安全性。宋默等[11],采用改良PPH術治療混合痔,結果臨床治療總有效率達到100%,術后并發癥發生率8.00%,與該研究結果相似。PPH是臨床治療混合痔較為常用的手術方式,采用肛門吻合器環形切除直腸下端黏膜組織及內痔組織,并吻合近端及遠端直腸黏膜,對脫垂的肛墊進行懸吊脫垂,可有效將肛門括約肌及肛管黏膜功能恢復;但若在術中采用單荷包縫合,無法將松弛的痔上黏膜組織充分切除,進而導致切除直腸黏膜不徹底;若在術中采用雙荷包縫合,雖可有效增加黏膜切除寬度,但手術時間較長[12]。而改良式PPH術在對PPH術中的荷包縫合方式進行改良,其采用降落傘式的縫合技術,縫合針腳較為緊密,在術中預置牽引線,保證最大的牽拉限度,并可在吻合器內帶入較多的直腸黏膜組織,增加切除黏膜的寬度[13]。同時改良式PPH術中視野較為寬闊,可保證黏膜切除的均勻性;對于肛管解剖較長的患者,可在直視下進行縫合,且縫合較為緊密,減少痔核縫扎后出血的風險。同時改良式PPH術中將吻合器收緊時根據肛緣痔核情況,按壓脫垂嚴重痔核至肛內,有效提升臨床治療效果,且降落傘式縫合深度位于黏膜下層,均勻的荷包縫合,間距小,不易形成褶皺,進而減少術后疼痛及并發癥的發生[14]。
肛腸動力學是研究肛管、結腸、直腸等腸管運動的病理生理學科,其指標檢測較為方便、無創,MSP、ARP、HPZ是反映機體肛腸動力學的常見指標。混合痔患者因肛墊內壓力升高及肛門內外括約肌活動異常,可導致直腸、肛門壓力紊亂,造成MSP、ARP、HPZ下降,進一步對患者的排便功能影響較小,不利于患者的術后恢復[11]。而該研究結果顯示,術后,兩組MSP、ARP、HPZ水平均高于術前,且觀察組高于對照組,表明改良式PPH術可有效改善混合痔患者的肛腸血流動力學,利于患者術后恢復。究其原因在于改良PPH術中可有效恢復肛門括約肌及肛管黏膜的解剖位置,穩定直腸及肛門壓力,改善患者的肛腸動力學水平。
綜上所述,混合痔患者采用改良式PPH術治療的效果好,創傷較小,術后疼痛較為輕微,且可改善患者肛腸動力學水平,具有一定的安全性。

