探討消化專科護理聯合無縫對接護理對無痛內鏡診療護理量的影響
馮國艷
(湖北醫藥學院附屬襄陽市第一人民醫院消化內窺鏡室 湖北 襄陽 441000)
隨著當前醫療技術的不斷優化,內鏡技術在診療工作中的運用更為普遍。尤其是消化道內鏡檢查技術,其目前已經成為多數消化系統疾病診斷和治療的主要途徑[1]。普通內鏡技術的運用有時會給患者嚴重的不適感,很多患者甚至談“鏡”色變,這在一定程度上限制了內鏡應用。無痛內鏡是使用一定劑量的鎮靜劑或鎮痛劑,使患者在睡眠狀態下,舒適無痛苦的完成整個檢查。在當今積極倡導舒適化醫療的趨勢下,最大程度地保證無痛內鏡診療工作的順利開展,做好病房與內鏡中心的有效交接,確保患者安全,提高患者滿意度顯得尤為重要。單純的消化專科護理干預,缺乏全程性,自然在干預效果上存在限制[2]。在這種狀況下,我院提出聯合無縫對接護理干預來保證無痛內鏡診療的護理質量。具體內容報道如下。
1.資料與方法
1.1 一般資料
選取2020 年5 月—2020 年9 月湖北醫藥學院附屬襄陽市第一人民醫院500 例行無痛內鏡診療患者的臨床資料。本次研究符合《赫爾辛基宣言》要求,事先征得患者及其家屬知情同意并簽署知情同意書。納入標準:①所有患者均符合臨床行無痛內鏡診療的相關標準[3];②患者無其他嚴重的器質性缺損;③患者意識清晰,對本次研究知情。排除標準:患者資料不全。按照隨機分組的方式為對照組和觀察組,每組250 例。對照組男性134 例,女性116 例;年齡最大為68 歲,最小為22 歲,平均年齡(53.21±3.21)歲。觀察組男性124 例,女性126 例;年齡最大為69 歲,最小為21 歲,平均年齡(53.19±3.42)歲。對兩組患者的一般資料進行對比,差異無統計學意義(P>0.05),有可比性。
1.2 方法
1.2.1 對照組患者給予消化專科護理措施。在確定對患者給予消化內鏡診療時,對其進行仔細的評估,了解患者既往病史,并且做好對應的記錄。同時,就診療的流程與注意事項,與患者進行詳細的溝通。檢查前,指導患者禁食8 h、禁水4 h,口服降壓藥物的患者診療前禁食不禁藥,避免因血壓過高影響檢查;檢查后,患者在復蘇間適當的休息,待麻藥消退,患者完全清醒,生命體征正常后返回病房。
1.2.2 觀察組患者給予消化專科護理聯合無縫對接護理干預。在對照組的基礎上,對患者給予無縫對接護理干預,其內容有:(1)在接收患者后,需要根據患者的病情、個人狀況以及性格特點等,來制定具體的個性化的護理計劃。該計劃必須要從患者進入醫院到出院、出院后的跟蹤隨訪等階段,均有所涉及。為患者給予個性化的護理服務,是無縫對接護理的重要環節。其需要根據患者的不同生理狀況、心理狀況以及疾病特點等,來制定護理措施。選取責任護士,從患者入院到出院后的隨訪,都由責任護士負責,創建和諧的護患關系。(2)心理護理。多數患者入院后,確定行無痛內鏡診療前,會因對診療方式不了解或者對環境的不熟悉,而產生緊張焦慮情緒等負面情緒。因此,護理人員需要對病區環境、主管醫生、無痛內鏡檢查的流程、操作步驟等進行介紹,消除患者不良情緒。(3)檢查當天由病房護士護送患者至內鏡中心,與內鏡中心護理人員做好交接,診療結束待患者麻醉清醒后由病房護士護送回病房,根據患者診療結果,與手術醫生確認后交代患者術后飲食/術后體位等注意事項及健康教育,并做好并發癥的早期觀察和預防。(4)隨訪護理。患者出院當天做好出院指導,包括飲食指導、用藥指導、定期復查等,同時創建有效溝通平臺,例如微信、QQ、短信等,為其提供健康咨詢的途徑。
1.3 評價指標
1.3.1 運用我院自制的患者焦慮(SAS)和抑郁(SDS)評分量表[4],來對患者進行負面情緒自評,其總分100,分值越高,則患者情緒越差,反之,則越好。
1.3.2采取我院自制的患者滿意度量表,從非常滿意、滿意、不滿意幾個方面來對患者進行滿意度評估。
1.4 統計學分析
數據以統計學軟件SPSS 18.0 分析,以(x-± s)表示計量資料,經t 檢驗;以率(%)表示計數資料,經χ2檢驗,P<0.05 為差異有統計學意義。
2.結果
2.1 在干預前,觀察組與對照組的SAS 與SDS 評分比較,差異無統計學意義(P>0.05);在干預后,觀察組的SAS 與SDS 評分相較于對照組更低,差異具有統計學意義(P<0.05)。見表1。
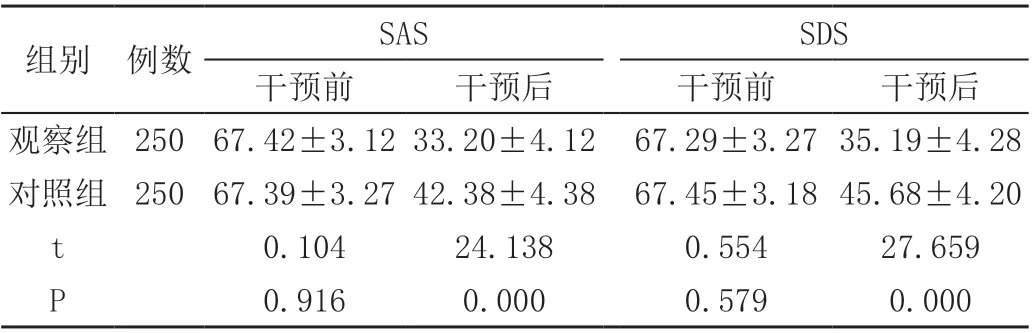
表1 兩組患者干預前后的SAS 與SDS 評分比較(x- ± s,分)
2.2 兩組護理滿意度比較
觀察組患者對護理滿意度高于對照組,差異具有統計學意義(P<0.05),見表2。
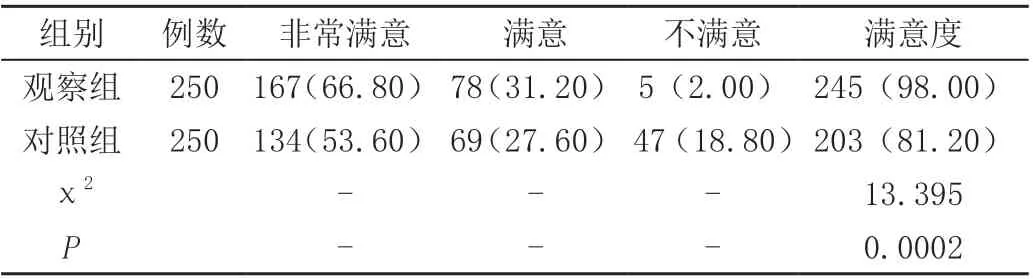
表2 兩組護理滿意度比較[n(%)]
3.討論
3.1 內鏡檢查的運用風險
內鏡檢查已成為胃腸病診療的重要診治手段,但該技術操作的侵襲性可能會給患者帶來不同程度的心理壓力,部分患者還可能因此增加心腦血管事件和胃腸道不良反應事件等風險的發生,這在一定程度上,限制了內鏡的推廣應用[5]。實施無痛內鏡診療可解決這一問題[6]。但無痛內鏡診療因使用鎮靜/鎮痛藥物等,使得患者的風險增加,很容易引起惡心、嘔吐等不良反應。在不良反應發生后,患者對于診斷和治療的依從性會受到限制,影響干預結果。
3.2 消化專科護理實施的必要性
從上文的論述中可以看出,無痛內鏡診療技術在臨床的運用范圍不斷擴大,為更多疾病的診斷和治療提供了可能。但在實施的過程中,涉及藥物的運用,在加上其是一種侵入性操作,很容易使得患者出現應激反應,自然發生不良事件的可能性提高。為了無痛內鏡診療的安全性和有效性,臨床需要采取良好地護理服務來進行干預。傳統護理沒有對實際狀況進行分析,在護理內容上也相對單一,效果缺失。在這種狀況下,臨床就無痛內鏡診療的護理措施在進行探討,以優化護理質量。消化專科護理作為一種專科護理模式,目前多用于消化科之中。消化專科護理是通過患者的生理引導、心理疏導、診療準備工作等,來緩解其不適[7]。無縫對接護理是一種全面的護理服務,其從患者入院開始,到診療結束,出院后的狀態等進行干預,這種護理服務措施能夠結合患者的具體狀況來制定針對性、階段性的護理服務,效果較好[8]。在這兩種護理模式聯合應用時,既能夠保證護理服務的專業性,又能夠保證護理服務的整體性,從而使得患者的生理和心理狀況得到優化。
3.3 研究分析
在本次研究中,對照組單純運用消化專科護理;觀察組運用消化專科護理聯合無縫對接護理,從兩組患者干預前后的焦慮與抑郁評分上看,觀察組的情緒舒緩效果更佳。從兩組患者的護理滿意度上看,觀察組的護理滿意度高于對照組,效果更好。需要注意的是消化專科護理與無縫對接護理是兩種不同的護理方案,其對于護理人員的服務理念與業務能力都存在不同的要求。這就要求在護理工作開展之前,對科室護理人員進行培訓,加強消化內科護理人員對內鏡新技術/操作流程/常見并發癥及處理措施進行培訓學習,加強考核,確保每位護理人員能勝任無痛內鏡診療中的無縫隙護理工作。
綜上所述,在實施無痛內鏡診療時,對患者給予消化專科護理聯合無縫對接護理服務,能夠改善其就醫體驗,提高患者對護理服務的滿意度,可進行臨床推廣。

