非體外循環冠狀動脈旁路移植術圍術期應用IABP病人血糖變異水平與并發癥發生風險的關系
史 堅,張靜波,邢震宇,王保申
目前,我國采用手術治療的冠心病病人逐年增多,非體外循環冠狀動脈旁路移植術(off-pump with on-pump coronary artery bypass grafting,OPCABG)應用得到普及,主動脈內球囊反搏(intra-aortic balloon pump,IABP)在冠心病重癥病人圍術期的應用也呈逐年增多趨勢[1]。近年來的研究表明,血糖波動(血糖變異)可以影響血糖控制的效果,從而影響病人預后[2-3]。有研究表明,血糖變異與包括心臟外科術后病人在內的危重癥病人死亡率明顯相關,而且無論血糖水平高低[4-7]。血糖變異是能獨立預測外科危重癥病人死亡的預后因子[7-8]。OPCABG技術沒有體外循環的操作過程,避免了因為葡萄糖代謝影響、預充液成分、低溫促進兒茶酚胺釋放以及高氧血癥升高血糖等因素造成的高血糖傾向[9]。但是,手術創傷和應激中細胞因子、炎性介質、氧自由基的大量釋放,產生抗胰島素作用,同時也通過促進升糖激素的分泌間接升高血糖[10]。因此,OPCABG術后高血糖的管理和控制仍然極為重要。目前尚沒有完全針對OPCABG圍術期應用IABP病人進行有關血糖變異性和心臟術后并發癥風險關系的臨床研究。本研究分析OPCABG圍術期應用IABP病人術前血糖水平、術中血糖水平、術后血糖水平及術后血糖變異水平與心臟術后并發癥風險的關系,為術后控制血糖水平與血糖波動提供依據,以降低OPCABG術后死亡率和相關并發癥發生率。
1 資料與方法
1.1 研究對象 選取2010年1月—2019年10月保定市第一中心醫院心臟外科收治的OPCABG圍術期應用IABP病人117例。所有病人至少有術前24 h、術中開胸后1 h、術后1 h 3個時間點的血糖測定值。
1.2 研究方法
1.2.1 治療方法 所有病人術中采用復合麻醉,氣管插管呼吸機輔助呼吸,旁路移植術常規選用左乳內動脈、橈動脈、大隱靜脈。病人術后的血糖控制方案常規遵循胸外科醫師學會(the society of thoracic surgeons)制訂的成人心臟外科血糖管理指南[11]。血糖由NOVA CCX血氣分析儀測定。
1.2.2 IABP適應證 ①圍術期發生心肌梗死;②心臟挫傷;③內科治療無效的不穩定型心絞痛;④進展性心肌梗死;⑤圍術期對重癥病人的支持及保護措施。
1.2.3 資料收集 收集病人術前、術中及術后血糖測定值,計算血糖指標,包括平均血糖(GluAve)、以標準差(SD)描述的血糖變異(GluSD)以及術后血糖變異率[(術后血糖水平-術中血糖水平)/術中血糖水平],記錄術后并發癥(術后惡性心律失常、腦血管意外、感染及心力衰竭)發生情況。病人臨床結局包括生存和院內死亡。
2 結 果
2.1 術前、術中、術后血糖及血糖平均值按診斷標準11.1 mmol/L分組的院內死亡率和嚴重心臟并發癥發生率比較 117例病人中,男83例,女34例;年齡(61.2±9.6)歲;院內死亡8例,死亡率為6.8%,術后發生心力衰竭40例(34.2%),術后發生嚴重心律失常6例(5.1%)。117例病人共計有351個血糖測定值,未出現嚴重低血糖測定值(<2.5 mmol/L)。術后血糖及平均血糖值≥11.1 mmol/L病人并發癥總發生率高于<11.1 mmol/L病人(P<0.05)。詳見表1。
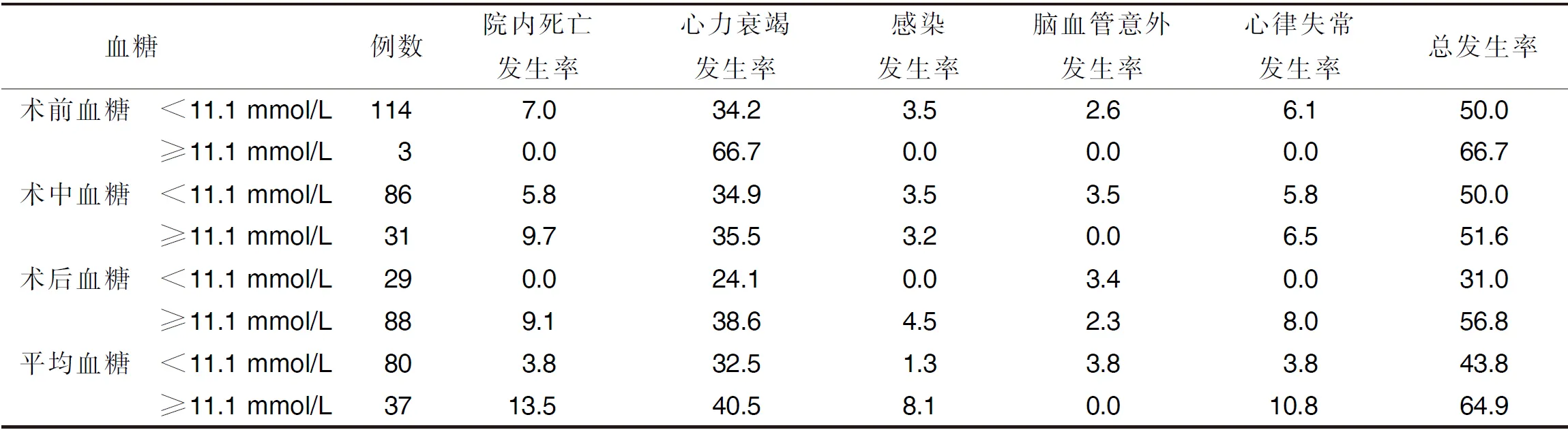
表1 術前、術中、術后血糖及血糖平均值按診斷標準11.1 mmol/L分組的院內死亡率和并發癥發生率比較 單位:%
2.2 按照血糖變異及術后血糖變異率水平中位數分組的死亡和并發癥發生率比較 將病人按照血糖變異及術后血糖變異率的中位數分組,比較組間術后死亡率、嚴重并發癥發生率。血糖變異≥4.2 mmol/L組病人并發癥總發生率高于<4.2 mmol/L組病人(61.0%與39.7%,P<0.05),血糖變異率≥1.32組病人總體并發癥發生率高于<1.32組病人(60.3%與40.7%,P<0.05)。詳見表2、表3。

表2 按血糖變異中位數分組的院內死亡以及并發癥發生率比較 單位:%

表3 按術后血糖變異率中位數分組的院內死亡和并發癥發生率比較 單位:%
2.3 Logistic回歸分析 為避免各個因素之間可能存在的交互作用,將病人血糖水平變量均納入Logistic 回歸,因變量為并發癥,自變量為術前血糖、術中血糖、術后血糖、血糖標準差、術后血糖變異率。Logistic 回歸結果顯示,術后血糖、術后血糖變異率為影響OPCABG圍術期應用IABP病人并發癥發生的危險因素(P<0.05)。詳見表4。
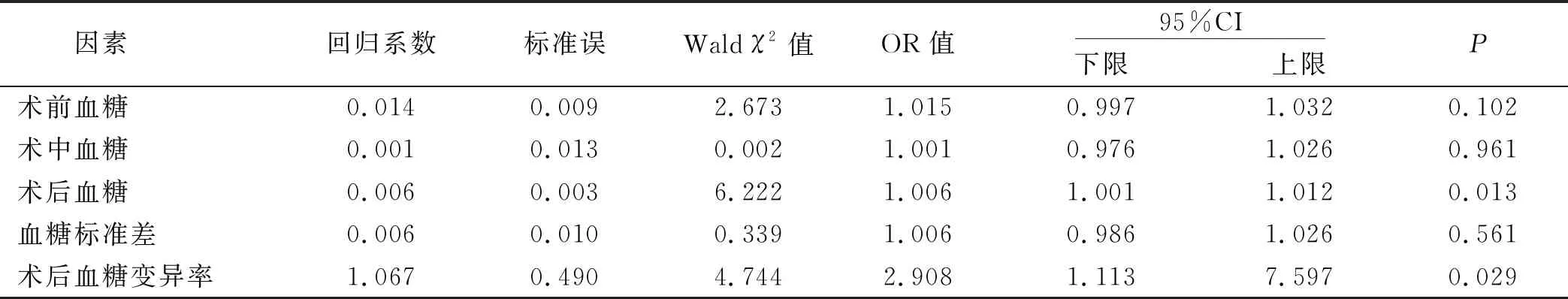
表4 OPCABG圍術期應用IABP病人并發癥發生的Logistic 回歸分析
3 討 論
心臟術后高血糖是手術創傷所致應激反應的表現之一。高血糖可增加冠狀動脈旁路移植術(CABG)圍術期病人死亡率以及手術并發癥發生率,已經得到很多研究證實[4-5,7-8,12-13]。已有研究表明,高血糖引發圍術期不良后果主要是由于以下原因造成:更高的左心室功能障礙發生率,內膜功能改變,更多的彌漫性冠狀動脈病變,纖溶和血小板功能失常和糖利用功能障礙[9,14]。在心臟方面,高血糖水平會加劇心肌再灌注損傷,并且引起冠狀動脈內膜功能障礙[15],繼而增加心肌缺血事件發生率[16]。在血糖控制方面,在重癥醫學領域曾經有巨大影響力的強化胰島素治療(intensive insulin therapy,IIT),近年來有多項研究表明,對于心臟外科以及接受CABG手術病人都未能體現出明顯益處,反而增加了低血糖等危險[17-19]。2009年發表的大型、多中心NICE-SUGAR研究表明,危重病人強化血糖控制會增加死亡和嚴重低血糖的風險[20]。強化血糖控制和IIT已經明顯受到廣泛質疑。
血糖變異性是反映血糖波動的指標,表示個體在一定時間內血糖波動的程度,其不依賴于血糖水平而獨立存在。最常用的血糖變異水平指標就是血糖水平的標準差。以標準差描述的血糖變異指標是統計學上一種常用的離散指標,是評估血糖變異性的簡便參數,與危重癥病人的死亡率相關[2,21]。Hermanides等[22]進行了一項針對重癥監護室病人的大型回顧性隊列研究,除了用標準差表示血糖變異指標,也使用了平均血糖水平隨時間的變異指標,這兩者都與重癥監護室死亡率密切相關,而且不論血糖均值的高低。
本研究對117例OPCABG術后應用IABP病人進行回顧分析,結果顯示,術后血糖及平均血糖≥11.1 mmol/L病人術后并發癥發生率較<11.1 mmol/L的病人升高。無論是以標準差描述的血糖變異指標還是術后血糖變異率都與術后并發癥發生率相關。本研究結果顯示,血糖變異≥4.2 mmol/L組病人并發癥總發生率高于<4.2 mmol/L組病人(61.0%與39.7%,P<0.05),血糖變異率≥1.32組病人并發癥總發生率高于<1.32組病人(60.3%與40.7%,P<0.05),提示用血糖變異水平評估OPCABG術后應用IABP病人的預后更有效。和以往多項相關研究類似,本研究提示血糖變異水平尤其術后血糖變異率獨立于血糖水平,是OPCABG術后病人并發癥發生率升高的獨立危險因素,血糖變異水平較高的并發癥發生率明顯升高。研究表明,由外科、麻醉、護理等各學科人員共同參與配合,控制心臟手術病人圍術期血糖穩定,改善了病人預后[13,23]。同時為了安全、有效、平穩控制血糖,連續血糖監測日益受到重視[4],有關研究還待進一步深入。本研究表明,對于OPCABG圍術期應用IABP病人,術后并發癥發生率隨術后血糖及平均血糖升高顯著上升,并且術后并發癥發生率隨血糖變異及術后血糖變異率的升高顯著升高。 血糖水平和血糖變異性是血糖控制的重要方面,術后血糖變異水平可能獨立于血糖水平,對OPCABG圍術期應用IABP病人預后的影響更大,用其評價預后可能更準確。

