通體活絡法治療脾腎陽虛型難治性腎病綜合征的臨床研究及安全性評價※
王耀琪 楊洪娟 胡秀紅 王 靜 崔紅蕊 徐保振 李丹露 王 濤 鄭德喜 張 葉
(河北醫科大學2019級碩士研究生,河北 石家莊 050011)
腎病綜合征(nephrotic syndrome,NS)是多種原因引起腎小球基膜通透性增加,以大量蛋白尿、低蛋白血癥、水腫、高脂血癥為主表現的一組臨床癥候群,常見的病理類型主要包括微小病變性腎病、膜性腎病、系膜增生性腎小球腎炎、系膜毛細血管內增生性腎炎及局灶節段性腎小球硬化癥等[1]。臨床上對于NS主要以激素和(或)免疫抑制劑治療為主,但大約有15%~25%的患者經足量激素治療后無效,或激素治療依賴,或初次激素治療敏感有效而復發后再治無效,或頻繁復發,這些都屬于難治性NS(RNS)范疇[2]。目前,西醫治療RNS主要通過延長給藥時間,或加大給藥劑量,或調整、增加免疫抑制劑的應用,以期達到改善患者病情的目的,但長時間用藥易出現嚴重的不良反應,使得患者治療依從性受到影響[3]。目前中醫藥已被廣泛用于RNS的治療,研究顯示其在提高治療效果、改善患者臨床癥狀及降低不良反應方面均表現出一定優勢[4-7]。為進一步驗證療效,2018-01—2020-10,我們在西醫常規治療基礎上加用通體活絡法治療RNS 30例,并與單純西醫常規治療30例對照觀察,結果如下。
1 資料與方法
1.1 一般資料 全部60例均為河北醫科大學第一醫院腎內一科收治的RNS住院患者,按照隨機數字表法分為2組。治療組30例,男17例,女13例;年齡18~72歲,平均(37.45±5.89)歲;病程9個月~5年,平均(2.01±0.37)年;病理類型:局灶節段性腎小球硬化癥2例,微小病變性腎病6例,膜性腎病20例,系膜增生性腎炎2例。對照組30例,男16例,女14例;年齡19~72歲,平均(38.03±5.17)歲;病程8個月~4.5年,平均(2.06±0.31)年;病理類型:局灶節段性腎小球硬化癥3例,微小病變性腎病7例,膜性腎病18例,系膜增生性腎炎2例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 診斷標準
1.2.1.1 西醫診斷 參照《實用內科學》[8]中RNS的診斷標準,且患者經初始激素干預治療后有效但復發后再次治療無效,或激素干預治療8~12周后癥狀無明顯改善。
1.2.1.2 中醫診斷 參照《中醫內科常見病診療指南:西醫疾病部分》[9]中脾腎陽虛型RNS的診斷標準。主癥:畏寒肢冷,腰膝痠軟,面身浮腫,食少納呆。次癥:面色白,神疲乏力,夜尿清長,大便溏稀。舌脈:舌淡有齒痕,脈沉弱。具備以上主癥2項,次癥2項,再結合舌脈即可診斷。
1.2.2 納入標準 符合上述西醫診斷標準及中醫辨證標準;均進行腎臟組織病理學檢查,腎小球濾過率≥60 mL/(min·1.73 m2);能夠接受中醫治療,臨床資料完整;患者參與研究均為自愿,同時簽署同意書。
1.2.3 排除標準 繼發性NS者;患有嚴重肝臟功能障礙、免疫系統疾病、精神系統疾病、凝血功能障礙、惡性腫瘤者;對本研究藥物過敏者;妊娠期與哺乳期婦女;臨床資料不全者;不能良好執行醫師對于生活方式及藥物服用的囑托,依從性差,導致療效不佳者。
1.3 治療方法
1.3.1 對照組 予西醫常規治療。醋酸潑尼松片(浙江仙琚制藥股份有限公司,國藥準字H33021207)口服,初始劑量1 mg/(kg·d),連用8周后逐漸減少劑量(每隔1~2周減至原劑量的90%~95%),減至5~10 mg/d時維持治療;注射用環磷酰胺(江蘇恒瑞醫藥股份有限公司,國藥準字H32020857)0.4 g加入0.9%氯化鈉注射液250 mL中,每日1次靜脈滴注,連用2 d,每月1次。同時指導患者低鹽、低脂、優質蛋白飲食,并予利尿消腫、抗凝、調脂等對癥藥物治療。
1.3.2 治療組 在對照組基礎上加用中醫通體活絡法綜合治療,包括口服中藥、振督扶陽藥灸、溫腎暖足方、溫針灸及刺絡療法。
1.3.2.1 口服中藥 藥物組成:制附子15 g,桂枝12 g,白芍10 g,大棗10 g,干姜24 g,生姜10 g,茯苓20 g,白術15 g,炙甘草6 g。日1劑,水煎取汁300 mL,分早、晚2次溫服。
1.3.2.2 振督扶陽藥灸 取穴:大椎、肺俞、脾俞、胃俞、大腸俞、腎俞、膀胱俞、命門、次髎。藥物組成:桂枝30 g,肉桂30 g,白芷30 g,茯苓30 g,芥子30 g,丁香30 g,制附子30 g,皂角30 g,麻黃30 g,黃芪30 g,桔梗20 g,小茴香30 g,蒼術30 g,白術30 g。將上述藥物混勻打粉,再用姜汁調和,制成餅狀,置于上述穴位上,再放置適量艾絨進行藥灸,每穴灸3~5壯,每周1次。
1.3.2.3 溫腎暖足方 藥物組成:制附子15 g,肉桂20 g,花椒20 g,艾葉30 g,桂枝30 g,小茴香20 g,紅花20 g,炮姜30 g,伸筋草30 g,巴戟天20 g,菟絲子20 g,桃仁20g。日1劑,水煎取汁1000 mL,待水溫降至40 ℃左右足浴,每日1次,每次15~30 min,以微汗出為宜。
1.3.2.4 溫針灸 取穴:大椎、命門、腎俞(雙側)、委中(雙側)、承扶(雙側)、委陽(雙側)、三陰交(雙側)、中脘、天樞(雙側)、關元、足三里(雙側)。每次辨證選穴5~10個,常規進針得氣后,針柄捏艾絨,燃艾3~5壯,待艾絨燃盡后拔針。每日1次,每周3次。
1.3.2.5 刺絡療法 患者取俯臥位,選取在四肢皮部明顯瘀絡處進行常規消毒,用一次性輸液針在所選部位快速點刺至淺層皮膚滲血,用閃火法快速吸附在出血處,留罐3~5 min,起罐后用酒精棉球擦干血跡并消毒皮膚。每周1次。
1.3.3 療程 2組均治療6個月后統計療效。
1.4 觀察指標及方法
1.4.1 中醫癥狀積分 比較2組治療前后中醫癥狀積分變化情況,根據《中藥新藥臨床研究指導原則(試行)》[10]中相關內容擬訂評分標準,主癥包括畏寒肢冷、腰膝痠軟、面身浮腫、食少納呆,次癥包括面色白、神疲乏力、夜尿清長、大便溏稀,分別按無、輕、中、重度的原則,主癥評為0、2、4、6分,次癥評為0、1、2、3分,將主癥與次癥所得分數相加得出總積分。
1.4.2 實驗室指標 于比較2組治療前后血尿素氮(BUN)、肌酐(Cr)、甘油三酯(TG)、總膽固醇(TC)、白蛋白(Alb)、24 h尿蛋白定量(24 h-UTP)水平。
1.4.3 不良反應 比較2組治療期間繼發感染、肝功能異常及庫欣樣體征不良反應發生情況。
1.5 療效標準 完全緩解:臨床癥狀消失,血漿ALB>35 g/L,24 h-UTP<300 mg/24 h;顯著緩解:臨床癥狀顯著好轉,血漿Alb水平顯著改善,但<35 g/L,24 h-UTP<1000 mg/24 h;部分緩解:臨床癥狀有所好轉,血漿Alb水平較前有所升高,但<30 g/L,24 h-UTP較前下降≥50%;無效:臨床癥狀未消除,血漿Alb及24 h-UTP與治療前比較無顯著變化,腎功能惡化[9]。
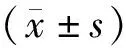
2 結果
2.1 2組療效比較 見表1。

表1 2組療效比較 例(%)
由表1可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
2.2 2組治療前后中醫癥狀積分變化比較 見表2。
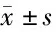
表2 2組治療前后中醫癥狀積分變化比較 分,
由表2可見,2組治療后中醫癥狀畏寒肢冷、腰膝痠軟、面身浮腫、食少納呆、面色白、神疲乏力、夜尿清長、大便溏稀評分及總分與本組治療前比較差異均有統計學意義(P<0.05),均降低,且治療組治療后中醫癥狀畏寒肢冷、腰膝痠軟、面身浮腫、食少納呆、面色白、神疲乏力、夜尿清長、大便溏稀評分及總分與對照組治療后比較差異均有統計學意義(P<0.05),治療組各項評分均低于對照組。
2.3 2組治療前后BUN、Cr、TG,TC、Alb及24 h-UTP水平變化比較 見表3。
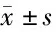
表3 2組治療前后BUN、Cr、TG、TC、Alb及24 h-UTP水平變化比較
由表3可見,2組治療后TG、TC、ALB及24 h-UTP水平與本組治療前比較差異均有統計學意義(P<0.05),TG、TC、24 h-UTP均降低,Alb均升高,但2組治療前后BUN及Cr水平比較差異均無統計學意義(P>0.05)。治療組治療后TG、TC、Alb及24 h-UTP水平與對照組治療后比較差異均有統計學意義(P<0.05),治療組TG、TC、Alb、24 h-UTP水平改善均優于對照組。
2.4 2組治療期間不良反應比較 見表4。

表4 2組治療期間不良反應比較 例(%)
由表4可見,2組治療期間不良反應發生率比較差異有統計學意義(P<0.05),治療組低于對照組。
3 討論
RNS是一種較為特殊的NS類型,該類患者病程較長,對于激素治療的敏感性較差或易出現激素依賴現象,若未能得到有效治療則會進展為腎衰竭。研究顯示,大約45%~55%的RNS患者5年內會進展為終末期腎病,嚴重危及患者生命[11]。RNS的主要臨床表現為“三高一低”,即高蛋白尿、高脂血癥、高度水腫、低蛋白血癥,表現為BUN、Cr、TG、TC、Alb及24 h-UTP水平異常。目前,激素與細胞毒性藥物聯合應用仍是治療RNS的主要手段之一,如潑尼松聯合環磷酰胺,但是聯合用藥后不良反應發生風險增加,且治療效果并不十分理想[12]。因此,探尋臨床治療效果較好且安全性較高的治療方法是目前亟待解決的問題。
中醫藥在慢性腎臟病的治療中顯示出良好的增效減毒作用,采取中西醫結合方案治療RNS逐漸成為臨床研究熱點[13]。中醫學無RNS之病名,依據其癥狀特點可將其歸結為虛勞、水腫等范疇,我們根據多年臨床觀察發現,RNS患者多為素體脾陽不足,腎陽虧虛,又外感寒邪,寒邪侵襲膀胱經,導致衛外藩籬不固。患者為慢性病程,素體虛弱且多長期使用激素及免疫抑制劑,肺氣耗散,衛外不固。寒邪循經入里,侵襲臟腑,使臟腑功能下降,無力抗邪外出,致病情纏綿難愈。邪氣久稽不散,進一步損傷正氣,易衍生變證。故RNS病機以脾腎陽虛為本,膀胱經寒邪稽留為標。治療應遵循溫補脾腎、祛寒散邪、固護衛表的原則。基于此,我們創立了中醫通體活絡的綜合療法治療RNS,此療法以“有諸內必形諸外”為理論基礎,認為內在臟腑的病變會通過外在經絡的瘀阻表現出來,治療亦內治和外調相結合,采用通體活絡法,內調臟腑,外通經絡,內外兼顧,使得經絡通暢、五臟安和。
通體活絡法是由口服中藥、振督扶陽藥灸、溫腎暖足方、溫針灸及刺絡療法組成。其中口服中藥是以桂枝加附子湯加減而來,方中桂枝湯調和營衛,溫經解表;配伍附子溫補表里之陽,在外可固護表陽,固表驅邪,在里可溫補腎陽,增強腎的氣化作用,溫陽利水;再加茯苓、白術健脾利水;干姜溫中化飲。全方扶陽固表,調和營衛,并能利水祛濕。振督扶陽藥灸選取茯苓、白術健脾利水;蒼術、白芷燥濕利水;黃芪益衛固表,利水退腫;桂枝溫經通陽;制附子、肉桂補火助陽,增加腎的氣化作用;麻黃、桔梗開宣肺氣;皂角、芥子溫肺祛痰,祛除肺中寒飲;小茴香、丁香祛寒止痛,理氣和胃,溫補中焦。從肺、脾、腎三臟論治,開宣上焦肺氣,“提壺揭蓋”,使上焦水飲從汗而解;中焦溫補脾胃,燥濕利水,培護后天脾土;下焦祛除寒邪,溫補元陽,使下焦水飲氣化從小便而利。再用生姜汁調和制成藥餅,選取大椎、肺俞、脾俞、胃俞、大腸俞、腎俞、膀胱俞、命門、次髎進行藥灸,其中大椎是手、足三陽經與督脈陽氣匯集之處,灸之可益氣壯陽;背俞穴為五臟六腑之氣輸注于背部的腧穴,肺俞、脾俞、胃俞、腎俞、大腸俞、膀胱俞分別為為肺、脾、腎三臟以及其對應的腑的背俞穴,灸之可以治療對應臟腑的病變;命門為元氣之根本,灸之可以培元固本;次髎是足太陽膀胱經上治療泌尿及生殖系統疾病的要穴;灸之可溫通膀胱經經氣,疏理氣機。通過艾灸和生姜的溫通的力量,將藥物滲透入皮膚,達到溫通經絡、散寒除濕的效果。溫腎暖足方中制附子、肉桂溫補下元;艾葉、桂枝、小茴香溫經散寒通脈;花椒、炮姜溫中散寒;巴戟天、菟絲子補腎助陽;伸筋草、桃仁、紅花祛風除濕、活血化瘀。根據全息生物學理論,全身各部位在足部都有其對應的反射區,刺激相應的反射區就可治療相應部位的疾病,所以我們采用足浴療法,可最大效應的發揮藥物療法,疏通經氣,調理氣血,調節臟腑功能[14]。研究表明針灸在治療慢性腎臟病方面療效顯著,可以提高患者免疫力,減輕水腫,減少復發,提高臨床療效,且具有安全、方便、經濟、無毒副作用等優勢[15]。因此,我們在通體活絡法中加入了溫針灸治療,并以督脈、任脈、足太陽膀胱經腧穴為主,補腎溫陽的同時,疏解稽留足太陽膀胱經的寒邪,并輔以足太陰脾經、足陽明胃經腧穴,意在健脾和胃以使氣血生化有源。針刺得氣后輔以艾絨溫針,借助艾火溫通滲透力量能更好作用于經絡,助陽祛邪。另外,我們臨床還發現由于RNS多病程漫長,久病傷絡,患者四肢大多有浮于皮部的瘀絡,瘀血不去,新血不生,故在瘀絡處點刺放血,有助于經絡氣血暢通,營養周身,改善肢體末端的氣血循環。以上諸法合用,通體活絡,溫腎助陽健脾,陽氣生則氣機運行有力,經絡暢則扶正祛邪無阻,從而有效改善RNS的中醫癥狀。
本研究結果表明,治療組總有效率明顯優于對照組(P<0.05),治療后中醫癥狀畏寒肢冷、腰膝痠軟、面身浮腫、食少納呆、面色白、神疲乏力、夜尿清長、大便溏稀評分及總分均明顯低于對照組(P<0.05),TG、TC、Alb及24 h-UTP水平改善優于對照組(P<0.05),不良反應發生率明顯低于對照組(P<0.05)。提示通體活絡法治療脾腎陽虛型RNS臨床療效確切,可明顯改善患者中醫癥狀,改善腎功能,降低血脂水平,減少尿蛋白排泄,提高血漿Alb水平,減少不良反應的發生,安全可靠,值得臨床推廣應用。

