腹式輔助呼吸法預防及干預無痛胃鏡低氧血癥的效果觀察
閆 明,任 和,余加應,程貴濤
(遵義市第五人民醫(yī)院,貴州 遵義 563000)
無痛胃鏡引發(fā)的低氧血癥時常發(fā)生,可誘發(fā)嚴重的心肺并發(fā)癥,是無痛胃鏡麻醉管理中比較棘手的問題[1]。無痛胃鏡實施麻醉中對呼吸的抑制造成低氧血癥是無痛內鏡技術中最常見、最普遍的風險,面對無痛胃鏡中的低氧血癥我們并不是束手無策,本研究旨在證實通過在事件的早期給予積極有效的干預,采用腹式輔助呼吸法進行呼吸道管理,幫助受檢者度過嚴重呼吸抑制時期,有效預防該事件發(fā)生,從而避免不可逆轉的后果,保障實施無痛胃鏡診療患者的安全。本次研究通過大量臨床實踐,取得良好效果,報道如下。
1 資料與方法
1.1 一般資料
選取我院2019年4月-2020年12月門診或者住院行無痛胃鏡診療的患者400 例作為研究對象,運用隨機數表法隨機分為對照組(采用傳統(tǒng)管理模式)200 例,觀察組(采用腹式輔助呼吸管理模式)200 例。2。三組患者男女比列共計163:137,對照組患者年齡18~65,( 40.6 ±5.2) 歲,體重44~75(52.24)Kg,ASA I 級60 例,ASA II 級140 例,觀察組患者年齡19~66,( 42.4 ±4.6)歲,體重45~74(51.62)Kg,ASA I 級65例,ASA II 級135 例。2 組患者性別、年齡、體重等一般資料比較差異均無統(tǒng)計學意(P>0.05) ,具有可比性。所有納入研究的患者排除嚴重的心肺、肝腎嚴重疾患;排除有胸廓畸形、腹部腫瘤等;排除精神疾病不能語言交流行動不能自理的患者。本次研究為市級科研項目,研究獲得本院倫理委員會通過,所有患者均簽署知情同意書。
1.2 方法
常規(guī)無痛胃鏡麻醉準備。患者禁食禁飲8h 以上,在候診區(qū)建立靜脈通路,左側臥于檢查床,鼻導管吸氧,3-5mL/min。血氧飽和度、血壓、心率常規(guī)監(jiān)護監(jiān)測。麻醉藥物:舒芬太尼0.05μg~0.1μg /kg 緩慢推注后繼續(xù)給予丙泊酚2.0~3.0 mg/kg,患者進入鎮(zhèn)靜狀態(tài),睫毛反射消失后立即停藥并開始胃鏡操作。檢查過程中,若是出現心率低于50 次/分,收縮壓低于70mmHg 立即予以阿托品或者麻黃堿對癥處理,如果出現呼吸抑制血氧飽和度低于60%且干預無效立即行氣管插管。
對照組采用傳統(tǒng)的無痛胃鏡麻醉管理方法:麻醉醫(yī)師按照患者體重估算推注丙泊酚達到深度鎮(zhèn)靜狀態(tài)后,內鏡醫(yī)師便開始操作,患者的生命體征由監(jiān)護儀進行監(jiān)測,當患者出現劇烈嗆咳或者監(jiān)護儀發(fā)出血氧飽和度下降的警報時麻醉醫(yī)師才進行呼吸干預。一旦發(fā)生低氧血癥我們通常是立即停止操作,增大氧流量、通過開放氣道和面罩輔助通氣進行干預,情況嚴重不能改善還需要立即行氣管插管進行正壓通氣。
觀察組采用腹式輔助呼吸管理模式:當患者麻醉達到中度或深度鎮(zhèn)靜時開始行內鏡操作。麻醉醫(yī)生站立在患者的一側,一只手固定在患者下頜處使患者頭稍稍上傾,另一只手平放緊貼在劍突下的上腹部。在操作過程中,麻醉醫(yī)生一方面密切注意心電監(jiān)護儀各項指標,一方面用放在上腹部的手掌感受患者的呼吸運動度。當患者呼吸運動度明顯減弱或停止,不等血氧飽和度下降,立即實施腹式輔助呼吸。固定在下頜的手用拇指頂住下頜角以打開氣道空間,緊貼在上腹部的手用手掌向下按壓腹部,按壓深度5cm 左右,頻率1-1.5s,具體根據血氧飽和度調整,當患者自主呼吸恢復,血氧飽和度恢復正常范圍后停止按壓。情況嚴重不能改善立即行氣管插管進行正壓通氣。
1.3 觀察指標
觀察項目:①分別統(tǒng)計各組發(fā)生呼吸抑制例數(spo2<95);②觀察抑制程度(以spo2 下降數值劃定),輕微抑制:spo2 94-90,輕度抑制:spo2 89-80,中度抑制:spo2 79-70,重度抑制:重度抑制spo2 <69-50,呼吸停止spo2<49;③記錄各組的處理及轉歸。
1.4 統(tǒng)計學分析
計數資料用百分比(%)進行表示,卡方(χ2)檢查,計量資料用±s表示,t檢查,有統(tǒng)計學意義則用P<0.05 表示。
2 結果
2.1 兩組發(fā)生呼吸抑制例數及抑制程度比較
見表1。
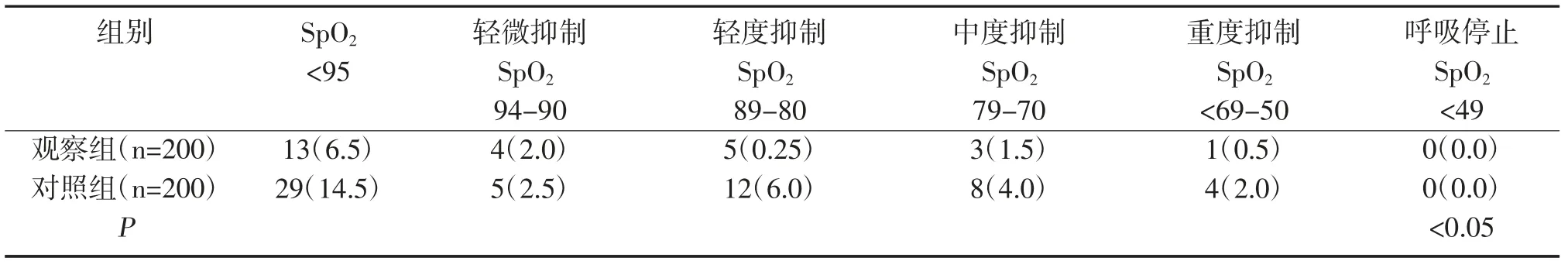
表1 兩組呼吸抑制發(fā)生情況比較 %
2.2 兩組發(fā)生呼吸抑制后的處理及轉歸
見表2。
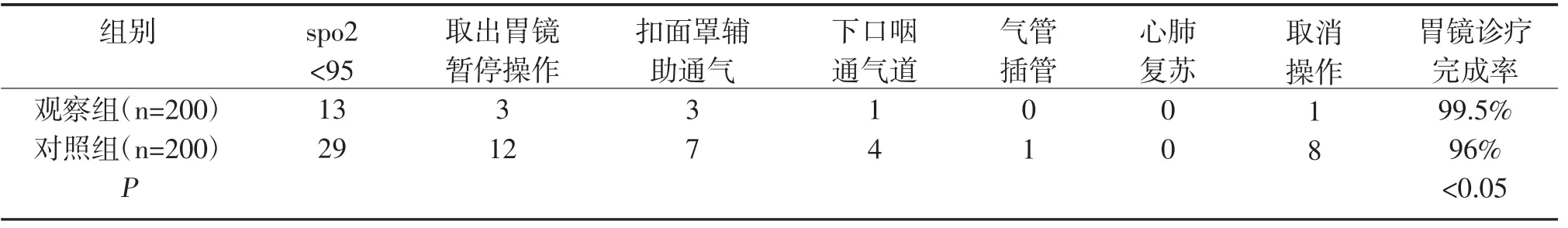
表2 兩組發(fā)生呼吸抑制后的處理及轉歸比較
3 討論
隨著人們生活質量的提升,對于醫(yī)療診治的舒適性要求越來越高,在這種需求下,無痛胃鏡在臨床得以廣泛開展,并且已然成為一種趨勢。目前無痛胃鏡都采用的是全憑靜脈麻醉,無論采用那種靜脈麻醉藥品,特別是現在通常采用聯合用藥下都會發(fā)生不同程度的呼吸抑制,再加上胃鏡操作需經口進行,大面積擠占、壓迫、阻塞呼吸道,極易誘發(fā)低氧血癥。此外,無痛胃鏡操作中面臨著高齡、吸煙、肥胖、呼吸道感染等低氧血癥的高危因素,這些均可以導致無痛胃鏡中低氧血癥的高發(fā)生率[2][3],說明呼吸道管理是行無痛胃鏡檢查的重中之重。
成人機體的氧耗量大約為250ml/min,呼吸空氣時肺泡氧儲備僅450ml,如不給予吸氧則耐受無呼吸的時限不足2min,此時如果發(fā)生嚴重呼吸抑制,而不能提供加壓給氧,就不能保證正常機體氧供的通氣。目前我們常用的靜脈麻醉藥品為丙泊酚和舒芬太尼,這兩樣藥品的血液濃度正好也在2min 左右達峰值。因此在麻醉后2min 內這一時段受檢者的呼吸抑制程度最重,最易出現SpO2的降低,甚至低氧血癥的發(fā)生。
傳統(tǒng)的無痛胃鏡管理方法是麻醉醫(yī)師按照患者體重估算推注丙泊酚達到深度鎮(zhèn)靜狀態(tài)后,內鏡醫(yī)師便開始操作,患者的生命體征由監(jiān)護儀進行監(jiān)測,當患者出現劇烈嗆咳或者監(jiān)護儀發(fā)出血氧飽和度下降的警報時麻醉醫(yī)師才進行呼吸干預。一旦發(fā)生低氧血癥我們通常是立即停止操作,增大氧流量、通過開放氣道和面罩輔助通氣進行干預,情況嚴重不能改善還需要立即行氣管插管進行正壓通氣。一方面患者檢查的連續(xù)性會被打亂,麻醉醫(yī)生和手術醫(yī)生均會增加內心壓力;另一方面更危險的是患者心率和血壓的劇烈波動,這意味著具有潛在的心臟氧耗增加和氧供減少的風險。
腹式輔助呼吸法來源于腹部按壓心肺復蘇(A-CPR)法[4][5],筆者在長期的實際工作中摸索總結出來針對無痛胃鏡干預低氧血癥的一種輔助呼吸方法。當呼吸停止時腹部被按壓膈肌會上移,利于肺部氣體排出,放松時借助重力和自身彈性膈肌下移,導致胸腔負壓增大,有利于空氣進入肺部,借助腹部按壓實現了"肺泵"的吸氣與呼氣作用,從而起到了體外人工輔助通氣作用。 2013年9月我國醫(yī)療專家發(fā)表腹部提壓心肺復蘇專家共識,里面明確經腹實施CPR 可以通過腹部按壓實現了不間斷人工循環(huán)狀態(tài)下給予通氣, 使肺泡換氣功能有效進行,確保CPR 時的氧合。
本次研究中觀察組輕微抑制4 例,輕度抑制5 例,中度抑制3 例,重度抑制1 例,明顯低于對照組輕微抑制5 例,輕度抑制12 例,中度抑制8 例,重度抑制4 例,差異有統(tǒng)計學意義,P<0.05。觀察組取出胃鏡暫停操作3 例,取消操作1 例,胃鏡完成率99.5%,明顯低于對照組胃鏡暫停操作12 例,取消操作8 例,胃鏡完成率96.0%,差異有統(tǒng)計學意義,P<0.05。
無痛胃鏡中全麻醉藥物對呼吸的抑制造成低氧血癥是無痛內鏡技術中最常見、最普遍的風險,本次研究旨在推動和提高全憑靜脈麻醉下內鏡診療的呼吸道管理技術,改變以往面對低氧血癥缺乏預判,應對被動的管理模式,轉變?yōu)榉e極預防、以預判、干預為主的麻醉精細化管理模式。

