血清Hcy NT-proBNP水平與慢性心力衰竭患者心律失常的相關性
孟 成,呂 磊,周跟東
(1.安徽省宿州市第一人民醫院檢驗科,安徽 宿州 234000 2.安徽省合肥市第一人民醫院心血管科,安徽 合肥 230061)
慢性心力衰竭(chronic heart failure,CHF)是各種心臟疾病發展的終末階段,具有較高病死率[1]。CHF常合并心律失常,常使患者出現心臟節律、頻率、起源部位及傳導速度異常,若未能及時鑒別進行對癥治療,隨著病情發展,可加重患者基礎心臟疾病及心衰癥狀,不僅影響預后,且會增加CHF患者死亡風險[2]。因此,臨床早期通過有效指標鑒別CHF患者心律失常情況的意義重大。目前臨床中針對心律失常的評價主要根據患者自述、心電圖及超聲心動圖等進行鑒別,尚缺乏有效的實驗室檢測指標。血清N末端B型腦鈉肽(N-terminal pro-B-type Natriuretic Peptide,NT-proBNP)是一種由心臟細胞分泌的多肽激素類物質,與心功能密切相關,是目前臨床中鑒別診斷CHF及預后評估主要生化指標,具有較高的靈敏度及穩定性[3]。同型半胱氨酸(homocysteine,Hcy)是蛋氨酸和胱氨酸的中間代謝產物,是誘發心血管疾病發生的獨立危險因素,因此該指標常用于臨床心血管疾病早期的臨床診斷及預后評估[4]。但目前臨床中針對血清Hcy、NT-proBNP水平與CHF患者心律失常的相關性研究較少。鑒于此,本研究回顧性分析2019年1月至12月于本院CHF患者病歷資料,根據是否發生心律失常進行分組,進一步分析血清Hcy、NT-proBNP水平與CHF患者心律失常的相關性。現報告如下。
1 資料與方法
1.1一般資料:回顧性分析宿州市第一人民醫院2019年1月至12月住院收治的76例CHF患者病歷資料,其中男43例,女33例;年齡47~78歲,平均年齡(60.27±10.52)歲;美國紐約心臟病協會(New York Heart Association,NYHA)心功能分級:Ⅱ級26例,Ⅲ級31例,Ⅳ級19例。納入條件:①均符合《中國心力衰竭診斷和治療指南2018》[5]中相關診斷標準;②均為心肌梗死誘發的慢性心力衰竭患者;③病歷資料完整者。排除條件:①伴有嚴重肝、腎等臟器功能疾病者;②合并自身免疫性疾病及血液系統疾病者;③伴有糖尿病、惡性腫瘤疾病者;④合并影響血清學檢測結果的合并癥者。另選取本院同期入院體檢的健康者30例納入對照組,納入受檢者實驗室相關檢查資料完整。
1.2分組方法:將納入76例患者根據是否伴有心律失常進行分組,心律失常判定參照《室性心律失常中國專家共識》[6]中相關標準。將未伴有心律失常患者45例非心律失常組,將伴有心律失常患者31例納入心律失常組。
1.3基線資料及血清指標:設計患者基線資料調查問卷,詳細記錄受檢者性別、年齡、心功能、血脂[甘油三脂(TG)、低密度脂蛋白(LDL-C)、高密度脂蛋白(HDL-C)]、血肌酐(Cr)、血清Hcy水平及NT-proBNP水平。實驗室指標檢測:抽取受檢者清晨空腹靜脈血6mL,離心處理后,取上清液,采用梅里埃Vidas 30全自動熒光免疫分析儀,一步夾心免疫法結合終點法熒光檢測(ELFA)血清NT-proBNP水平,采用Hcy貝克曼AU5800全自動生化分析儀檢測血清Hcy、血脂相關指標及Cr水平。
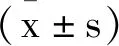
2 結 果
2.1一般資料:三組性別、年齡、NYHA分級、TG、LDL-C、HDL-C及Cr比較,差異無統計學意義(P>0.05)。見表1。
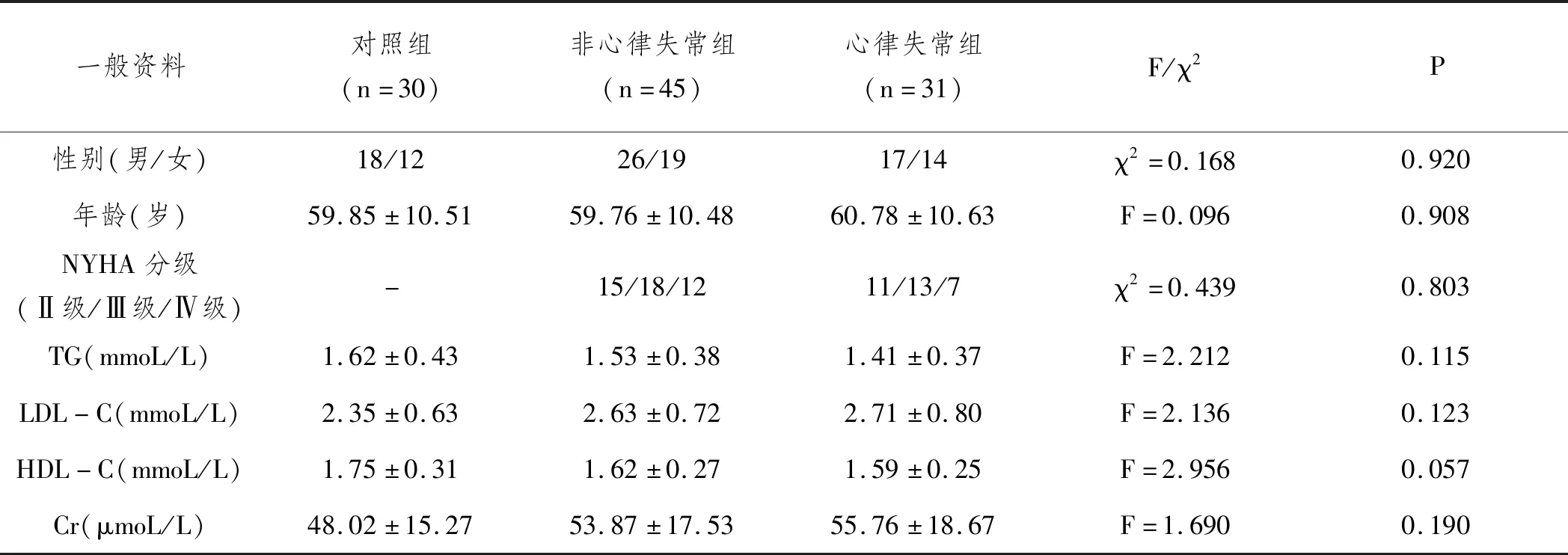
表1 三組一般資料對比
2.2血清Hcy、NT-proBNP水平:心律失常組血清Hcy、NT-proBNP水平高于非心律失常組、對照組,差異有統計學意義(P<0.05);非心率失常組血清Hcy、NT-proBNP水平高于對照組,差異有統計學意義(P<0.05)。見表2。
2.3血清Hcy與NT-proBNP相關性分析:經雙變量Pearson相關性檢驗顯示,CHF發生心律失常患者血清Hcy與NT-proBNP成正相關(r=0.371,P<0.001)。即隨著患者血清Hcy水平的增加,NT-proBNP逐漸升高。相關性散點圖見圖1。
表2 三組血清Hcy NT-proBNP水平對比
2.4血清Hcy與NT-proBNP對CHF患者發生心律失常影響的線性回歸分析:經線性回歸分析檢驗得到線性回歸方程:Y(Hcy)=0.717+0.063X,Y(NT-proBNP)=1.016+0.002X,血清Hcy與NT-proBNP可能是CHF患者發生心律失常的影響因素(P<0.05)。見表3。

表3 血清Hcy與NT-proBNP對CHF患者發生心律失常影響的線性回歸分析
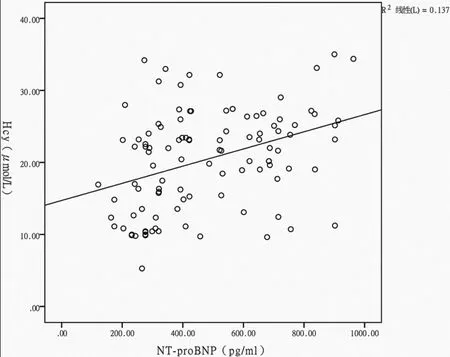
圖1 CHF發生心律失常患者血清Hcy與NT-proBNP水平相關性散點

圖2 血清Hcy、NT-proBN預測CHF患者發生心律失常的ROC曲線
2.5血清Hcy、NT-proBN用于CHF患者發生心律失常診斷的ROC曲線:將CHF患者發生心律失常作為狀態變量,繪制ROC曲線,結果顯示,血清Hcy、NT-proBN水平預測CHF患者心律失常發生的曲線下面積分別為:0.857(95%CI:0.775~0.939)、0.913(95%CI:0.860~0.965),最佳截斷值為17.60μmoL/L、389.95pg/mL時,可以獲得最佳的預測價值,靈敏度為86.71%、90.00%、特異度68.45%、71.10%。見圖2。
3 討 論
CHF是心功能失代償的一種綜合表現,常并發心律失常,誘發惡性心衰。因CHF心律失常發病機制較為復雜,治療較為棘手,而心律失常則會誘發CHF患者惡性心衰,導致患者發生心源性猝死,危及生命。因此,臨床中早期評估CHF患者發生心律失常風險,進行早期防治,以延緩CHF患者心律失常發病進程,降低心律失常發生率,控制惡性心衰。
Hcy又稱“高半胱氨酸”,是一種含硫氨基酸,也是蛋氨酸和半胱氨酸代謝蛋氨酸的中間代謝產物,僅少量存在于血漿中,且大部能夠與蛋白質結合,而未結合Hcy則以胱氨酸或半胱氨酸形式存在,而血液中高Hcy會不斷刺激血管壁,增加血管炎癥,促進斑塊的形成,繼而阻塞血管,誘發心血管疾病[7]。B型利鈉肽主要是由心肌細胞合成的一種多肽物質,在心室細胞中呈高表達[8]。當心室容量負荷及壓力增加時,會促進心肌細胞中B型利鈉肽前提釋放分解為具有生物活性的B型利鈉肽和非生物活性的NT-proBNP,且NT-proBNP作為血液量化指標,不受人為因素的影響及控制,具有較高的客觀性[9]。本研究結果顯示,心律失常組血清Hcy、NT-proBNP水平高于非心律失常組,說明血清Hcy及NT-proBNP在CHF心律失常患者中呈高表達。且經線性回顧分析發現,血清Hcy與NT-proBNP可能是CHF患者發生心律失常的影響因素。分析其原因可能為,Hcy水平增加進一步損傷血管壁,促使彈力纖維發生斷裂聚集于平滑肌細胞表面,使平滑肌細胞出現增生肥大,易導致心室發生重構,誘發心律失常[10]。Hcy促進細胞內活性氧成分的增加,增加血管脂質過氧化反應,進一步加重心血管損傷[11]。Hcy還可誘導心血管內皮細胞分泌凝血因子的釋放,降低抗凝物質活性,促進血小板聚集,增加血栓風險。上述因素會導致CHF患者心室發生重構及降低心肌血流灌注,降低心臟射血分數,誘發心功能不全,使心臟容量負荷及壓力出現異常,誘發心律失常。而心律失常患者多存在房室不同步收縮及心臟激動順序異常情況,則會進一步降低心輸出量,作用于心室及心房,繼而導致血清NT-proBNP水平增加,使心律失常患者中血清NT-proBNP呈高表達[12]。
本研究經雙變量Pearson相關性檢驗顯示,CHF發生心律失常患者血清Hcy與NT-proBNP成正相關,即隨著患者血清Hcy水平的增加,NT-proBNP逐漸升高。其原因可能與血清Hcy水平的增加,進一步損傷受損心血管,增加心肌細胞受損,繼而促進心肌細胞分泌釋放血清NT-proBNP。此外,經ROC曲線分析發現血清血清Hcy、NT-proBNP水平在CHF患者心律失常發生評估中具有較高的靈敏度,說明血清Hcy、NT-proBNP在CHF心律失常發生早期預防評估中具有一定價值。但在臨床應用過程中,血清Hcy、NT-proBNP水平在CHF患者早期診斷中雖具有一定靈敏度,尚不可作為獨立檢查項目,仍需醫師參考患者臨床癥狀及其他實驗室指標進行綜合鑒別診斷。本研究尚存在一定局限性,如納入研究樣本量較少,在一定程度上影響研究數據結果的可信度,日后需進一步增加研究樣本量做進一步分析,以提高研究可信度。
綜上所述,血清Hcy、NT-proBNP水平與CHF患者心律失常密切相關,且可能是誘發CHF患者發生心律失常的影響因素,臨床中評估CHF患者血清Hcy、NT-proBNP水平,在預測心律失常發生中具有較高的應用價值。

