口腔種植修復對前牙牙列缺損患者修復成功率及對患者預后的影響
全 泉
(中國醫科大學附屬第一醫院鞍山醫院,遼寧 鞍山 114011)
前牙牙列缺損是臨床口腔科極為常見的疾病,有研究發現,受人類生活和飲食等因素影響下前牙牙列缺損發病人數正以逐年增加趨勢呈現,前牙牙列缺損對患者工作、學習即生活均產生負性影響,且對口頜系統產生較大傷害,降低生活質量。牙列缺損主要是部分牙齒缺失所導致牙列不完善,前牙牙列缺損或嚴重影響患者咀嚼功能、語言功能、外部美觀,同時還會對口腔系統頜面健康造成一定影響,還可能會出現鄰牙向周圍缺隙側傾斜移位,咬紊亂的情況。由于患者牙齒前牙牙列缺失,為了更好的恢復牙列缺損所產生的功能障礙,目前主要采取人工材料修復的方式來恢復原有牙齒形態以及生理功能,主要廣泛使用的方式包括常規修復和口腔種植修復兩種,每種治療方式其適用范圍各不相同。臨床針對前牙牙列缺損病多以修復手術治療,但既往修復方式創傷大、并發癥多,難以繼續推廣[1-3]。因此,積極找尋安全性高、有效性強的診治方案對改善患者預后、加強咀嚼和言語表達功能均有積極意義[4-
6]。本次研究中對2017年8月至2019年8月見本院收治的26例伴有前牙牙列缺損癥患者,分別進行常規修復和口腔種植修復,并將修復效果進行比較,報道如下。
1 資料與方法
1.1 一般資料 選擇2016年8月至2019年8月本院收治的26例伴有前牙牙列缺損癥患者為研究對象,根據修復方式分為常規組和治療組,每組13例,常規組采取常規修復,治療組采取口腔種植修復,常規組中,男8例,女5例,年齡23~65歲,平均年齡(44.02±7.04)歲,治療組中,男7例,女6例,年齡23~65歲,平均年齡(44.12±7.08)歲。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有比較性。
1.3 方法
1.3.1 常規組 實施常規修復:予以患者局部麻醉,并對其口腔和鄰近皮膚組織實施消毒操作,局部麻醉滿意后清除殘留牙患組織,同時向患者說明具體的復診時期,觀察牙窩愈合情況而后實施常規備牙,制取患牙模型并試戴。
1.3.2 治療組 實施口腔種植修復:給予患者口腔組織及相鄰皮膚組織消毒和鋪巾操作,使用利多卡因進行局部麻醉,選用濃度為2%,隨后通過手術引導板明確口腔種植定點,并使用環形狀小刀切開黏骨膜至骨面,并加以分離,同時測定黏骨膜厚度。顯露前牙槽骨,在上述口腔種植定點處實施鉆孔操作,建立種植窩,這一過程需保證種植窩和種植性狀及大小相匹配,最后將種植體移植到種植窩內且給予縫合,同時采取抗生素避免術后感染[7]。
1.4 觀察指標 ①修復有效率:參照本院口腔科治療指南對前牙牙列缺損患者修復效率進行評價分析,判定標準包括顯效和有效與無效。治療后,前牙牙列缺損情況得以有效修復并達正常水平,牙體外觀與健康牙無差異視為顯效;治療后,前牙牙列缺損情況有所好轉,牙體外觀與健康牙略有差異為有效;前牙牙列缺損情況未發生任何變化,且外觀與健康牙存有較大差異為無效[8]。有效率=(顯效例數+有效例數)/總例數×100%。②修復情況:包括患者咀嚼功能、固定功能及語言能力等,采用視覺模擬量表進行調查,分值10分,得分越高,功能恢復情況越好。③并發癥及外觀滿意度:并發癥包括:牙齦出血、牙齒酸痛及修復體松脫等[9]。借助科室自制表格對患者外觀滿意度進行評估,滿意度判定內容有滿意(80分以上)和基本滿意(60~80分)及不滿意(60分以下)。
1.5 統計學方法 采用SPSS 21.0軟件進行統計學處理,計數資料(總有效率,并發癥發生率、修復滿意度)采用(n,%)表示,組間行χ2檢驗,計量資料(咀嚼功能、固定功能、語言能力)采用()表示,組間行t檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者修復有效率比較 治療組患者在接受口腔種植修復后,治療顯效及有效患者分別為8例和4例,治療總有效率為92.31%,常規組患者在接受常規修復后,治療顯效及有效患者分別為5例和2例,治療總有效率為53.85%,治療組高于常規組,差異有統計學意義(P<0.05)。見表1。

表1 兩組患者修復有效率比較 [n(%)]
2.2 兩組修復情況比較 修復前,治療組與常規組患者咀嚼功能、固定功能、語言能力評分比較,差異無統計學意義(P>0.05)。修復后,治療組患者咀嚼功能、固定功能、語言能力好于常規組,差異有統計學意義(P<0.05)。見表2。
表2 兩組修復情況比較(分,)
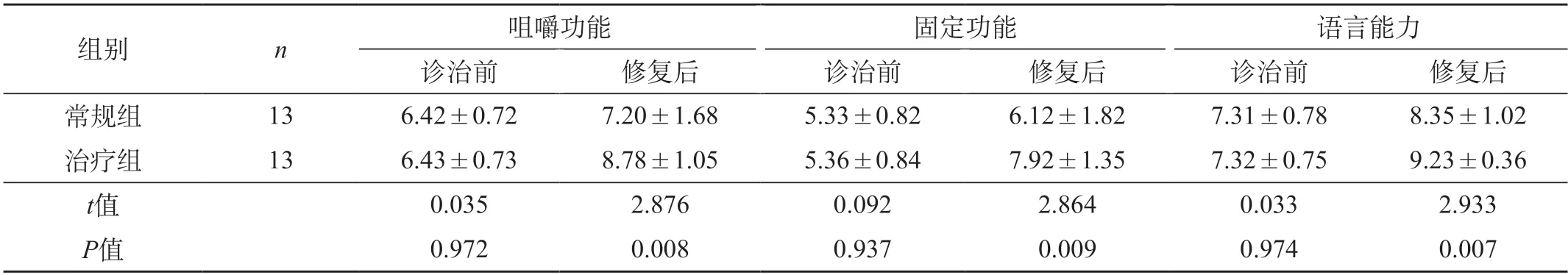
表2 兩組修復情況比較(分,)
2.3 并發癥 治療組牙齦出血1例、牙齒酸痛0例及修復體松脫0例,并發癥發生率7.69%;常規組牙齦出血3例、牙齒酸痛2例及修復體松脫1例,并發癥發生率46.15%,可見,治療組并發癥率相比常規組下降幅度更具明顯化,差異有統計學意義(χ2=4.8872,P<0.05)。
2.4 外觀滿意度 治療組總滿意13例,滿意度100%,常規組總滿意8例,滿意度61.54%,治療組總滿意度升高幅度比常規組明顯,差異有統計學意義(χ2=0.0128,P<0.05)。
3 討論
前牙在口腔功能中承擔著重要角色,前牙缺失破壞了牙列的完整性,對患病者外觀和日常工作、生活造成不利影響。誘發前牙牙列缺損的因子較多,如牙周炎、外力損傷等[10-11]。部分老年人因其牙槽骨骨質較為低下,難以像青年人牙槽骨質一樣對牙齦起到良好的支持與固定作用,再加上自身存有牙周或是牙體不良癥狀,進而導致牙齒脫落亦或是松動,使前牙牙列發生缺損情況[12-14]。除此之外,青少年在戶外劇烈運動時稍不注意與外力相碰亦可致前牙牙列缺損。同時伴隨經濟發展,交通事故也是日益增多,而這一點也是引發前牙牙列缺損的原因之一[15-17]。當下,臨床常以人工修復方式予以治療,常規修復方式包括局部固定義齒和活動義齒等,雖能起到一定療效,但限于殘余牙體和牙周皮膚組織的相互影響,修復后往往會造成牙齦痛等不良反應,固定效果與支撐效果較差,無法與天然牙相提并論,更不可能實現恢復牙體咀嚼功能、固定功能及語言能力的目的。口腔種植修復是口腔醫學不斷發展和探究中的一種新型技術,在前牙牙列缺損的治療中有較好的效果[18-20]。
本次研究中,治療組修復有效率較常規組顯著升高,這與鄭淑敏[21]等既往文獻報道相一致,證實口腔種植修復效果理想,究其根本是因口腔修復人工牙構造與天然牙相同,且能夠生成同樣的應力,對牙槽造成一定刺激,從某種程度上避免了萎縮等不良事件的發生本次研究結果顯示,治療組患者在接受口腔種植修復后,治療組總有效率高于常規組53.85%,治療組修復后患者咀嚼功能、固定功能、語言能力評分均高于常規組,治療組并發癥發生率低于常規組,外觀滿意度高于常規組,差異有統計學意義(P<0.05)。分析原因在于口腔種植修復是利用種植體作為義齒對牙齒發揮支撐和固定效果,對殘余牙及牙周組織不予以備牙操作,降低對牙周組織的影響,從而幫助患者咀嚼功能、固定功能及語言能力恢復至正常水平[22-25]。口腔種植修復能夠大幅度減少并發癥,提高外觀滿意度,相比較常規修復方式,其更具安全性和可靠性,而且該修復方法對患者預后效果更佳[26-30]。可見,口腔種植修復更為患者所接受,可以進一步提升治療安全性和有效率,可以將其作為主要治療方式。
綜上所述,前牙牙列缺損采取口腔種植修復效果良好,能夠改善機體語言、咀嚼以及固定功能,且能降低牙齦酸痛等并發癥,安全性較高,是一種值得臨床推廣及運用的口腔修復方法。

