心理護理對老年腹腔鏡膽囊切除術患者的影響
郭麗輝
(海城市中心醫院,遼寧 海城 114200)
受人口老齡化影響,近年來行腹腔鏡膽囊切除術患者明顯增加,該術式為新型微創手術,因術后恢復時間短、并發癥發生率低、出血量少等優勢廣泛應用于膽結石、膽囊炎、膽囊息肉等疾病治療中,但圍手術期患者因擔心手術及康復效果出現不同程度焦慮、抑郁情況,加之患者對腹腔鏡膽囊切除術、醫院環境、自身病情均無準確認知,導致其出現不同程度心理應激反應,為確保手術效果需加強圍手術期心理護理在緩解其負面情緒同時改善整體預后效果。劉曉燕等[1]研究表明腹腔鏡膽囊切除術患者經心理護理后疼痛程度、并發癥發生率明顯降低,本次選擇50例2018年4月至2019年4月接受腹腔鏡膽囊切除術患者研究,報道如下。
1 資料與方法
1.1 一般資料 納入2018年4月至2019年4月我院收治的50例腹腔鏡膽囊切除術患者為研究對象,以1∶1的比例分為兩組。試驗組13例男患者、12例女患者,年齡62~86歲,均值(74.12±11.36)歲;疾病類型:7例膽囊結石者、10例膽囊炎者、8例膽囊息肉者。對照組14例男患者、11例女患者,年齡61~84歲,均值(72.22±10.21)歲;疾病類型:8例膽囊結石者、9例膽囊炎者、8例膽囊息肉者,對比P>0.05。
1.2 方法
1.2.1 對照組 給予常規護理:術前指導患者完善各項檢查,術前12 h禁食、6 h禁水,術后密切監測病情變化,待胃腸功能恢復后可指導其進食少量流食,逐漸過渡至半流質、普食,出院后叮囑其加強監測,定期入院復查。
1.2.2 試驗組 給予心理護理。
1.2.2.1 術前 ①壓力源評估:醫務人員術前積極開展健康訪視工作,在與患者建立良好溝通關系后結合循證依據對當前壓力源事件進行分析,從而制訂針對性干預方案[2]。②健康教育:為患者詳細講解腹腔鏡手術優勢、價值、主治醫師專業能力、術中配合方法及術后并發癥預防措施,采用音樂放松療法、注意力轉移法,緩解其對疾病關注度,及其因疾病、治療產生的負性情緒。此外術前指導患者掌握腹式呼吸方法,降低術后并發癥發生率[3]。
1.2.2.2 術中 在護送患者入手術室過程中做好安全、保暖措施,待其進入手術室后應熱情接待,簡單介紹手術醫師、醫務人員及病室環境,以緩解其焦慮程度,根據患者喜好為其播放舒緩的輕音樂,根據麻醉、手術需求為其選擇合適體位,術中定時詢問患者是否存在不適感,若發現異常情況及時告知手術醫師[4]。
1.2.2.3 術后 在手術完成后,護送患者進入麻醉復蘇室,加強對其生命體征、臨床癥狀的觀察,待患者意識狀態恢復后告知其手術結果,避免患者因過度擔心手術及預后效果產生應激反應,影響預后效果。提前告知患者及其家屬術后可能出現并發癥、預防措施,并做好解釋工作使患者明確出現并發癥原因,術后多與患者溝通緩解其焦慮、抑郁程度,參考VAS量表評價患者疼痛程度,根據疼痛程度采用情緒轉移、藥物鎮痛等方法干預,并為患者講解早期活動價值,并協助其及早下床活動,叮囑家屬多陪伴、關心患者,消除其治療后恐慌感[5]。
1.3 評價指標 ①術后常見惡心嘔吐、膽漏、尿潴留、腹腔內出血、切口感染等并發癥。②參考VAS量表評價術后6 h、24 h、48 h疼痛程度,分值為0~10分,得分高低與疼痛程度成正比[6]。③評價患者腸鳴音恢復時間、肛門排氣時間、肛門排便時間等胃腸功能指標。④參考漢密爾頓量表評估患者干預前后焦慮、抑郁程度,分值為0~50分,得分高低與心理狀態呈反比[7]。
1.4 統計學方法 統計數據借助SPSS22.0進行分析。計量資料用()表示,行t檢驗;計數資料用率(%)表示,行χ2檢驗。檢驗結果以P值表示。P<0.05表示組間差異有統計學意義。
2 結果
2.1 并發癥發生率 試驗組8.00%與對照組32.00%比差異顯著(P<0.05)。見表1。
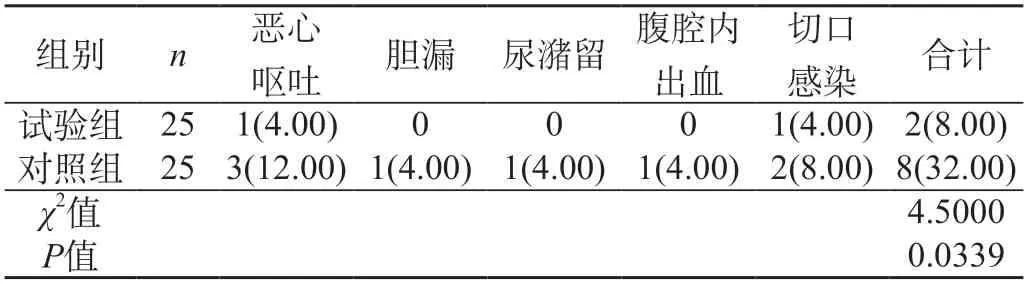
表1 兩組患者并發癥發生率[n(%)]
2.2 疼痛評分 兩組術后6 h疼痛程度對比無顯著差異,術后24 h、48 h疼痛程度對比差異顯著(P<0.05)。見表2。
表2 兩組患者術后不同時間段的疼痛評分(分,)
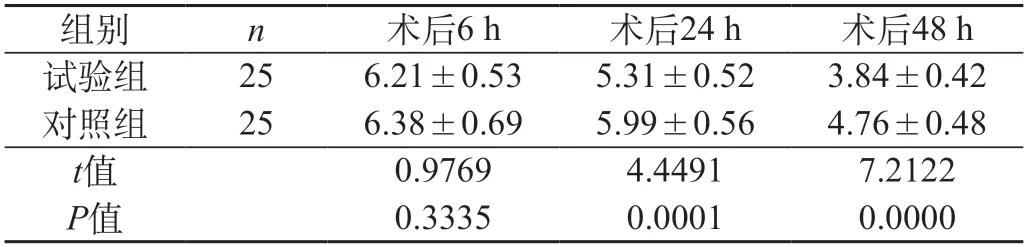
表2 兩組患者術后不同時間段的疼痛評分(分,)
2.3 胃腸功能指標 試驗組:腸鳴音恢復時間(9.72±2.52)h、肛門排氣時間(25.34±5.32)h、肛門排便時間(48.25±7.32)h;對照組:腸鳴音恢復時間(14.38±2.86)h、肛門排氣時間(34.71±7.22)h、肛門排便時間(59.46±9.22)h,兩組對比差異顯著,t/P值依次為6.1126/0.0000、5.2239/0.0000、4.7611/0.0000。
2.4 心理狀態 護理前:試驗組焦慮(38.12±2.15)分、抑郁(39.42±3.11)分;對照組焦慮(38.36±2.25)分、抑郁(39.38±3.24)分,兩組對比無顯著差異,t/P值依次為0.3856/0.7015、0.0445/0.9647。護理后:試驗組焦慮(18.25±4.52)分、抑郁(18.43±3.24)分;對照組焦慮(24.63±3.52)分、抑郁(25.69±2.14)分,兩組對比無顯著差異,t/P值依次為5.5682/0.0000、9.3486/0.0000。
3 討論
腹腔鏡手術雖具有安全性高、康復速度快等優勢,但手術為應激源對機體有明顯刺激且會引起焦慮、抑郁等負面情緒,若未及時消除患者因治療、手術等產生負面情緒,會影響手術效果、預后效果,加之老年人多伴有糖尿病、高血壓、冠心病等慢性疾病,受年齡影響機體免疫功能、抵抗力較差,因此需做好心理疏導工作,為后期醫療措施實施奠定基礎[5]。
常規護理是根據手術做好相關準備,對患者心理狀態無明顯干預,故在改善焦慮、抑郁負面情緒方面無理想價值。心理護理以“患者為中心”,通過調整圍手術期患者不良情緒狀態,提高其對疾病、手術等應激源的適應能力[6-8],術前采用循證醫學原則對患者壓力源實施評估,準確掌握其出現焦慮、抑郁等負面情緒原因后開展針對性心理疏導工作,既可節約大量醫療資源,還可保證心理護理效果,降低腹腔鏡膽囊切除術患者焦慮、抑郁評分。本研究中試驗組焦慮評分(18.25±4.52)分、抑郁評分(18.43±3.24)分低于對照組,表明心理護理后腹腔鏡膽囊切除術患者心理狀態明顯提升。在術前為患者講解疾病、治療、并發癥預防等方法,指導其掌握腹式呼吸方法,既可提高患者對疾病認知,還可為后期呼吸功能恢復奠定基礎,術中為患者介紹手術醫師及護理人員,并做好保暖及安全護理措施,預防術后并發癥發生率,本研究中并發癥發生率8.00%低于對照組32.00%,表明心理護理通過降低心理應激反應可有效控制并發癥發生率,確保手術實施安全性。術后為患者提供精神支持,指導其掌握自我情緒調節方法,為機體功能恢復提供指導,并及早協助其下床活動,縮短胃腸功能恢復時間,本研究中試驗組肛門排氣時間(25.34±5.32)h低于對照組(34.71±7.22)h,表明及早下床活動可促進胃腸功能恢復,此外建議醫院定期對醫務人員專業技術、溝通能力培訓,針對心理狀態較差、不配合溝通者可在心理醫師指導下開展心理疏導工作,盡可能在術前將患者身心狀態調整至合理范圍內,避免應激反應對手術、預后結果影響[9-11]。
綜上,將心理護理應用在腹腔鏡膽囊切除術中可改善圍手術期患者負面情緒,降低身心應激反應對手術及預后效果影響,值得借鑒。

