探討外周血有核細胞水平升高與疾病預后的關系
邵京慧
(甘肅省金昌市中心醫(yī)院檢驗科,甘肅 金昌 737100)
有核細胞通常是指有核紅細胞,也就是幼稚紅細胞,存在細胞核,可分裂,成熟紅細胞一般沒有細胞核,有核紅細胞可分成原始、早幼、中幼以及晚幼等階段[1]。通常情況下,健康成年人的外周血沒有有核細胞存在,但是在某些嚴重疾病的影響下,比如溶血性貧血、骨髓纖維化、急慢性白血病以及骨髓增生異常綜合征等,患者外周血有核細胞水平會增高,患者預后大都較差。同時,在妊娠高血壓患者的外周血中、新生兒窒息患兒血中、新生兒缺血缺氧腦病患兒的血中有核細胞水平會明顯的增高[2]。有研究發(fā)現:外周血有核細胞水平可早期評估、判斷重癥監(jiān)護患者的死亡風險增加,日常監(jiān)測外周血有核細胞水平可當作重癥監(jiān)護患者的預后評價指標。所以,本課題主要是對外周血有核細胞水平升高患者中外周血有核細胞水平同疾病預后之間的關系進行探討。
1 資料和方法
1.1 臨床資料
對2018 年7 月-2020 年6 月治療的100 例 外周血有核細胞水平升高患者做研究,按照患者的預后(死亡、存活)分為甲組(存活,80 例)同乙組(死亡,20 例)。18-92 歲/(63.02±6.85)歲。男51 例,女49 例。外周血絕對值:47 例患者0~0.40×109/L、25 例患者0.40~0.80×109/L、28 例患者>0.80×109/L。
納入標準:血常規(guī)檢查中外周血有核細胞水平升高的患者;成年患者;自愿參加本研究,且簽署知情同意書的患者;研究經醫(yī)院倫理委員會的批準。
排除標準:(1)未成年的患兒;(2)資料不完整的患者;(3)住院期間沒有達出院標準而出院的患者;(4)存在交流障礙、意識障礙等患者;(5)依從性差、配合度低的患者。
1.2 方法
統(tǒng)計經全自動血細胞分析儀測出外周血有核細胞水平升高患者的年齡、原發(fā)病、性別、預后(死亡、存活)、有核細胞比率、外周血有核細胞絕對值。
1.3 統(tǒng)計學分析
經由SPSS22.0 軟件,經(%)體現計數資料,做χ2檢驗,經()體現計量資料,做t 檢驗,經P<0.05體現有統(tǒng)計學差異。
2 結果
2.1 總結患者的原發(fā)病情況
本課題100 例患者中,呼吸道疾病占比最高,為20.0%;心血管疾病占比第二,為14.0%;惡性腫瘤占比第三,為11.0%,見表1。
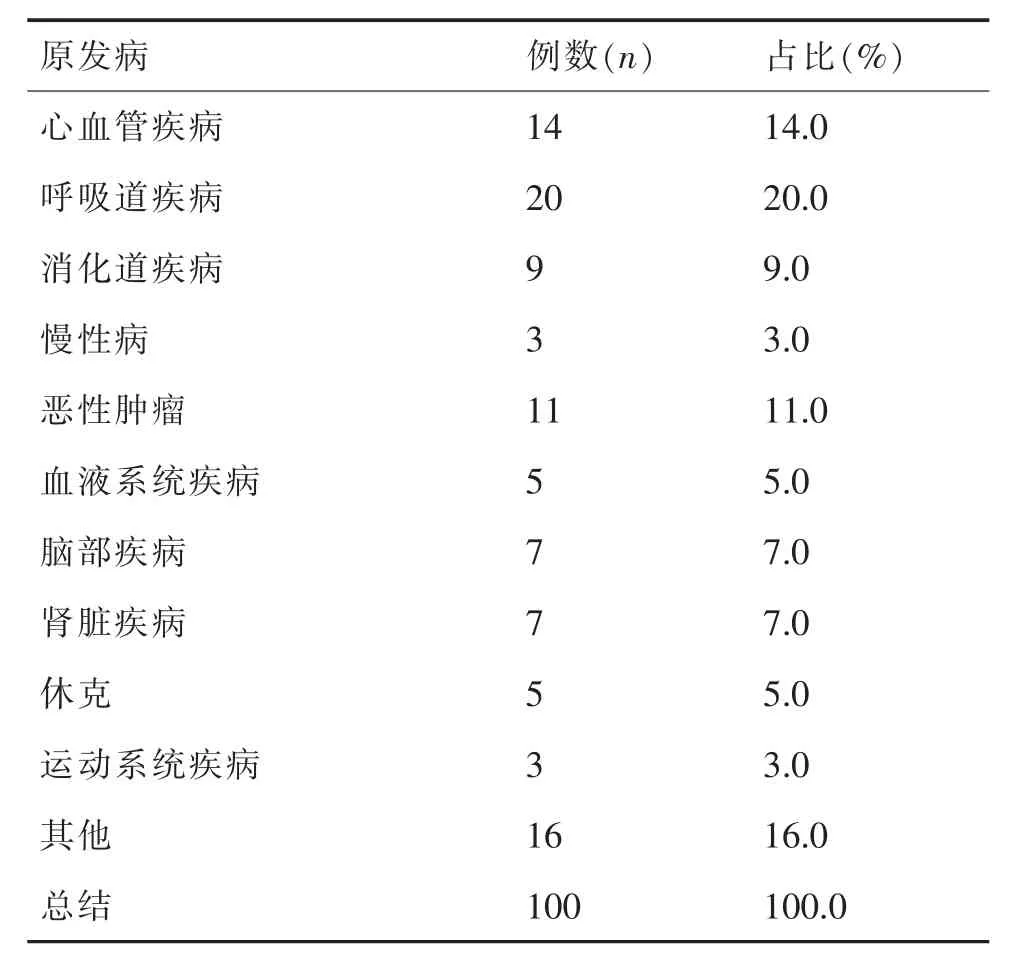
表1 總結患者的原發(fā)病情況
2.2 比較甲乙兩組的一般資料
甲乙兩組性別上比較差異不顯著(x2=0.1601,P=0.6891);甲組年齡小于乙組(t=6.7096,P=0.0000);甲組有核細胞比率小于乙組(t=38.0092,P=0.0000);甲組外周血有核細胞絕對值小于乙組(t=16.8236,P=0.0000),見表2。
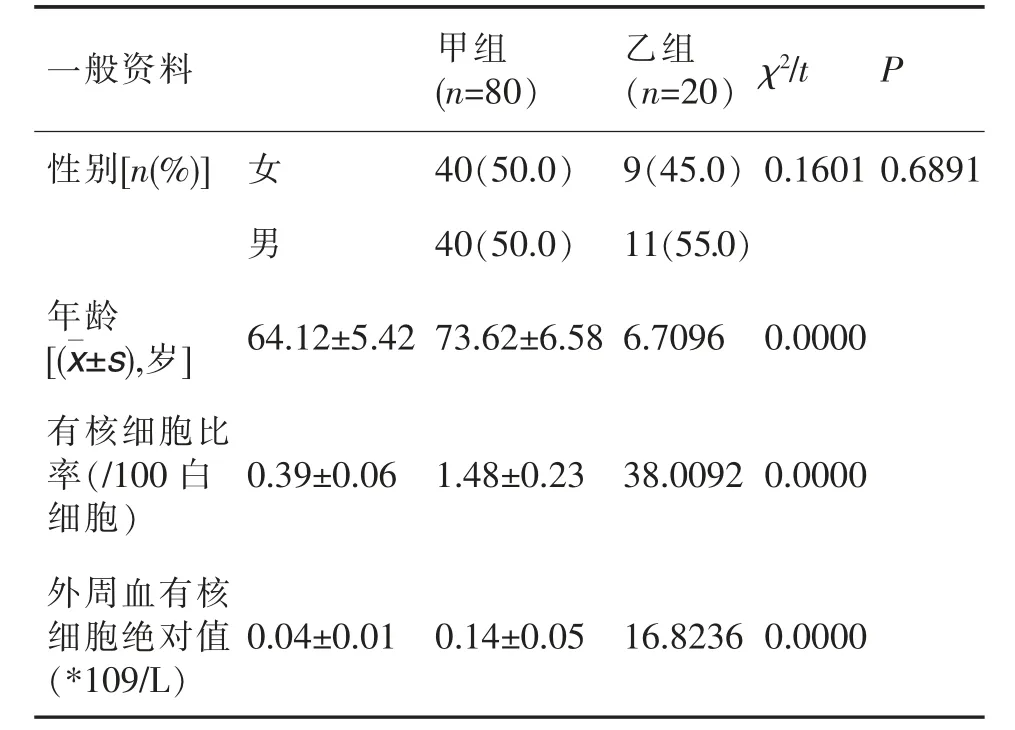
表2 比較甲乙兩組的一般資料
2.3 比較外周血有核細胞絕對值同死亡率之間的關系
外周血有核細胞絕對值0.40~0.80×109/L、>0.80×109/L 患者的死亡率都大于外周血有核細胞絕對值0~0.40×109/L 患者(P<0.05),見表3。

表3 比較外周血有核細胞絕對值同死亡率之間的關系
3 討論
目前,有研究發(fā)現:當機體的外周血出現有核細胞時,就預示著患者的預后不良,在患者死亡前的一到三周內,大都在外周血中檢測出有核細胞,而且外周血有核細胞水平越高,患者死亡風險就越高[3]。本課題發(fā)現:外周血有核細胞絕對值0~0.40×109/L時,患者死亡率是4.26%;0.40~0.80×109/L 時,患者死亡率時28.0%;>0.80×109/L 時,患者的死亡率是39.29%。證實:隨外周血有核細胞水平的增加,患者的死亡率增加。所以,外周血有核細胞水平對于患者預后早期的判斷存在指導意義。
臨床目前尚未明確外周血有核細胞出現的病理機制,有學者認為同嚴重感染、貧血(急性、慢性)、低氧血癥等可能存在一定關系[4]。有國外學者認為:機體血液出現有核細胞可能同循環(huán)失調(系統(tǒng)性或者局部)導致機體組織炎癥、缺氧等有關。當機體組織缺氧時,會刺激機體而導致促紅細胞生成素產生,進而促進幼紅細胞的增生,加速有核細胞釋放進入到血液循環(huán)中。盡管機體的骨髓—血液屏障功能正常,但會來不及進行處理大量的有核細胞而提前釋放進入到血液循環(huán)中[5]。筆者結合相關研究,總結外周血有核細胞出現的病理機制是:(1)惡性疾病、血液系統(tǒng)疾病可導致外周血出現有核細胞,對于惡性疾病來說,比如白血病患者,因骨髓充滿大量的白血病細胞,導致幼稚細胞(包括幼紅細胞)提前釋放,亦或是因為髓外造血有核細胞在外周血出現,比如淋巴瘤、骨髓纖維化等情況[6]。在本課題中,有11 例患者原發(fā)病是惡性腫瘤,其概率是11.0%。一些血液系統(tǒng)疾病患者,特別是巨幼細胞性貧血、急性溶血性貧血以及急性失血性貧血等疾病患者,因貧血導致機體組織缺氧,出現應激狀態(tài),導致骨髓幼紅細胞提前的釋放進入血液循環(huán)[7]。在本課題中,有例患者原發(fā)病是血液系統(tǒng)疾病,其概率是5.0%;(2)一起疾病可導致機體組織缺氧,進而導致外周血有核細胞水平增高,在本課中,有20 例患者原發(fā)病是呼吸道疾病,其概率是20.0%,在所有患者原發(fā)病中占比最高;(3)炎癥同外周血有核細胞出現存在一定關系,當患者存在嚴重感染時,炎癥細胞被激活,而釋放出大量的炎癥介質,增加了血管的通透性,致使患者水腫、出血,導致機體組織器官缺氧,促進了有核細胞的釋放[8]。
本課題結果是:本課題100 例患者中,呼吸道疾病占比最高;心血管疾病占比第二;惡性腫瘤占比第三。甲乙兩組性別上比較差異不顯著(P>0.05);甲組年齡小于乙組(P<0.05);甲組有核紅細胞比率小于乙組(P<0.05);甲組外周血有核紅細胞絕對值小于乙組(P<0.05)。外周血有核紅細胞絕對值0.40~0.80×109/L、>0.80×109/L 患者的死亡率都大于外周血有核細胞絕對值0~0.40×109/L 患者(P<0.05)。說明:外周血有核細胞水平的增高可預示預后不良、增加死亡風險,對及早發(fā)現患者不良預后存在一定指導意義。因此,要密切觀察外周血有核細胞水平增高的患者,及時給予對癥治療,減少預防不良發(fā)生的風險。
總之,患者的外周血有核細胞水平同疾病預后密切相關,外周血有核細胞水平升高程度越大,患者死亡風險就越高。

