維持性血液透析患者營養狀態調查及循證理論下營養管理護理對其預后的影響
(華中科技大學同濟醫學院附屬同濟醫院 湖北武漢430030)
維持性血液透析治療是利用血液透析或腹膜透析延長尿毒癥患者壽命的有效方法之一,其能利用彌散、滲透、對流、超濾等原理替代機體由于腎衰竭丟失的部分機能,進而達到清除毒素、水分及糾正電解質紊亂、酸中毒的目的[1]。然而,在臨床中,部分維持性血液透析患者常發生營養不良,繼而導致鈣磷代謝紊亂、低血壓等系列并發癥,最終影響預后,因此,需要明確此類患者營養狀況,進一步總結影響營養不良的危險因素[2],并通過針對性營養管理改善營養狀態或預防營養不良,提高患者生活質量[3]。翁麗娜等[4]研究顯示,維持性血液透析患者發生營養不良的風險較高,且危險因素多樣,需要定期篩查其影響因素,并給予預防措施。基于此,本研究將我院86例維持性血液透析患者作為觀察對象,評估其臨床資料,并分析營養不良相關危險因素,并觀察循證理論下營養管理護理在營養不良患者中的應用效果。現報告如下。
1 資料與方法
1.1 臨床資料 選擇2018年2月1日~2020年2月29日我院血液凈化中心收治的86例維持性血液透析患者為研究對象。納入標準:①均符合維持性血液透析適應證[5],如慢性腎功能不全、酸中毒、電解質異常等,且臨床資料完善詳實者;②患者及家屬對本研究均知情并簽署知情同意書。排除標準:①伴有精神、認知、聽力、語言等功能障礙者;②慢性感染或全身感染者;③重要臟器功能障礙者;④惡性腫瘤者。營養不良標準[6]:根據患者臨床疾病史、生理功能檢查及體檢結果進行評估,共7個項目,總分7~35分,得分越高說明營養狀況越差,其標準21~35分為重度營養不良,11~20分為輕中度營養不良,≤10分為營養正常。本研究經醫院醫學倫理委員會審核。
1.2 方法
1.2.1 調查方法 統計維持性血液透析患者不良反應發生率;收集整理并比較臨床資料,包括年齡、性別、受教育年限、有無家屬陪伴、月收入、有無醫保、透析時間、透析頻率、心理狀態、促紅細胞生成素使用頻率等;分析維持性血液透析患者發生不良反應的高危因素。
1.2.2 干預方法 針對營養不良患者實施循證理論下營養管理護理,具體措施如下。①建立循證理論小組:小組成員由4名經驗豐富的醫護人員組成,均具備專業護理技巧和理論知識,定期進行有關維持性血液透析、循證理論及營養管理知識培訓,并精選相關案例促使醫護人員循證思維的建立,以提高其護理技能。②提出問題:根據患者實際情況分析哪些因素能增加并發癥風險,哪些方法能改善患者營養狀態。③尋找證據:通過圖書館、數據庫、網址等方式查閱相關文獻擴大研究面,以尋找來源于研究的外部證據,確定影響維持性血液透析患者營養狀態的因素。④根據證據實施循證護理計劃:采用主觀綜合性營養量表(SGA)[7]調查其營養狀態,制訂個性化飲食方案,或印制尿毒癥患者食譜,詳細標明營養物質含量,使患者養成按時按量、少量多餐的飲食習慣,并定期采用詢問記賬法調查患者每日食物攝取量,包括食物種類、進餐次數、食物種數等;然后通過化學分析了解其中所含熱能和營養素量,并得出平均每日進食量,按食物成分表計算每日營養素攝取量;定期測量各項人體測量系數及生理功能指標,以此來評價長期內營養狀況,確認患者是否存在營養缺乏或過剩的情況,經由我院專業人員測定,并將檢查結果與正常值進行比較評價。⑤相關并發癥監測:維持性血液透析患者在治療過程中,因營養狀態不良易發生多種并發癥,對存在高血壓狀態的患者,應采用硝苯地平緩釋片等藥物穩定其血壓;伴有失衡綜合征的患者,可使用葡萄糖注射液或鎮靜劑;合并心律失常的患者,應根據情況終止血液透析,并加強者生命體征監測。
1.3 觀察指標 ①觀察維持性血液透析患者營養狀況并分析造成營養不良的獨立危險因素。②干預前后采用SGA評估患者營養狀態,其營養狀態包括皮下脂肪含量、飲食情況、體質量指數(BML)、機能消耗量等,總分35分,得分越高表明營養狀態越差。③分別于干預前后檢測患者收縮壓、舒張壓,并空腹抽取外周靜脈血5 ml,測定血鈣血和血磷水平。④記錄血液透析治療期間低血壓、高血壓、心律失常、失衡綜合征等并發癥發生情況。
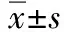
2 結果
2.1 86例維持性血液透析患者營養狀況 維持性血液透析患者發生營養不良46例,發生率為53.49%。
2.2 86例維持性血液透析患者營養不良的危險因素分析 見表1。

表1 86例維持性血液透析患者營養不良的危險因素分析(例)
2.3 46例營養不良患者Logistic多因素回歸分析 見表2。

表2 46例營養不良患者Logistic多因素回歸分析
2.4 46例營養不良患者干預前后血壓、BMI、血鈣及血磷水平比較 見表3。
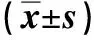
表3 46例營養不良患者干預前后血壓、BMI、血鈣及血磷水平比較
2.5 46例營養不良患者干預前后SGA評分比較 干預前SGA評分為(15.47±3.02)分,干預后SGA評分為(10.21±1.53)分,干預前后比較差異有統計學意義(t=10.538,P<0.001)。
2.6 46例營養不良并發癥發生情況 血液透析治療期間出現低血壓、心律失常各1例、失衡綜合征2例,共計4例,總發生率為8.69%。
3 討論
大多數維持性血液透析患者由于受教育程度低或營養知識匱乏,會擔心水分或毒素增長過快,主觀意識上排斥肉制品、豆制品、水果等,從而導致蛋白質攝入不足、維生素缺乏,并逐漸造成營養不良的現象,嚴重還可增加患者病死率[8]。隨著我國慢性腎病發病率增高,血液透析人數不斷增多,營養不良問題逐漸突出,明確維持性血液透析患者營養狀態對制訂相關干預措施及改善此類人群營養狀況、預后尤為重要。本研究結果發現,營養不良發生率為53.49%,略低于繆妙等[9]報道的55.63%,可能與調查樣本量和患者實際情況有關,但均提示維持性血液透析患者營養不良風險較高;同時,Logistic多因素回歸分析證實,年齡≥60歲、病程≥9年、無醫保、月收入<3500元、無家屬陪伴、透析時間≥60個月、透析頻率≤2次/周、促紅細胞生成素使用頻率≤2次/周均與患者并發營養不良具有相關性。分析原因可能是維持性血液透析患者病程長,尤其是年齡較大的患者,在治療期間更易發生體內激素紊亂、代謝異常、免疫功能低下等,最終導致營養不良;同時還需定期檢查治療,經濟負擔較重,尤其是無醫保的患者要面臨巨大的醫療費用,可能導致其在營養方面的支出有限;而透析頻率和促紅細胞生成素使用頻率過低可能會引起頭痛乏力、惡心嘔吐、消化功能減退等不良反應,進而增加營養不良風險;加上患者在生理、生活、精神等方面需要家屬陪伴以促進良性循環,對無家屬陪伴的患者也會增加營養不良發生風險[10],與朱俊杰等[11]研究結果具有一致性。
基于以上營養不良的危險因素調查分析結果及結合相關文獻,本研究針對營養不良者制訂基于循證理論下營養管理護理,確定循證依據后制訂可行性高的護理計劃,主要措施包括建立循證理論小組、提出問題、根據結果并結合文獻支持尋找證據、實施循證護理計劃、并發癥監測,其結果顯示干預后患者營養狀態、平均血壓及BMI改善程度均優于干預前,表明循證理論下營養管理護理應用于維持性血液透析患者能有效維持改善其營養狀態,同時還能降低血壓。分析原因可能是通過循證理論下營養管理建立良好的飲食習慣,強化營養知識,改善其自我管理能力和營養狀態,利用營養狀態調查全程記錄患者每日營養攝取量。采用SGA對體重、血壓、膳食、活動能力、應激反應等生理功能指標判斷營養狀態,具有簡單有效、重復性高等優勢[12]。田金滿等[13]研究證實,將循證護理應用于白血病化療患者中,有助于降低感染率,改善生活質量,可在臨床進行推廣和應用;同時干預后血鈣、血磷均有不同程度的降低,與杜麗等[14]研究結果一致,表明循證理論下營養管理護理應用于維持性血液透析患者中,在控制血磷、減少鈣流失等方面的效果較滿意。此外,本組46例營養不良患者并發癥總發生率低于10%,表明循證理論下營養管理護理通過實時監測營養狀態,并針對相關因素實施護理措施,能減少并發癥發生,提高血液透析的治療效果,改善預后。但本研究樣本量較小,研究結果可能存在偏差,還需進一步擴大樣本多次研究加以完善。
綜上所述,維持性血液透析患者年齡≥60歲、病程≥9年、無醫保、月收入<3500元、無家屬陪伴、透析時間≥60個月、透析頻率≤2次/周、促紅細胞生成素使用頻率≤2次/周方面發生營養不良的風險較高;而循證理論下營養管理護理不僅能有效提高其營養狀態,還能改善鈣磷代謝,降低并發癥發生率。

