盆底肌綜合康復治療對產后盆底功能障礙患者盆底肌電值及尿失禁的影響
路雪,金芮伊,甄學慧*
(1.吉林省婦幼保健院(吉林省產科質量控制中心)產科一療區,吉林 長春 130000;2.吉林省前衛醫院婦產科,吉林 長春 130000)
產婦妊娠及生產過程可造成盆底肌肉及其周邊組織和神經過度伸展,盆底肌解剖結構發生改變,導致盆底功能障礙,引起盆底肌力下降及尿失禁等并發癥,嚴重影響產婦產后生活質量及身心健康[1-2]。目前,臨床上對于產生盆底功能障礙多采取包括盆底肌訓練、電刺激療法等在內的多種保守治療法,治療后,患者盆底功能可得到明顯改善[3-4]。基于此,本研究旨在探討盆底肌綜合康復治療對產后盆底功能障礙患者盆底肌電值及尿失禁的影響,現報道如下。
1 資料與方法
1.1 臨床資料 選取2019年1—12月本院收治的產后盆底功能障礙伴尿失禁患者80例為研究對象,隨機數字表法分為對照組和觀察組,各40例。對照組年齡22~41歲,平均年齡(27.16±4.47)歲;孕周38~41周,平均孕周(38.61±1.47)周;產次1~3次,平均產次(2.32±0.74)次。觀察組年齡21~42歲,平均年齡(28.21±4.35)歲;孕周38~41周,平均孕周(38.27±1.54)周;產次1~3次,平均產次(2.27±0.83)次。兩組臨床資料比較差異無統計學意義,具有可比性。納入標準:符合《婦科學》[5]中對產后盆底功能障礙的描述;盆底肌無法保持正常位置;排便時外括約肌、恥骨直腸肌不能控制;均為單胎經陰道分娩產婦;本研究經本院倫理會批準;患者及家屬均簽署知情同意書。排除標準:合并陰道炎、盆腔炎、泌尿系統感染;盆腔手術史;精神疾病;認知功能障礙。
1.2 方法 對照組患者產后進行盆底功能康復相關健康指導,醫囑多休息、補充營養,腹部給予收縮腹帶,產后24 h指導患者進行盆底肌鍛煉,取平臥位,吸氣后提肛門、縮尿道,單次收縮時間3~5 s,呼氣放松肛門及尿道,每次收放完后休息5 s繼續進行下一次鍛煉,每次10 min,每天2次,連續鍛煉10周。觀察組患者給予盆底肌綜合康復治療,包括盆底肌肉鍛煉、骨盆康復運動及生物反饋電刺激。盆底肌肉鍛煉方法同對照組;骨盆康復運動:取平臥位,全身自然放松,伸直兩腿,雙手各自放于身側,吸氣收縮下腹與會陰肌肉,屏氣3~5 s,呼氣放松,每次連續進行20個收放動作;然后繼續進行屈膝及兩膝左右搖擺動作,各20次,持續鍛煉10周;生物反饋電刺激:取平臥位,治療前排空膀胱,雙腿微屈,采用HD-V8型盆底肌電生物反饋刺激儀(華域醫療科技)進行治療,根據患者個體情況,調節頻率為35~80 Hz,脈寬為100~450μs,每次30 min,每周3次,連續治療10周。
1.3 觀察指標 比較兩組干預前后盆底肌力、盆底肌電值及尿失禁改善情況,采用會陰肌力測試法[6]對盆底肌力進行盆底肌力評分,評分為0~5分,評分越高表明盆底肌力恢復越好。采用盆底康復治療儀(武漢金鑫谷科技)評估Ⅰ、Ⅱ類肌纖維肌電壓值;采用尿墊試驗法[7]判斷患者尿失禁程度,其中,尿墊增重2~10 g為輕度漏尿;尿墊增重10~40 g為中度漏尿;尿墊增重40 g以上為重度漏尿。比較兩組治療后尿失禁分級情況及發生率。
1.4 統計學方法 采用SPSS 21.0統計學軟件進行數據分析,計量資料以“x±s”表示,行t檢驗,計數資料以[n(%)]表示,行χ2檢驗或U檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組干預前后盆底肌力及盆底肌電值變化情況比較干預前,兩組盆底肌力及Ⅰ、Ⅱ類肌纖維肌電值比較差異無統計學意義;干預后,兩組盆底肌力及Ⅰ、Ⅱ類肌纖維肌電值均顯著升高,且觀察組高于對照組,差異均有統計學意義(P<0.05),見表1。
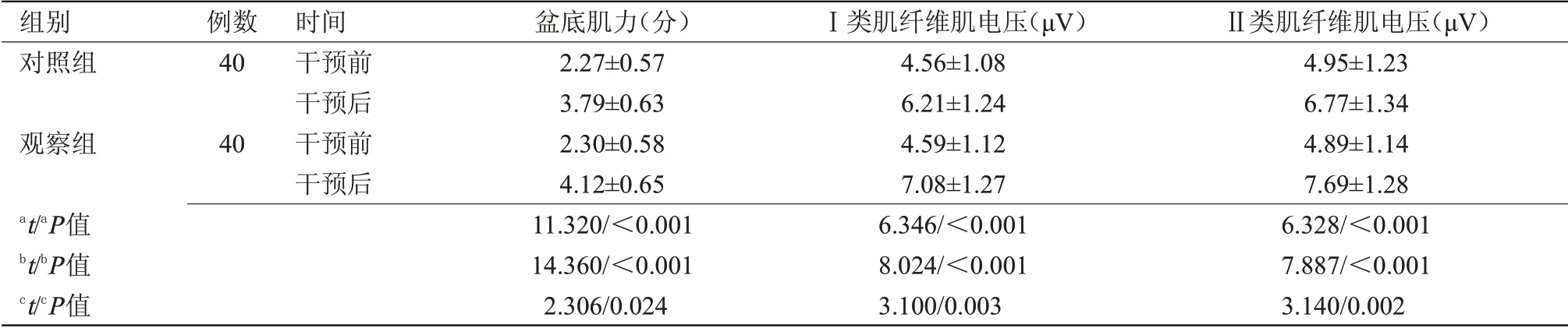
表1 兩組干預前后盆底肌力及盆底肌電值比較(x±s)Table 1 Comparison of pelvic floor muscle strength and pelvic floor electromyography between the two groups before and after intervention(x±s)
2.2 兩組干預前后尿失禁分級情況比較 干預后,兩組尿失禁均顯著改善,觀察組尿失禁發生率(7.50%)低于對照組(25.00%),差異具有統計學意義(P<0.05),見表2。

表2 兩組干預前后尿失禁分級及發生率比較Table 2 Comparison of urinary incontinence classification and incidence between the two groups before and after intervention
3 討論
產后盆底功能障礙是產科常見疾病之一,數據統計顯示,約20%的產婦存在產后盆底功能障礙,其發病原因為產婦妊娠期間盆底肌肉、神經及膠原纖維過度牽拉或擠壓,導致盆底肌肉及神經組織損傷,肌肉張力減小,使產后盆底肌處于松弛狀態,造成盆底功能下降,盆腔器官移位,同時,由于陰部尿道固有括約肌的過度拉伸,造成患者膀胱頸及近端尿道下移,尿道黏膜的封閉能力減退,引起產后尿失禁[8-9]。臨床研究表明,盆底肌力及Ⅰ、Ⅱ類纖維肌電水平與尿失禁密切相關,其正常與否是造成尿失禁發生的關鍵[10]。因此,如何提高盆底肌力及肌電水平對于提高患者盆底功能,改善尿失禁至關重要。
目前,臨床已證實,通過盆底肌訓練、骨盆訓練及生物反饋電刺激療法等康復治療措施可改善產后盆底功能障礙患者盆底功能,提高患者生活質量。黃美珍[11]研究表明,盆底肌及骨盆訓練有助于提高盆底肌力,增加盆底肌Ⅰ、Ⅱ類纖維肌電值,具有訓練方法便捷、不受外界困擾的優點,因此,臨床應用較為廣泛,但其康復治療效果仍不理想。生物反饋電刺激療法原理是通過測量患者盆底肌電信號,利用實時測量的肌電反饋信號,選擇恰當的頻率、能量進行電刺激,以喚醒受損盆底神經肌肉、加速神經傳導、增強神經興奮性、增加肌纖維的代償能力,進而提高盆底肌肉組織的彈性和強度,起到改善盆底肌功能的作用[12]。本研究結果顯示,干預后,觀察組盆底肌力及Ⅰ、Ⅱ類肌纖維肌電值均高于對照組,尿失禁發生率低于對照組(P<0.05),與程娟[13]研究結果一致。
綜上所述,盆底肌綜合康復治療可提高產后盆底功能障礙患者盆底肌力及Ⅰ、Ⅱ類肌纖維肌電值,改善尿失禁程度,降低尿失禁發生率,臨床康復治療效果顯著,值得臨床推廣應用。

