腰叢神經(jīng)阻滯聯(lián)合全麻對老年骨折手術(shù)患者麻醉藥物用量及術(shù)后轉(zhuǎn)歸的影響
周梅 屈強 蔣江萍
(成都中醫(yī)藥大學附屬醫(yī)院,四川 成都 610072)
老年人群在日常生活不慎摔傷,易造成髖關(guān)節(jié)、股骨頸等部位骨折,增加患者痛苦,降低生活質(zhì)量〔1〕。臨床多采用手術(shù)方法治療,而常用術(shù)式為髖關(guān)節(jié)置換術(shù),雖然此術(shù)式已被廣泛應用,且效果理想,但卻存在較大的手術(shù)風險,易引發(fā)感染等并發(fā)癥,影響治療效果;因此,需采取切實措施,對此種情況加以預防〔2〕。有研究指出,采用合適的麻醉方式,有助于手術(shù)效果的提升〔3〕。臨床多對老年骨折患者實施全身麻醉,此種方式盡管對麻醉過程管理有利,但是對患者的血流動力學指標水平會有較大影響,使手術(shù)風險增加,且增加不良反應。有學者指出,將腰叢神經(jīng)阻滯與全身麻醉相聯(lián)合,能夠?qū)⑸鲜鰡栴}較好解決,但有關(guān)其在老年骨折患者的應用報道較少〔4〕。本研究探討腰叢神經(jīng)阻滯聯(lián)合全麻對老年骨折手術(shù)患者麻醉藥物用量及術(shù)后轉(zhuǎn)歸的影響。
1 資料與方法
1.1臨床資料 選取2019年9月至2020年9月成都中醫(yī)藥大學附屬醫(yī)院老年骨折患者90例,將其按照麻醉方法不同分成兩組,對照組45例,年齡60~80〔平均(65.76±3.78)〕歲,體重50~78〔平均(68.91±5.71)〕kg,男25例,女20例,骨折類型:轉(zhuǎn)子間骨折14例,股骨頸骨折21例,股骨頭骨折10例。觀察組年齡60~80〔平均(65.68±3.72)〕歲,體重50~77〔平均(68.86±5.68)〕kg,男26例,女19例,骨折類型:13例轉(zhuǎn)子間骨折,20例股骨頸骨折,12例股骨頭骨折。兩組一般資料差異無統(tǒng)計學意義(P>0.05)。納入標準:①各臟器功能正常;②聽、視覺正常;③意識清晰,認知正常;④均行髖關(guān)節(jié)置換術(shù)。排除標準:①對所用麻醉藥過敏者;②惡性腫瘤、精神疾病者;③穿刺點或阻滯部位感染者;④凝血功能異常、循環(huán)系統(tǒng)疾病者。
1.2方法
1.2.1對照組 在全麻誘導下實施插管,依次將咪達唑侖(江蘇恩華藥業(yè)股份有限公司,國藥準字H10980025,規(guī)格:2 ml∶10 mg)0.05 mg/kg、舒芬太尼(宜昌人福藥業(yè)有限責任公司,國藥準字H20054172,規(guī)格:1 ml∶50 μg)0.3 μg/kg、丙泊酚(四川國瑞藥業(yè)有限責任公司,國藥準字H20030115,規(guī)格:20 ml∶0.2 g×5支)2 mg/kg、順式阿曲庫銨(上海東英藥業(yè)有限公司,國藥準字H20123332,規(guī)格:10 mg)0.15 mg/kg,另外,在手術(shù)過程中,持續(xù)輸注丙泊酚,4 mg/(kg·d),間斷按需使用舒芬太尼、順式阿曲庫銨,維持麻醉。
1.2.2觀察組 采取腰叢神經(jīng)阻滯與全麻相聯(lián)合的麻醉方式。引導患者側(cè)臥位,于L3~L4間隙旁4 cm處實施穿刺。常規(guī)消毒皮膚,在脊柱垂直平面上,放置低頻超聲探頭,對探頭進行移動,使圖像能夠?qū)3~L4、L4~L5橫突及腰大肌清晰顯示出來。用平面內(nèi)技術(shù)進針,將5 ml濃度為0.25%的羅哌卡因(齊魯制藥有限公司,國藥準字H20052716,規(guī)格:10 ml∶75 mg)注入,明確沒有不良反應后,再將20 ml羅哌卡因注入,完成腰叢神經(jīng)阻滯。隨后患者平臥位,在全麻誘導下進行插管,麻醉操作同對照組,術(shù)中對各項生理指標進行嚴密監(jiān)測。
1.3觀察指標 對比兩組血流動力學指標水平、阿片類藥物用量、疼痛及不良反應發(fā)生情況。①血流動力學指標。分別于氣管插管時(T0)、手術(shù)切皮時(T1)、縫合切口時(T2)及入麻醉蘇醒室30 min時(T3),測定兩組平均動脈壓、心率。②疼痛。分別在術(shù)后第2、12、24、48 h時,用視覺模擬評分法(VAS)對兩組疼痛情況進行評定〔5〕,在紙上畫一條直線,標上0~10,0代表無痛,10代表劇痛,由患者自行選定,數(shù)字越大,提示患者疼痛越重。③阿片類藥物用量。記錄兩組手術(shù)中所使用阿片類藥物的用量。④不良反應。包括嘔吐、咽痛、惡心等。
1.4統(tǒng)計學方法 采用SPSS21.0軟件進行t檢驗、χ2檢驗。
2 結(jié) 果
2.1兩組血流動力學指標水平比較 兩組T0時的平均動脈壓、心率差異無統(tǒng)計學意義(P>0.05),觀察組T1~T3時上述指標水平與T0差異無統(tǒng)計學意義(均P>0.05);對照組T1~T3時上述指標水平均明顯高于T0時(P<0.05),且T1~T3時,對照組上述指標水平均明顯高于觀察組(均P<0.05),見表1。

表1 兩組血流動力學指標水平比較
2.2兩組VAS評分比較 觀察組術(shù)后2、12、24、48 h時的VAS評分均明顯低于對照組。見表2。
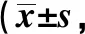
表2 兩組術(shù)后不同時間點VAS評分比較分,n=45)
2.3兩組阿片類藥物用量比較 觀察組阿片類藥物的用量為(12.67±3.07)μg,對照組(38.24±8.68)μg,觀察組明顯少于對照組(t=18.63,P<0.05)。
2.4兩組不良反應發(fā)生情況比較 觀察組惡心、嘔吐發(fā)生率明顯低于對照組(P<0.05),而兩組咽痛發(fā)生率差異無統(tǒng)計學意義(P>0.05),見表3。

表3 兩組不良反應發(fā)生情況比較〔n(%),n=45〕
3 討 論
麻醉方式的選擇會對手術(shù)安全及術(shù)后恢復質(zhì)量產(chǎn)生直接影響,如果未能選擇恰當?shù)穆樽矸绞剑敲床粌H會使手術(shù)風險增加,而且還會影響預后,嚴重者還會危及患者生命〔6〕。針對全身麻醉而言,其能夠為麻醉管理提供方便,因而在臨床中已得到廣泛應用,但需要指出的是,其難以阻斷手術(shù)部位痛溫覺傳入神經(jīng),中樞仍然可以遭受到各種刺激(如手術(shù)應激等),導致患者的一些血流動力學指標水平發(fā)生波動,同時引發(fā)各種不良反應,比如嘔吐、惡心等〔7〕。有研究指出,將全身麻醉與腰叢神經(jīng)阻滯相聯(lián)合,能夠較好將上述弊端克服掉,促進手術(shù)麻醉效果的提升,實現(xiàn)血流動力學指標的穩(wěn)定化〔8〕。
本研究結(jié)果提示將腰叢神經(jīng)阻滯與全身麻醉相聯(lián)合,能夠使患者的血流動力學指標變得更為穩(wěn)定。對于神經(jīng)阻滯麻醉而言,其可以暫時性或短暫性使患者感覺運動功能喪失,阻斷各種刺激(如手術(shù)應激等),將手術(shù)對血流動力學指標所造成的影響降至最低,使其變得更穩(wěn)定,有利于患者手術(shù)恢復。需要指出的是,神經(jīng)阻滯的效果密切關(guān)聯(lián)于神經(jīng)定位的準確性,是決定神經(jīng)損傷程度、血管損傷情況的重要因素,而準確、規(guī)范的操作,對麻醉藥物效果的最大化發(fā)揮有重要促進作用〔9,10〕。研究發(fā)現(xiàn)神經(jīng)阻滯麻醉在超聲輔助下開展,不僅能知曉神經(jīng)與穿刺針的準確位置,而且還能掌握藥物的擴散情況,使整個麻醉操作變得更加準確,因而對阻滯效果的提升有利,有助于麻醉成功率的提升〔11,12〕。有學者指出,神經(jīng)阻滯麻醉能夠穩(wěn)定患者的血壓、心率〔13〕,本研究結(jié)果提示腰叢神經(jīng)阻滯與全身麻醉相聯(lián)合,能減輕患者的術(shù)后疼痛,使其平穩(wěn)的渡過術(shù)后恢復期,對心率、血壓的穩(wěn)定有促進作用;腰叢神經(jīng)阻滯與全身麻醉相聯(lián)合,有助于阿片類藥物用量的減少,并且安全性較好。老年骨折手術(shù)通常會涉及諸多問題,操作復雜,較之單一全身麻醉,與腰叢神經(jīng)麻醉相聯(lián)合,能夠更好滿足手術(shù)需要,麻醉效果穩(wěn)定且安全〔14,15〕。

