右美托咪定復合瑞芬太尼麻醉在行導管射頻消融術心房顫動患者中的應用
袁素平,趙三軍,劉麗麗
心房顫動是一種常見的心律失常。目前,導管射頻消融術是心房顫動的主要治療方式,但該手術方式會產生非常劇烈的疼痛,導致患者焦慮和發生肢體移動,成為影響手術操作的常見原因[1]。因此,此類手術患者的麻醉選擇顯得格外重要。導管射頻消融術常采用非插管麻醉方式,既往常使用阿片類藥物麻醉,但阿片類藥物劑量過大易導致相關不良反應,不但影響手術操作,而且患者術中易發生低氧血癥[2]。因此,臨床需尋找一種安全有效的可用于導管射頻消融術的聯合麻醉方式。右美托咪定是一種高選擇性腎上腺素α2受體激動劑,通過激動中樞神經系統藍斑核α2受體,抑制神經元放電,具有抗焦慮、抑制交感神經興奮性、鎮靜、鎮痛和穩定血壓、心率等作用[3],并可緩解氣管插管和拔管時應激反應,聯合其他麻醉藥物能增強麻醉效果及減少其他麻醉藥物用量、降低心血管不良事件發生率[4]。目前,臨床上關于右美托咪定復合阿片類藥物(瑞芬太尼)麻醉在行導管射頻消融術心房顫動患者中應用效果的研究較少。因此,本研究觀察右美托咪定復合瑞芬太尼麻醉在行導管射頻消融術心房顫動患者中的應用效果,以期為該類手術尋找安全有效麻醉方法。
1 對象與方法
1.1對象與分組 選取2019年3月—2020年10月解放軍陸軍第八十二集團軍醫院收治的符合納入及排除標準的行導管射頻消融術的心房顫動95例,根據麻醉方法不同將其分為研究組(52例)和對照組(43例)兩組。兩組一般資料比較差異無統計學意義(P>0.05),見表1,具有可比性。本研究經醫院醫學倫理委員會批準同意執行。

表1 采用不同麻醉方法行導管射頻消融術的心房顫動兩組一般資料比較
1.2納入及排除標準 納入標準:①符合心房顫動診斷標準[5];②年齡42~70歲,性別不限;③心功能NYHA分級Ⅰ或Ⅱ級;④具備導管射頻消融術治療指征;⑤對本研究使用麻醉藥物無禁忌;⑥患者和(或)其家屬簽署相關知情同意書;⑦臨床資料完整。排除標準:①伴感染性疾病、神經系統疾病或精神疾病者;②伴凝血功能障礙或甲狀腺功能亢進者;③伴肝和腎等重要臟器功能不全者;④長期使用鎮痛類藥物者。
1.3麻醉方法 對有基礎疾病患者術前予相應對癥治療,禁飲食6~8 h,術前30 min肌內注射苯巴比妥鈉0.1 g,入室后開放靜脈通道,常規監測血壓、心率、呼吸和脈搏氧飽和度(SpO2),鼻導管吸氧(氧流量3 L/min)。兩組均術前開始靜脈持續泵注瑞芬太尼(宜昌人福藥業有限責任公司生產,國藥準字H20030198)每分鐘0.05 μg/kg,若患者術中出現肢體活動或自訴疼痛應調整輸注速度為每分鐘0.125 μg/kg;若患者術中平均動脈壓(MAP)較基礎值降低20%或<60 mmHg,靜脈注射麻黃堿(中美天津史克制藥有限公司生產,國藥準字H20010430)5~10 mg;若患者術中心率<50/min,靜脈注射阿托品(天津金耀藥業有限公司生產,國藥準字H12020382)0.25~0.50 mg;若患者術中呼吸<8/min或SpO2<90%,面罩加壓輔助呼吸。在上述基礎上,研究組術前10 min泵注右美托咪定(江蘇恩華藥業股份有限公司生產,國藥準字H20110085)1 μg/kg,10 min泵注完畢,后每小時0.3 μg/kg持續泵注至術畢。術畢停用所有藥物,待患者呼吸和循環功能平穩后送麻醉蘇醒室。
1.4觀察指標
1.4.1血流動力學相關指標:兩組入室后均連接B650型多功能心電監護儀(美國通用公司生產),觀察比較入室時(T0)及手術開始后10 min(T1)、手術開始后30 min(T2)、手術開始后60 min(T3)、手術開始后120 min(T4)、術畢(T5)時心率、呼吸、SpO2及MAP。
1.4.2Ramsay鎮靜評分:比較兩組T1~T5時Ramsay鎮靜評分,評分標準[6]:煩躁不安為1分;清醒、安靜并合作為2分;嗜睡、對指令反應敏捷為3分;淺睡眠狀態、可迅速喚醒為4分;入睡、對呼叫反應遲鈍為5分;深睡、對呼叫無反應為6分。
1.4.3麻醉相關指標:比較兩組麻醉相關指標,包括手術時間、術中瑞芬太尼追加劑量、蘇醒時間和定向力恢復時間。蘇醒時間指停藥至呼之睜眼時間;定向力恢復時間指停藥至能按指令準確指鼻時間。
1.4.4麻醉不良反應:比較兩組術中麻醉不良反應[心率減慢(<50/min)、呼吸抑制(<8/min)、SpO2降低(<90%)及惡心、嘔吐]發生情況。
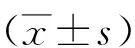
2 結果
2.1血流動力學相關指標比較 兩組組內不同時間點(T0~T5)血流動力學相關指標總體比較差異無統計學意義(P>0.05);研究組T1和T2時心率和MAP低于對照組,T3和T4時呼吸和SpO2快于或高于對照組(P<0.01),見表2~5。

表2 采用不同麻醉方法行導管射頻消融術的心房顫動兩組不同時間點心率比較

表3 采用不同麻醉方法行導管射頻消融術的心房顫動兩組不同時間點呼吸比較

表4 采用不同麻醉方法行導管射頻消融術的心房顫動兩組不同時間點SpO2比較

表5 采用不同麻醉方法行導管射頻消融術的心房顫動兩組不同時間點MAP比較
2.2Ramsay鎮靜評分比較 兩組組內不同時間點(T1~T5)Ramsay鎮靜評分總體比較差異有統計學意義(P<0.05);研究組不同時間點(T1~T5)Ramsay鎮靜評分高于對照組(P<0.05或P<0.01),見表6。
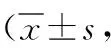
表6 采用不同麻醉方法行導管射頻消融術的心房顫動兩組不同時間點Ramsay鎮靜評分比較分)
2.3麻醉相關指標比較 研究組術中瑞芬太尼追加劑量少于對照組(P<0.01),見表7。
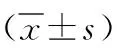
表7 采用不同麻醉方法行導管射頻消融術的心房顫動兩組麻醉相關指標比較
2.4麻醉不良反應比較 術中研究組出現心率減慢6例,對照組出現呼吸抑制2例和SpO2降低1例。術中麻醉不良反應總發生率兩組比較差異無統計學意義(P>0.05)。術中出現心率減慢者靜脈注射阿托品后緩解,出現呼吸抑制或SpO2降低者予面罩加壓輔助呼吸緩解。
3 討論
目前,導管射頻消融術是治療心房顫動的主要手段,但其產生的劇烈疼痛嚴重影響手術操作,故需麻醉醫師為手術患者提供充分麻醉。該手術一般采用非插管麻醉,目的是減輕患者焦慮和緊張情緒,提供充分鎮靜和鎮痛,維持機體血流動力學平穩和自主呼吸,提高心血管系統穩定性[7]。既往臨床常使用阿片類藥物進行導管射頻消融術麻醉,瑞芬太尼為μ型阿片類受體激動劑,起效速度快(1 min可達有效濃度),維持時間短(僅為5~10 min),經血漿和組織中非特異性酯酶水解代謝后經尿液排出體外[8]。然而,瑞芬太尼鎮靜鎮痛效果及不良反應呈劑量依賴性,劑量過大易導致呼吸抑制、低血壓、心動過緩和惡心、嘔吐等不良反應[9]。因此,臨床需尋找一種安全有效可用于導管射頻消融術的聯合麻醉方式。
右美托咪定通過降低中樞藍斑核去甲腎上腺素神經細胞活性,抑制交感神經過度興奮,降低血中兒茶酚胺水平和心率[10];還可擴張外周血管,發揮穩定循環作用[11]。右美托咪定鎮靜鎮痛作用不呈劑量依賴性,且不會明顯影響機體血流動力學指標,與其他麻醉藥物聯合應用在提供更為顯著鎮靜鎮痛作用同時還能減少其他麻醉藥物使用劑量[12]。本研究觀察右美托咪定復合瑞芬太尼在行導管射頻消融術心房顫動患者中的應用效果,以期為該類手術患者尋找安全有效的麻醉方法。
維持血流動力學穩定是麻醉術中的主要目標,麻醉深度不足可增加患者交感神經張力,升高血兒茶酚胺水平,加大術中心腦血管并發癥發生風險。有研究發現,右美托咪定通過激動中樞神經系統藍斑核α2受體,發揮良好鎮靜鎮痛作用,并拮抗交感神經興奮性以維持術中血流動力學穩定[13]。本研究結果顯示,研究組T1和T2時心率和MAP低于對照組,T3和T4時呼吸和SpO2快于或高于對照組;不同時間點(T1~T5)Ramsay鎮靜評分高于對照組。提示右美托咪定復合瑞芬太尼麻醉應用于行導管射頻消融術心房顫動患者具有良好鎮靜鎮痛作用,還可維持血流動力學穩定。
本研究結果還發現,研究組術中瑞芬太尼追加劑量少于對照組,術中麻醉不良反應總發生率兩組比較差異無統計學意義。采用右美托咪定復合瑞芬太尼麻醉,右美托咪定作用于脊髓α2腎上腺素受體,抑制機體中樞及外周神經系統交感神經末梢,有明顯鎮靜鎮痛和抗交感神經興奮性作用,故減少了術中瑞芬太尼追加劑量及由其引起的麻醉不良反應發生[14]。右美托咪定停藥后不影響患者蘇醒,且瑞芬太尼也是一種短效麻醉鎮痛劑,故二者聯合應用對患者蘇醒時間和定向力恢復時間沒有影響[15]。本研究術中出現心率減慢者靜脈注射阿托品后緩解,出現呼吸抑制或SpO2降低者予面罩加壓輔助呼吸緩解。
總之,右美托咪定復合瑞芬太尼麻醉應用于行導管射頻消融術心房顫動患者,具有良好鎮靜鎮痛作用,還可維持血流動力學穩定,減少術中瑞芬太尼使用劑量,且安全性好。

