妊娠期糖尿病孕婦血糖控制情況對母嬰預后的影響分析
鄭志紅
南靖縣中醫院婦產科,福建漳州 363600
妊娠期糖尿病作為內分泌代謝性疾病,在孕婦中為高發疾病,指孕婦于妊娠期出現糖代謝異常[1]。有研究指出,妊娠期糖尿病發病主要由于飲食習慣不合理、營養過剩,遺傳史、月經不調、孕婦年齡以及孕前肥胖等因素是獨立危險因素,發病機制較為復雜[2]。相比于健康孕婦,妊娠期糖尿病孕婦母嬰不良結局發生率明顯偏高。由于孕婦長時間處于高血糖狀態,內分泌代謝紊亂,也容易出現血脂代謝紊亂,增加妊娠風險[3]。在臨床上多針對妊娠期糖尿病孕婦給予跟蹤護理,采取有效措施控制血糖效果。但受到多種因素影響孕婦血糖控制效果不理想,為研究血糖控制情況對于母嬰預后的影響,該文隨機選取該院2019年11月—2020年11月收治的96例妊娠期糖尿病孕婦為研究對象,報道如下。
1 資料與方法
1.1 一般資料
以該院96例妊娠期糖尿病孕婦為研究對象,以孕期血糖控制是否穩定為標準,分為兩組,各隨機抽取48例。對照組48例(孕期血糖波動大),年齡(31.45±3.23)歲;平均孕周(38.16±2.56)周,初產婦36例,經產婦12例。觀察組48例(孕期血糖控制穩定),年齡(31.69±3.30)歲;平均孕周(38.25±2.71)周,初產婦35例,經產婦13例。兩組孕婦一般資料對比,差異無統計學意義(P>0.05)。具有可比性。經過醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①所有孕婦均確診為妊娠期糖尿病,具有正常溝通認知能力。②觀察組孕婦接受血糖管理治療,血糖水平穩定,依從性良好;對照組孕期血糖波動大,兩組資料完整。③孕婦對該研究知情。④無其他妊娠并發癥,孕前無糖尿病。
排除標準:①有智力溝通障礙,無法配合研究。②患有重要器官功能障礙。
1.3 方法
于清晨抽取產婦靜脈血5 mL,經過離心分離處理后,測定血糖和血脂。使用全自動生化分析儀進行操作。
1.4 觀察指標
對比兩組產婦孕前血糖指標以及血脂指標。
持續隨訪孕婦,統計兩組孕婦妊娠結局和新生兒情況[4]。
1.5 統計方法
采用SPSS 23.0統計學軟件處理數據,計量資料以(x±s)表示,組間差異比較以t檢驗,計數資料以頻數及百分比表示,組間差異比較以χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組孕婦產前血糖水平對比
觀察組產前血糖指標均較對照組低,差異有統計學意義(P<0.05),見表1。
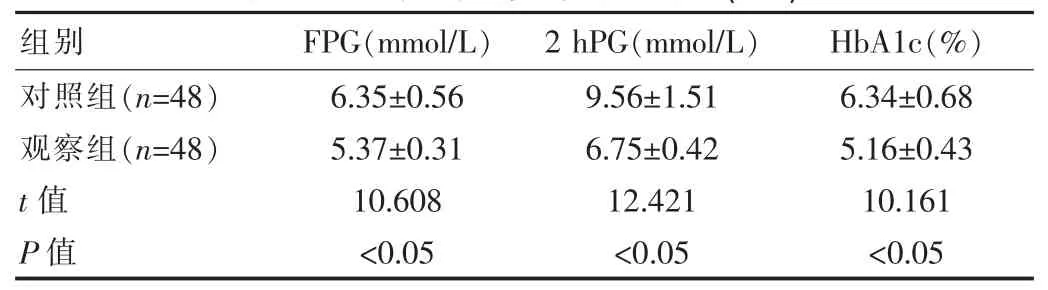
表1 兩組孕婦產前血糖水平對比(x±s)
2.2 兩組孕婦產前血脂水平對比
觀察組產前血脂指標顯著優于對照組,TC、TG、LDL-C水平顯著較對照組降低,HDL-C水平顯著高于對照組,差異有統計學意義(P<0.05),見表2。
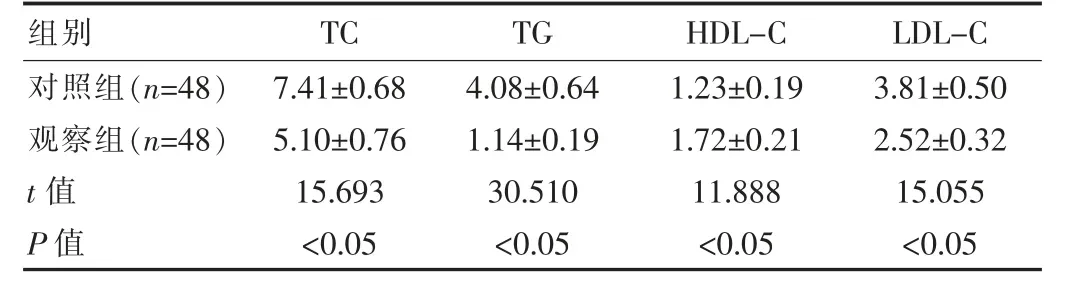
表2 兩組孕婦產前血脂水平對比[(x±s),mmol/L]
2.3 兩組產婦妊娠不良事件對比
觀察組產婦中羊水過少、胎膜早破、先兆子癲、胎盤疾病、產后出血不良事件均少于對照組,但比較差異無統計學意義(P>0.05)。觀察組產婦剖宮產顯著低于對照組,差異有統計學意義(P<0.05),見表3。
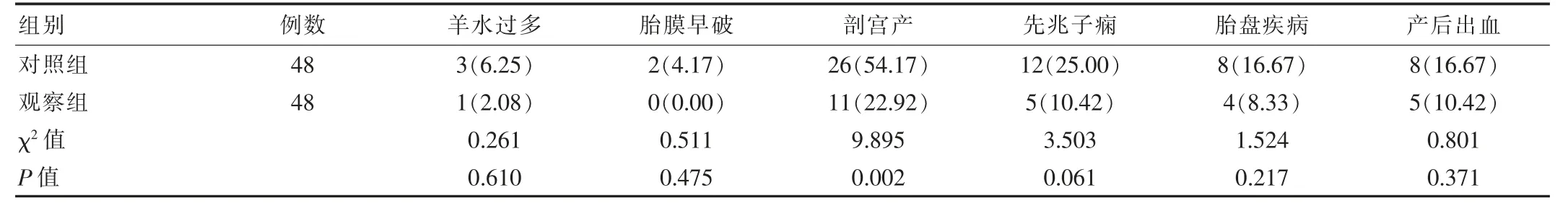
表3 兩組產婦妊娠不良事件對比[n(%)]
2.4 兩組新生兒并發癥對比
對照組新生兒并發癥合計28例(58.33%)。觀察組新生兒并發癥合計10例(28.33%),差異有統計學意義(P<0.05),見表4。

表4 兩組新生兒并發癥對比[n(%)]
3 討論
妊娠期糖尿病在孕婦中發病率較高,是常見的妊娠期并發癥,發病后屬于高危妊娠,嚴重威脅母嬰健康。不同地區發病率存在一定差異,由于孕婦生活方式、飲食習慣的改變,妊娠期糖尿病發病率呈現出升高趨勢[5]。孕婦在妊娠期身體機能發生變化,對于葡萄糖的需求增加,易發生胰島素抵抗或分泌胰島素不足的問題,極容易發生糖尿病[6-8]。且孕婦妊娠期運動量減少,但營養攝入增加,也增加了糖尿病發病風險。妊娠期糖尿病近年來發病率逐漸升高,作為一種高危妊娠并發癥,對孕婦血糖的控制十分關鍵,甚至影響妊娠結局。
該研究對比了血糖有效控制的孕婦和血糖未得到有效控制的孕婦的血糖和血脂指標,發現觀察組產前血糖指標均較對照組低(P<0.05)。由于對照組孕婦血糖水平未得到有效控制,其血糖指標顯著高于觀察組。該研究顯示,觀察組產前血脂指標顯著優于對照組,TC、TG、LDL-C水平顯著較對照組降低,HDL-C水平顯著高于對照組(P<0.05)。可見血糖控制較好的孕婦血脂指標更好,由于胰島素能夠促進脂肪儲存合成,推動葡萄糖大量進入細胞,對脂肪分解氧化起到抑制作用,減少游離脂肪酸,避免脂肪的蓄積,避免處于血脂升高、脂肪旺盛代謝的狀態[9]。由于孕婦妊娠期人胎盤泌乳素水平升高,孕激素長時間保持高水平狀態,和孕前相比,孕婦血脂指標顯著提高。糖原代謝過程中,由于肝臟能力有限,有多余糖原會被儲存于外周組織,通過LDL-C的形式儲存,但妊娠期糖尿病自身肝臟胰島素致敏物質明顯不足,多余糖原無法被儲存,出現糖代謝異常,甚至出現血脂代謝異常的問題[10]。
目前有大量研究證實,妊娠期糖尿病孕婦高血糖狀態會直接影響到母嬰預后結局,妊娠期血糖指標穩定,更能降低妊娠風險,改善母嬰不良結局。有資料指出,孕婦血糖水平保持較高狀態,容易出現微血管病變,提高自身血壓水平,出現蛋白尿或者水腫,甚至發展為妊娠期高血壓疾病[11-13]。有數據顯示,妊娠期糖尿病孕婦并發妊娠期高血壓的概率是健康孕婦的3倍[14]。同時由于胎盤內的葡萄糖可以自由通過,對胎兒血糖產生刺激,胎兒自身分泌胰島素增加,提高組織代謝和合成速度,更容易出現巨大兒。受到高血糖水平的影響,產婦陰道環境更有利于細菌繁殖,當孕婦免疫力不足發生感染后,細菌可能產生蛋白酶、膠質酶等酶類,降低胎膜抗張能力,從而出現破裂的情況[15]。受到胎膜早破、巨大兒等因素影響,增加了妊娠期糖尿病孕婦剖宮產的機率。在該研究中顯示,觀察組產婦出現羊水過多1例(2.08%),胎膜早破0例,剖宮產11例(22.92%),先兆子癇5例(10.42%),胎盤疾病4例(8.33%),產后出血5例(10.42%),均少于對照組。可見妊娠期糖尿病產婦血糖控制效果不佳顯著增加了妊娠不良事件風險,嚴重威脅產婦身體健康。
若孕婦長時間處于高血糖狀態,可能出現羊水過多的問題,血糖堆積增加血管壁厚,可能出現胎盤早破等發病率,增加產婦剖宮產發病率[16]。如果母體血糖水平升高,可能增加胎兒分泌胰島素,胰島素水平升高,也增加新生兒低血糖風險,進而出現缺氧癥狀,造成紅細胞破壞,引發新生兒發生高膽紅素血癥。胎兒胰島素分泌升高形成糖皮質激素拮抗,減少分泌肺泡活性物質,影響到呼吸系統正常發育,出現新生兒窒息等并發癥[17]。而由于新生兒低血糖癥狀,腦部獲取能量少,神經系統易受到損傷,低血糖狀態更容易增加癲癇、早產兒的風險,甚至影響到神經系統正常發育,形成永久性腦損傷[18]。在該研究中,對照組新生兒并發癥合計28例(58.33%)。觀察組新生兒并發癥合計10例(28.33%)(P<0.05)。證實血糖得到有效控制的孕婦,新生兒并發癥發生率更低,臨床上加強血糖控制更有利于新生兒健康,減少并發癥的出現。
目前對于妊娠期糖尿病治療主要采取胰島素藥物治療、運動、飲食控制等方法。其中飲食控制應用最為廣泛,也是最基礎的治療方法,需要合理搭配飲食,減少食用高脂高熱量的飲食[19]。同時進行科學合理的運動,如瑜伽、散步、健身操等活動。若飲食控制和運動后,血糖水平仍然未得到有效控制,則需要給予胰島素治療,降低孕婦的血糖水平。有研究指出,孕婦尿25~27周進行糖耐量實驗最合適,由于這一時間段內,胎盤分泌胰島素速度快,在33周可以達到最大值,出現異常胰島素拮抗反應[20]。在臨床上要密切關注孕婦孕前體質量、糖尿病史、遺傳史等因素,對于高危孕婦進行跟蹤護理,加強飲食和運動指導,積極預防妊娠期糖尿病的發生。并定期展開血糖監測,一旦確診為妊娠期糖尿病孕婦,需要加強飲食和運動指導,給予孕婦合理飲食和適當運動。并根據孕婦情況給予合理的胰島素藥物治療,嚴格控制血糖指標,從而積極改善預后結局,降低孕婦和新生兒發生不良事件的風險。
綜上所述,由于妊娠期糖尿病孕婦在孕期處于高血糖狀態,其血糖和血脂水平明顯高于健康孕婦,將嚴重增加妊娠不良事件和新生兒并發癥概率,造成孕婦妊娠不良結局。因此孕婦應當定期檢測血糖指標,及早篩查確診,對于妊娠期糖尿病孕婦應當及早介入加強血糖控制,保證血糖指標穩定,從而改善妊娠預后效果,保障母嬰健康。

